清洁间歇自家导尿治疗膀胱无力症疗效的中期随访研究
2018年Z1期
中华泌尿外科杂志,第39卷第Z1期 第66页-第69页
贾晓君,梁晨,许克新,黄晓波,王晓峰
清洁间歇导尿技术为很多膀胱排空障碍的患者带来了福音。膀胱无力症(underactive bladder, UAB)主要表现为膀胱排空障碍,其发病机制为逼尿肌无力(detrusor underactivity, DU)。据统计,在非神经源性下尿路症状的患者中,9%~48%的男性和12%~45%的女性存在DU[1,2]。清洁间歇自家导尿术(clean intermittent self-catheterization, CISC)是解决有足够膀胱容量的DU患者大量残余尿的主要方法。根据欧洲泌尿外科学会(EAU)对神经源性下尿路功能障碍的指南,推荐标准治疗为间歇导尿,采用F12~14导尿管,每天导尿4~6次[3]。CISC是在院外对患者进行的医疗干预,因此了解患者是否能顺利进行这项操作及其存在的问题对医生和患者都非常重要。国外文献有对间歇导尿相关的生活质量、学习过程和患者执行情况的报道[4],但我国针对患者长期进行CISC情况及存在问题的研究不多[5,6],关于如何提高CISC患者自我管理的依从性的报道较少。本研究通过电话随访2011年1月至2015年9月于我院采用CISC治疗的患者,评估患者进行CISC的难易程度、并发症、生活质量和存在的问题,并提出相应的解决方法。
所有患者均行尿动力学检查诊断为UAB,且膀胱容量>300 ml、膀胱顺应性>20 ml/cmH2O,并采用CISC进行治疗。
UAB的诊断标准:膀胱收缩指数(PdetQmax+5Qmax)≤100[7]。所有患者均由同一人发放指导手册并教授此项技术,同时指导患者记录排尿日记,随后进行饮食、饮水及定时排尿等生活指导。所有患者行CISC≥1年后电话随访。
本组27例完成随访。男12例,女15例。年龄23~79岁,中位年龄51岁。其中外伤4例,盆腔术后9例,先天性脊柱裂4例,不明原因UAB 10例。26例使用Cliny硅胶间歇清洁导尿管(大连库利艾特医疗制品有限公司;型号:F12),导尿管平时浸泡于醋酸氯己定中。1例应用金属导尿管52个月,更换Cliny间歇清洁导尿管6个月。
通过对患者进行电话随访,记录原发病、导尿情况、并发症等[8],完成国际前列腺症状评分表(IPSS评分)、间歇导尿难度问卷(intermittent catheterization difficulty questionnaire, ICDQ)[9] 、间歇导尿满意度问卷(intermittent catheterization satisfaction questionnaire, InCaSaQ)[10]、患者生活质量评分(SF-36评分)[11]4个问卷并详细记录排尿日记。
27例导尿时间14~58个月,中位时间18个月。88.9%(24/27)的患者可独立完成导尿过程,11.1%(3/27)由他人帮助完成。27例患者每日导尿(3.7±2.8)次,其中81.5%(22/27)的患者完全由CISC途径排空膀胱,每日规律导尿3~7次;18.5%(5/27)的患者自主排尿与CISC结合,每日导尿1~2次。患者每次导尿量为(404.7±124.1)ml,每日排尿总量(1 118.2±202.3)ml。96.3%(26/27)的患者可按既定时间导尿,仅1例因工作原因无法及时导尿。所有患者随访中复查泌尿系B超均无肾积水。
本研究入选患者均为因排尿困难、尿潴留行CISC者,部分患者伴有尿失禁、泌尿系感染等症状(
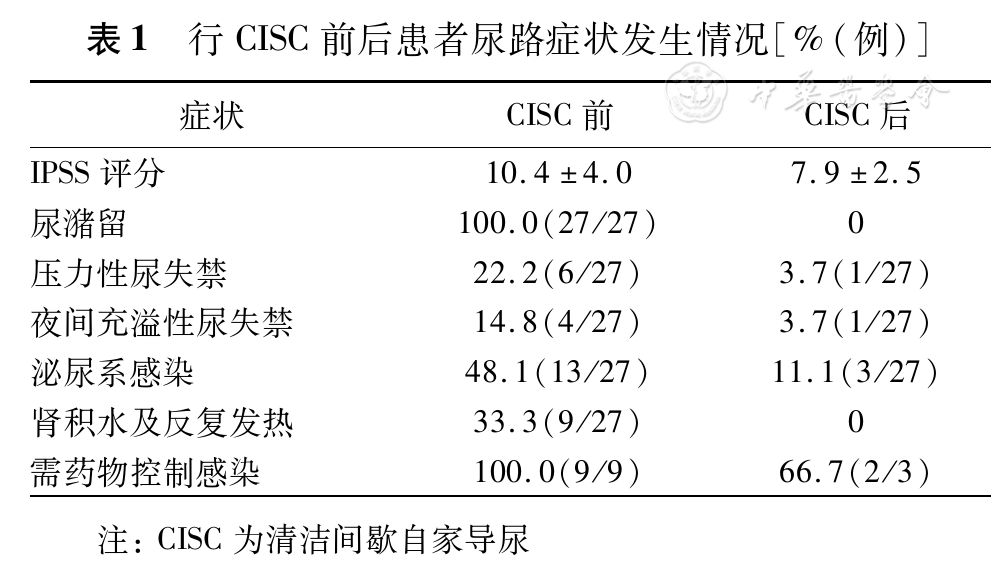
在施行CISC中遇到的问题由ICDQ问卷评分进行评估。在ICDQ的13个评估项目中,患者诉既往或目前发生的症状主要有其中5项,平均ICDQ得分为(0.40±0.49)分(很容易)。3例(11.1%)导尿过程中感觉疼痛及有阻力,1例(3.7%)导尿过程中出血,2例(7.4%)发生尿液外漏,1例(3.7%)腿部痉挛。85.2%(24/27)的患者无不适、阻力感、出血或尿液外漏。
27例对目前或既往使用的Cliny尿管的InCaSaQ评分为(2.15±0.60)分(很满意),认为间歇导尿管、润滑、包装等各方面均方便、实用。88.9%(24/27)的患者对既往或目前导尿情况较满意;3例( 11.1%)对CISC不满意,其原因为自行导尿困难或导尿过程痛苦。对于行CISC的最大困难,2例诉有自卑感、不够方便;1例诉导尿管不在医保范围内,费用高;2例诉外出时找隔间厕所困难;1例诉导尿时漏尿;1例诉有泌尿系感染。
12例通过SF-36量表评价生活质量,生理健康得分为(76.7±1.74)分,精神健康得分为(79.2±17.1)分,健康变化得分为(2.5±0.90)分(比1年前略好或相近),均与社会人群相当。
目前认为,CISC是减少尿潴留患者上尿路并发症(肾积水、肾衰竭)最好的治疗方法[8,12],也能减少长期留置尿管带来的并发症,如泌尿系感染、结石、尿道瘘甚至膀胱癌的发生率[13]。本研究结果也显示,所有患者均通过CISC解决了尿潴留问题;导尿前存在的肾积水及反复感染也在行CISC后消失。
患者依从性将直接影响上尿路及下尿路功能,Chai等[14]对脊髓损伤后进行间歇导尿的患者随访发现,71%的患者平均5.9年后仍坚持清洁间歇导尿,本研究纳入的27例患者中,中位导尿时间为18个月,显示了良好的依从性。对于CISC前医生建议的导尿频率(4~6次/d),无自主排尿者(81.5%)执行较好,每日规律导尿3~7次,其余18.5%的患者主要根据膀胱憋尿感或残余尿感决定是否需要导尿。因此,我们认为膀胱感觉正常的患者根据膀胱憋尿感或残余尿感自行调整导尿时间及频率可能与患者日常生活习惯更契合,且并未发现不良后果(如残余尿量增加、肾积水等)。
CISC的并发症有很多,最常见的是泌尿系统感染,文献报道的泌尿系感染发生率为12%~88% [15,16]。国外一项研究对407例进行CISC 1年以上的患者进行随诊,发现24.5%的患者有无症状菌尿,其余75.5%均经历过有症状的泌尿系统感染[17]。本研究结果显示11.1%的患者曾有发热及尿频、尿急等泌尿系感染症状,多数患者(88.9%)并无任何泌尿系统感染的相关症状,但不除外无症状菌尿的可能性。对于间歇导尿的患者,得到尿液检查结果后,并无明确的标准诊断为无症状菌尿还是真正的感染。因为UAB患者尿常规白细胞计数与UAB患者的症状并不平行,单纯通过尿常规白细胞计数判断泌尿系统感染与否并不准确。UAB患者因为感觉神经传入系统的病变,并不会呈现出泌尿系统感染的典型症状,因此对其正常情况下膀胱感觉水平的记录对于判断其感染相关症状非常重要。尽管目前尚无证据支持患者可进行泌尿系统感染的自诊,神经源性膀胱患者常能通过自身特定症状准确判断感染的发生并及时就诊[18]。因此,通过电话随访患者导尿前后和近期症状的变化,结合患者尿常规、泌尿系彩色多普勒超声等结果可判断患者泌尿系感染情况。本研究患者泌尿系感染发生率相对较低的原因可能为:①患者均使用硅胶导尿管,有研究结果表明,橡胶导尿管发生尿路感染者占22%,而硅胶导尿管仅为2%,与其表面不易形成生物被膜有关;②硅胶尿管毒性相对较小,且头端较硬,造成尿道黏膜刺激、损伤的机会较小;③患者均有良好的手部清洁习惯,这无疑是预防尿路感染的关键步骤;④患者残余尿量均在500 ml以内,预防了尿液长期潴留造成的感染。从间歇导尿概念的提出到现在已有40多年的历史,但目前最常见也是最难解决的问题仍是导尿相关的泌尿系感染[15],而如何解决这些问题仍需要进一步大样本研究。
目前我国并无对患者执行CISC过程难易程度的研究。ICDQ问卷中13项具体的指标包括导尿过程的疼痛、阻力、出血、漏尿等情况,使询问过程更加全面,并对导尿过程的难易程度有了量化的指标,这些症状可能提示尿道括约肌的痉挛、尿道狭窄、穿孔等情况。一项对70例因尿潴留而进行长期CISC患者的研究结果显示,因原发病不同导尿的平均ICDQ得分差别也较大,其中因脊髓损伤行CISC者平均ICDQ得分最低,为0.7分[9]。本研究中,所有患者的平均ICDQ得分为0.4分(0分为最易;6分为最难),可见CISC是一项易于掌握和执行的操作。对进行CISC的患者密切随访并给予全面的指导是提高CISC依从性和降低导尿难度及不适感的重要措施。
既往有关于患者对尿管满意度的对比研究,但并无统一的问卷,InCaSaQ对满意度进行了量化,提供了一个评估患者对导尿管满意度的有效的工具。一项大样本调查结果显示,进行CISC患者的平均InCaSaQ得分为2.3分(2分为满意,3分为非常满意)[10]。本研究27例患者的得分为(2.15±0.6)分,也与之相符合,可见患者对其目前使用的导尿管是比较满意的。
我们的调查结果显示,多数患者进行CISC后,生活质量不再受到下尿路症状的影响,身体健康和精神健康得分均与社会人群相当[11]。深入询问SF-36问卷中提及的各项问题,发现CISC对日常活动几乎没有限制和不良影响,对身心健康影响最重要的方面是心理接受程度,产生的自卑感是影响精神健康的一个因素。文献报道的影响生活质量的其他方面如携带尿管不够方便、外出需要寻找隔间厕所、导尿过程中漏尿、泌尿系统感染、导尿费用医保不报销等问题在本研究患者中的出现率则较低。
本研究的局限性在于:①纳入患者例数较少,后续有待扩大样本量;②本研究为电话随访结果,泌尿系感染为主观诊断,残余尿量等结果不够精确,缺少确切数据支持,增加尿常规、尿动力等客观检测指标可更有效地评估患者的疗效及预后;③患者的排尿计划等治疗措施均由接诊者制订,所有患者在院内学习了导尿操作后并无任何后续随访和指导,也因此未能及时根据每位患者的饮水情况、排尿及残余尿情况调整相应的导尿计划[13]。对于CISC这一患者自我管理的治疗方式,应有定期随访和指导,才能提高患者依从性,及时解决相关问题。
CISC是一项可以有效缓解下尿路症状、保护上尿路功能并易于操作的治疗方法,其并发症发生率低、对生活质量影响较小,因此患者的依从性高。而患者对导尿时间及频率的自我调整可以使其更好地适应各自的生活方式。医护工作者对患者及时随访和指导对提高患者依从性和生活质量至关重要。
[1] Abarbanel J, Marcus EL. Impaired detrusor contractility in community-dwelling elderly presenting with lower urinary tract symptoms [J]. Urology, 2007, 69: 436-440.
[2] Nitti VW, Lefkowitz G, Ficazzola M, et al. Lower urinary tract symptoms in young men: videourodynamic findings and correlation with noninvasive measures [J]. J Urol, 2002, 168: 135-138.
[3] Stohrer M, Blok B, Castro-Diaz D, et al. EAU guidelines on neurogenic lower urinary tract dysfunction[J]. Eur Urol, 2009, 56:81-88.
[4] Logan K, Shaw C, Webber I, et al. Patients’ experiences of learning clean intermittent self-catheterization: a qualitative study [J]. J Adv Nurs, 2008, 62: 32-40.
[5] 徐海燕,时丽萍. 间歇导尿患者并发症的分析与护理对策 [J].中国康复,2008,23:360.
[6] 熊宗胜,高丽娟,赵超男. 间歇性导尿在脊髓损伤患者中的应用[J].中国康复理论与实践,2003,9:223-225.
[7] Abrams P .Bladder outlet obstruction index, bladder contractility index and bladder voiding efficiency: three simple indices to define bladder voiding function[J]. BJU Int, 84:14-15.
[8] Newman DK, Willson MM. Review of intermittent catheterization and current best practices [J]. Urol Nurs, 2011, 31:12-28.
[9] Guinet-Lacoste A, Jousse M, Tan E, et al. Intermittent catheterization difficulty questionnaire (ICDQ): A new tool for the evaluation of patient difficulties with clean intermittent self-catheterization [J]. Neurourol Urodyn, 2016 ,35:85-89.
[10] Guinet-Lacoste A, Jousse M, Verollet D, et al. Validation of the InCaSaQ, a new tool for the evaluation of patient satisfaction with clean intermittent selfcatheterization [J]. Ann Phys Rehabil Med, 2014, 57:159-168.
[11] McHorney CA, Ware JE
[12] 刘根林,汪家琮,周红俊,等.46例脊髓损伤患者并发肾积水的疗效分析[J].中国康复理论与实践,2001,7:64-66.
[13] Klausner AP. The Lapides legacy: 42 years and cathing [J].Can J Urol, 2014, 21:7194.
[14] Chai T, Chung AK, Belville WD, et al. Compliance and complications of clean intermittent catheterization in the spinal cord injured patient [J]. Paraplegia, 1995, 33: 161-163.
[15] Di Benedetto P. Clean intermittent self-catheterization in neuro-urology [J].Eur J Phys Rehabil Med, 2011,47:651-659.
[16] Kannankeril AJ, Lam HT, Reyes EB, et al. Urinary tract infection rates associated with re-use of catheters in clean intermittent catheterization of male veterans [J].Urol Nurs, 2011, 31:41-48.
[17] Bakke A, Digranes A. Bacteriuria in patients treated with clean intermittent catheterization [J]. Scand J Infect Dis, 1991, 23: 577-582.
[18] Averch TD, Stoffel J, Goldman HB,et al.White paper on catheter-associated urinary tract infections: defi nitions and signifi cance in the urologic patient[J]. Urology Practice,2015,2:321-328.