�й���״�ٹ��ܿ���֢������ԭ�����¼�״�ٶ�֢����ָ��
2022��8��
�л��ڷ��ڴ�л��־����38����8�� ��700ҳ-��748ҳ

��״�ٶ�֢����һ���ٴ������������Ƿ��м�״�ٹ��ܿ���֢(��)����Ϊ���Լ�״�ٶ�֢�ͷǼ��Լ�״�ٶ�֢�������µļ�״�ٶ�֢�����ڼ�״�ټ��ع��Ⱥϳɺͷ��ڡ������Զ��Լ�״����(Graves�� disease, GD)�Ǽ������ԭ��[1]���Ǽ����µļ�״�ٶ�֢������״���ƻ�����Դ��״�ټ���������࣬��״�ٺϳɼ��ص�������δ��ǿ��
��״�ټ��ؼ���Ӱ�������������֯ϸ����δ�����Ƶļ��������ٴ����ɵ����ķ����������к�������Ѫ���¼��Լ���������֢���۵ķ�����������[2,3,4,5]����һЩ������Ⱥ�����︾Ů��������Ⱥ����������������������ԣ����Ƶ���Ӧ֤�����Ʒ�����ѡ��Ҳ������ͬ[6,7]��
�����ڷ���ϵͳ�ij��������仼�����ܵ����䡢�Ա����塢��״�ٹ��ܼ��ָ�ꡢ��ⷽ������ϱ�����Ӫ��״̬�����ص�Ӱ�졣����ȫ��31ʡ78 470�������ߵĵ�����ʾ���ٴ���������0.78%�����ٴ���0.44%��GD������0.53%���ٴ�����GD�����Ů�ԣ������߷���30~60�꣬60�������������[8]��GD������15~30/10������[9]����Ӫ���Լ���Ӱ���������Ӫ��״̬�Լ��ⲹ���йء��ڼ�����ȱ������������1~3�꣬���������������ӡ���ȱ��Խ���أ�ǿ��������Խ�����������ӵ�����Խ����[10]���ڳ��ڲ��������������͵�ȱ������������������й�[8]����״�ٹ�������������״�ٹ�������ø����(TPOAb)���Ե���Ⱥ��6���ڷ�չΪ���ķ��ձ�TPOAb�����߸�����[11]���������������������ȺTSH���͵�Σ��[12]��Ӧ��״̬����ķ���������أ�����Ӧ������Ч���ټ����ĸ���[13]��
����ڶ�ļ������Լ������µ�Σ�����ٴ�ؽ��Լ����й淶��������2007�꣬�ҹ��ڷ���ר�����Ϻ�ҽѧר���ƶ����ײ����й���״�ټ�������ָ�ϡ�[14]�����а����йؼ����ε��Ƽ�������ⲿ��״�ټ��������ۺ���ָ�ϣ���ȫ���õ��˹㷺���ƹ㣬��ָ���ٴ�ҽ���淶�����Ƽ�״�ټ��������˻������ƶ����á���ָ�Ϸ���֮���15��䣬��״�ٶ�֢��GD����Ϻ����������չѸ�٣������˴��������в�ѧ���ٴ��ͻ����о������£�Ϊ���ʼ����ָ�ϵIJ��ϸ����ṩ��ѭ֤ҽѧ֤�ݡ�2016��������״��ѧ��(ATA)����2011��ATA�������ٴ��ڷ���ҽʦЭ��(AACE)�����ƶ��ļ�ָ�ϣ�������кܶ���ҵ�ѧ���ƶ��˼���ص�ָ��[15]��
���ڴˣ��л�ҽѧ���ڷ���ѧ�ֻ������й�ҽʦЭ���ڷ��ڴ�л��ҽʦ�ֻᡢ�л�ҽѧ���ҽѧ�ֻᡢ�л�ҽѧ�����ѧ�ֻ��״�ټ���л���ѧ�顢�й�ҽʦЭ�����ҽʦ�ֻ��״�����ҽʦίԱ�Ṳ5��ѧ�������ͬ���ҹ�2007���ָ�ϣ����齨��дר�ҹ����顣�������ר���г��ٴ���Ҫ��������⣬�����½ڽ��зֹ���Ȼ��������ף�����ѭ֤ҽѧ�ķ��������ר�Ҿ����ָ�Ͻ�����������������ʱ1���࣬������4���������ۣ�ÿ�����ۺ�����ĸ�ݽ��������ٴ����ģ�����γ�ָ�����ĸ塣���ĸ�ֱ�5��ѧ�������ר�ҽ������ģ�����ר������ĺ塣�ڶ����ָ�Ͻ����2016��ATA����������״�ٶ�֢����ָ�ϵ�дģʽ�����ʴ�ķ�ʽ�����ٴ����⣬��������Ƽ���������GRADE�ּ��������Ƽ�ǿ�ȵȼ���֤�������ּ�(

����ĵڶ��桶�й���״�ٹ��ܿ���֢������ԭ�����¼�״�ٶ�֢������ָ�ϡ�����˸�����Ŀ�ѧ֤�ݼ��ٴ�ҽ���ľ��飬ͻ����ʵ���Ժ��Ƚ��ԣ������ڴ����ٴ��������ڿơ���ơ���ҽѧ�ơ�ȫ��ҽѧ�ȿ��ҵ�ҽ����Ϊ�ٴ������״�ٶ�֢��ԭ���ƶ������ļ�״�ٶ�֢���������ṩ�����µ�ָ�����顣��Ҫע����Ǽ�״�ٶ�֢�IJ����ӣ�ָ�ϲ����ܴ���ҽ�����ٴ��жϣ���������������Լ���ѡ��ϣ����ָ���ܹ���������ٴ�ҽ����������գ����ٴ��к���Ӧ�ã��ø���Ļ��ߴ������档
��״�ٶ�ָ֢����ԭ���µ�ѭ���м�״�ټ��ع�������������ѭ����������ϵͳ�˷������ߺʹ�л����Ϊ��Ҫ���ֵ�һϵ���ٴ��ۺ��������Ǽ�״�ٶ�֢�IJ���֮һ���Ǽ�״�����������Ժϳɺͷ��ڼ�״�ټ������������ļ�״�ٶ�֢����ͬ��������ļ�״�ٶ�֢�����ٴ��������ƣ������Ʒ�����Ԥ��ͬ�����ٴ�����Ҫ��ϸ�����״�ٶ�֢�IJ���
��״�ٶ�֢�ɷ�Ϊ���ͷǼ������ࡣ������IJ�����GD���Ǽ���Ҫ�����Ǽ��Լ�״���ȡ���״�ٶ�֢�������

��״�ٶ�֢���ٴ�������Ҫ��ѭ���м�״�ټ��ع����������س̶��벡ʷ���̡��������ߵij̶ȼ������������ء���Ҫ������
�ߴ�л֢Ⱥ�������ȡ��ູ��Ƥ��ʪ�ȡ���������ʳ���Ӷ����ؼ��ᣬ���ֻ��߿��з��ȵȱ��֡�
��Ѫ��ϵͳ���Ը߶���ѭ��Ϊ���������г������ļ£�����ʱ��������˥�߱��֡������Ķ����١���һ�����������ĵ�ͼ��黹�ɷ����粫���ķ�����������ʧ��������ѹ���߶�����ѹ�½�����ѹ����
����ϵͳ��θ�����ǿ��ʳ����������ʳ�����ű����࣬������������ʳ���������ʡ����ֻ��߸ι����쳣��ת��ø���ߣ�ż����㡣
����ϵͳ�����Ժö����������������Ž��ǡ�ʧ�ߡ����������ˡ������ֺ���ϸ�����췴�俺����
��ֳϵͳ��Ů���¾����ٻ�վ�������������ż������������
�������ϵͳ���ɰ鷢����������̱�������Ժ����Լ��Լ���������������̱����Ҫ���������������ԡ����ڱ��͡�������ʳ��֮��������Ҫ�ۼ���֫�������ڳ�����ת���Եͼ�Ѫ֢���������ԣ������ƺ�������������Լ��Լ������������ڳ������ʺͺ�������ԣ���Σ�����������Լ��Լ�����Ҫ����Ϊ���˼��������������ή�����Լ��δ��������Ⱥ����Ϊ�����Ǵ�л���٣�����Ϊ�������٣������������ɡ�
ѪҺϵͳ�����а�ϸ������ϸ���ļ��٣��ܰ�ϸ���������ӣ����鷢������������ص�ѪС����������Ͷ���ƶѪ��
�������껼�߸ߴ�л��֢״�����ͣ�����Ϊ�������ļ¡���ʳ����������˯���������Լ��٣���֮��Į�ͼ���
�����Լ�״���ף��ʵ��������ż�Ѫ���������ֲ����Ѽ������
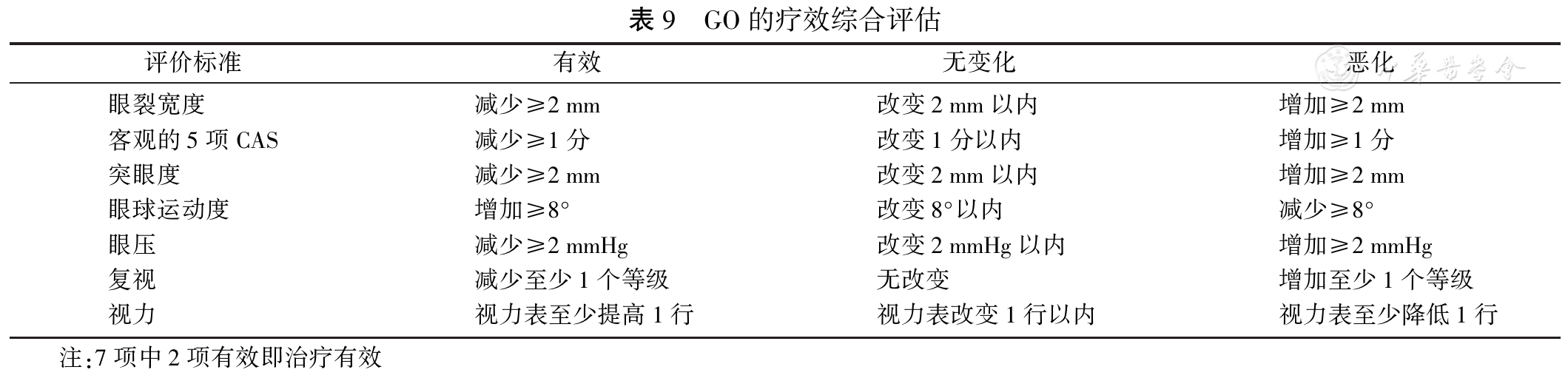
Graves�۲�(Graves�� ophthalmopathy, GO)����GD��״�������Ҫ���֣��ɳ�����������С���ʹ��η�⡢���ᡢ���ӡ�б�ӡ������½�������ɼ�����ͻ�����������������ͣ���Ĥ��Ѫ��ˮ�ף������������ޡ������պϲ�ȫ���������Ĥ��¶���γɽ�Ĥ����ȫ���ף����ɳ��ּ�״������۲�������(DON)�������ߵ���ʧ����
Ƥ���Һ�Բ��䣺������ֹ�ǰ��1/3��λ����֮Ϊ��ǰ�Һ��ˮ�ף�Ҳ�����㱳���ؽڡ��粿���ֱ��������۴���ż�����沿��Ƥ��������Գơ�����Ƥ������֣��й㷺��С���ȡ����ɫ������ɫƬ״����״ͻ�𣬱߽���������漰��Χ�����ë������ë�ҽǻ�������Ƥ���ֺ�����Ƥ����Ƥ����
��֫�˷ʴ���Graves���ĺ������䣬�ɼ��ڳ������ص�GO����ǰ�Һ��ˮ���ߣ���ָ����ֺĩ������֯���ͣ�����Ƥ������ɫ������������״ָ������ѪҺѭ�����ӡ�
��T4(TT4)����T3(TT3)��������ͺ�������T4(FT4)��T3(FT3)�������T4��T3��Ҫ���״���ؽ����(TBG)����״����ת�˵���(TTR)�Լ�����ϡ�FT4��FT3���ٴ���ϼ�״�ٶ�֢����Ҫָ�ꡣ��ѧ�������߷�������ĿǰT4��T3��ü�ⷽ�������нϸߵ����жȡ�����Ⱥ�ȷ�ȡ���ЧҺ��ɫ��-�����Ƕ������FT4��FT3�Ľ��������δ�����ٴ��ƹ㡣��T3(rT3)��Ҫ����T4�����ܵĽ��⣬���������������[16]��
��״�ټ��ؼ�ⳣ��Ӱ�����ذ��������������������䡢����ͼ��ڵ�[6,17,18,19]������״̬��һЩҩ��缱�Լ�Ъ��߲�������������������Ծ����ϰ���Ƥ�ʴ�����֢��֫�˷ʴ�֢������ȫ���Լ�����Ӧ�ö�Ͱ������������������Ƥ�ʼ��ء��Լ��ء����ס����ء�����ͪ��ҩ��[1,18]����ظ���������������TBG�����ס�TTR�쳣�����ڿ���״�ټ����������塢���ʪ���ӡ������Կ��壬Ѫ����֬����>3 mmol/L��Ѫ��������>33.9 mmol/L��������>12 g/dL��ֱ�ӵ�����>0.342 mmol/L�����ڱ�¶�ڴ���������(>10 mg/d)��[18,20,21,22,23,24,25]�������ɼ�״�ټ��صļ���ܵ�����ʱ��Ӧ������ⷽ�����Լ��н��м���[26,27]��
������-����-��״���Ṧ��������δ�ܵ�����ʱ��Ѫ��TSH��FT4�Ķ��������Է��ȹ�ϵ��FT4С�仯�ᵼ��Ѫ��TSHŨ�Ⱦ�仯[1,19]��Ѫ��TSH��FT4������[15,19]���Ǽ�״�ٶ�֢(��TSH�����ͼ�״�ټ��صֿ���������)��һ�߳�ɸָ�꣬�����ٴ���״�ٶ�֢���������Ҫ����[1,15,17,28,29]���������Ƽ������2~3���£�TSH�仯������ͺ�����[18]��
TSH�ⶨ�����Ѿ�����������չ��Ŀǰ���㷺ʹ�õ��������߲ⶨ��ⷨ���书��������Ϊ0.01 mU/L[30]��TSH�����ܶ�������Ӱ�죬�������Կ��塢���������غ���Ƥ�ʼ��ء���Ͱ�����ɳ��͡������ͤ�������������������Ƶȣ������ų�Ӱ��TSH�ⶨ��������ء�
��������״�ٹ���������̬�ۺ�����������-���弲�����Ǽ��Լ�״���ס���ʹ�Լ�״���ķ������ھ��ɱ��ֳ�TSHˮƽ���ͣ�Ҫע�����[31]����״�ٹ��������ĸ�״�ټ���Ѫ֢��ָ����TBG��TTR�Ͱ����쳣����TT4��(��)TT3���ߣ������屾������״̬[1]������ע����TSH���ʵ����������Լ����м���
TRAb�����GD����Ҫָ�ꡣTRAb��Ҫ��3�ֿ������ͣ����״�ٹ�����صĿ������TSH����̼��Կ���(TSAb)������Կ���(TBAb)��TSAb��TSH����(TSHR)��ϣ��ٽ���״�ټ��غϳɡ���״������ϸ����ֳ��95%δ�����Ƶ�GD����TSAb���ԡ�TSAb�����ۿ�����άϸ����ǰ֬��ϸ������TSHR������������ϳɺ�֬���������࣬����GO[32]��TBAb��TSHR��ϣ����TSH�Լ�״������ϸ���Ĵ̼����ã����¼�״�ٹ��ܼ���֢(��)[33]��
ĿǰTRAb���ü�ⷽ��Ϊ���������������������(TBII)������������TSHR��Ϊ��ԭ��TRAb����¡(M22)��Ϊ�����Կ��塣TRAb������ʾ�������ڴ���TSHR���壬����������TSAb��TBAb������״�ٹ��ܼ����ʾ��״�ٶ�֢ʱ��ͨ����ΪTRAb������TSAb������˫ѭ����ѧ�������߷��������ⶨTSAb[34,35]������������ٴ�֤��֤���������ԡ�
TRAb�����ڼ�״�ٶ�֢�IJ������[1,15,29,36,37]��������TRAb��GD��������е����жȺ�����Ⱦ���90%����[37]��ֵ��ע�⣬3%���GD����ѪTRAb�ɳ�����[38]��TRAb�����ڸ������GO���ر��Ǽ�״�ٹ�������GO���ߵζ�ѪTRAbˮƽ(>8.8 U/L)ΪGO��չ�ĸ�Σ����[39]��TRAb�����ڿ���״��ҩ��(ATDs)����ͣҩ��Ԥ�⸴����ָ�ꡣ
��״������������3����Ҫ��ԭ�ֱ�Ϊ��״����(Tg)����״�ٹ�������ø(TPO)��TSH���壬���Ǿ������״�ټ��غϳɡ�TPOAb����TPO��϶�����ø���ԣ���ͨ������������ϸ�����������˼�״��ϸ��[17,40]��TPOAb���״�����ܰ�ϸ������̶�������أ�Ҳ���״�ٳ����ĵͻ����̶���ء���״������(TgAb)�������Ĺ̶��������á�ĿǰTPOAb��TgAb�IJⶨ���������߷��ⷨ������ͬ��˾�Լ��м�״�ٿ���ⶨ��������Ժ�����һ����Ϊ54%~84%[41]��
TPOAb��TgAb�Ƿ�ӳ��״�����������쳣��ָ��[1,17,42,43,44]���ű���״����(HT)����TPOAb������90%���ϣ�TgAb������60%~80%��70%~80%GD����ѭ����Ҳ�ɼ�TgAb��TPOAb�������Ǹߵζȿ���[30]�������ܾݴ����GD[17]��
��״��131I��ȡ��(RAIU)�ɸ�����״�ٶ�֢�IJ������GD�ɱ�����ȡ������ǿ����������߷�����ǰ�ƣ��ƻ��Լ�״�ٶ�֢ʱRAIU��ȡ��������[17]������Դ���������״�ټ���ʱ��ȡ�ʼ����ӽ��㡣�ѳ���״�����ߵľ�����ȡ��Ҳ���Խ���[1]����ˣ�RAIU�����ڼ�״�ٶ�֢����ļ��𣬵�����ٴ����ֻ�TRAb�ܹ�ֱ�����GD����������RAIU[1]��
��״�پ�̬����(ECT)�����ۼ�״�ٹ���״̬��λ�á���С����̬����������������131I��ͬ��99mTc�������״�ټ��غϳɣ�����ӳ�Ƶ�ת����(NIS)�����빦�ܣ�����RAIU��Ӱ�죬����RAIU��ɺ���С���ʱΪ��״��Ӱ��������Ũ���ƻ��Լ�״�ٶ�֢ʱ��״��Ӱ�����Լ���[17]������ECT����״�ٽ�ڿɷ�Ϊ�߹���(�Ƚ��)����������(�½��)�͵���(��������)��ECT�Ǽ�״�ٶ�֢�����������е�һ����Ҫ�ֶΣ��������ڼ����ڵĹ��ܺͷ�����λ��״��[45]�������ڼ������ڽ���RAIU��ECT���[1,29,31]��
��״�ٳ����Ǽ�״��Ӱ��������Ҫ�ֶΣ��ڼ�״�ٶ�֢���߳�ʼ����У���״�ٳ���������ȷ����״�ٶ�֢�IJ���Ͱ���ļ�״�ٽ�ڼ�������[15,29,42,46,47,48]������TRAb�����ߣ�������߲��ܽ���RAIU��ECT��飬��Ӧ�ü�״�ٳ�������״��Ѫ�����ڲ�����Ͼ�����Ҫ������ֵ[1,45]��δ�����Ƶ�GD����״���ϡ��¶��������ţ������ڷ�Ѫ���ٶ�(PSV)�ӿ죬�ɴ�50~120 cm/s[1]�����ƻ��Լ�״����ʱ��PSV�����Լ���[49]�������о���meta������ʾ�������Լ�״�ٶ�֢�ļ���������ж�Ϊ84%~92%�������Ϊ83.7%~93%[50,51,52,53]���ҹ�ѧ���о����֣���״���϶���PSV����40 cm/sʱ���GD�����жȺ�����ȷֱ�Ϊ82.9%��81.8%[54]��������״�ٳ���Ӱ��ѧ���Ƽ�����GD���״����PSV�ٽ�ֵΪ40~50 cm/s�����Ҽ�״���϶������¶���PSV����û����������[55]�������ճ������������ڰ���ͪ����ļ�״�ٶ�֢�ķ��ͣ�����ͪ�����2�ͼ�״�ٶ�֢ʱ��PSV���Լ���[49,56]��
����������Ѫ��TSH��⼼����Ӧ�ã�Ŀǰ����ͨ������������м�״�ٶ�֢�IJ�����ϡ��ټ�״�ټ����ͷż���(TRH)�˷�����������������-����-��״���Ṧ�ܵ���Ҫ��������Ҫ����TSH���ʵ������ۺ�������ļ��𡣷���TSH�Ĵ�����������TSH���ܱ�TRH�˷ܣ���״�ټ��صֿ��ۺ���(RTH)����TRH�̼���TSH��ֵ��������[17,57]��
T3�������鲻����������ϼ���Ҳ������TSH���ʵ������ۺ����ļ���[58]�������˻���IJ����߲��˽��д�����[17,57]��
����������������Ҫ���ڼ������TSH�Ĵ���������RTH���¼�״�ٶ�֢�������Ŀ��������ʹ��������TSH�Ĵ�����������ѪTSHˮƽ����Ϸ���TSH�Ĵ������������жȺ�����ȷֱ�Ϊ95.00%��93.75%��������Ϊ88.89%����ʹ���ڲ����������ߣ�����Ӱ��ѧδ�������Խ����������������������Ҳ��ʾ����TSH�Ĵ�������[59]��Ŀǰ����ָ�϶������������������ڼ�״�ٶ�֢��������е��ٴ�Ӧ�þ�ȱ���Ƽ���
���ȸ��ݲ�ʷ���ٴ����֣����FT4��FT3��TSHˮƽȷ���Ƿ���ڼ�״�ٶ�֢[1,15,29,42]��֮���һ����ȷ��״�ٶ�֢�IJ���
GD����ϣ��ټ����ȷ�����ڼ�״���������״���������������״���״�����������������ʾGO����������Ƥ���Һ�Բ�������ǰ�Һ��ˮ��ָ�˴ֺݵ�������������TRAb���ԡ����ϱ��У��٢���Ϊ��ϱر��������ۢܢ���߱���һ���Ϳ����ΪGD��TRAb�����GD��ѡ��Ѫ��ѧ���ָ�ꡣ
�����������ٴ����֡�TRAb���Ի�TRAb�͵ζ�����(<3.50 IU/L)�ļ������У���״��ECT���������ڼ����Ƿ�������������Լ�״�ٽ�ڡ������ڼ������ڲ��ܽ��к��ؼ�飬����Ѫ�������ʾ��״���ϡ��¶��������ţ�������PSV�ӿ��Э��GD�����[1]��
��״��Σ��Ҳ��Ϊ��Σ����Ϊ��֢״�ļ�����غͶ��Զ�ϵͳ����Ϊ��������Σ�������������ٹ���˥�����䳣��������Ҫ����ʶ��ͽ�������[60,61,62,63]�����������и�Ⱦ�����������ˡ�����̼���[60,64,65]��
1993�������Burch-Wartofsky��������(BWPS)Ŀǰ���㷺Ӧ���ڼ�״��Σ������(

��״��Σ�����ʸߣ�Ӧ����ʶ�𣬻����ۺ����ơ�����Ŀ���ǽ��ͼ�״�ټ��ط��ںͺϳɡ����ټ�״�ټ��ص�����ЧӦ������ȫ��ʧ����֢״��ȥ���������Ʋ�������[66]�����Ƽ�״��Σ���ҩ��������÷���

��״��Σ���Ԥ������ʶ��ͻ������ⳣ���շ����أ�����ͻȻ�ж�ATDs���ƣ���������֤��������������������ȿ��ܴ���Ӧ��״̬ʱ�ļ�״�ٹ���������
��֢״�ļ����ߣ��������껼�ߡ���Ϣ���ʳ���90��/min��ϲ���Ѫ�ܼ����ļ����ߣ�����ʹ�æ�-�������ͼ�����ѡ��ѡ���Ԧ�-�������ͼ����������10~40 mg/�Σ�ÿ6~8 h�ڷ�1�Ρ���������£�С���м����Ħ�-�������ͼ����Ի����֢״��ż����Ҫ�ܴ����������������������[74]��������������(��160 mg/d)��������������֯��T4��T3��ת������ѡ���Ԧ�-�������ͼ�(���������)��Ԧ�1-����ѡ�������Բ�ǿ��ͨ��������֧���ܾ������������ߡ�
ѡ���Ԧ�1-�������ͼ�(�����������������������������˾�����)���и��õ����ౣ�����ķ�����Ԥ��Ч������֧���ܾ������������ߡ�������������������������ŵ����Ļ��ߣ���С��Ӧ��ѡ���Ԧ�1-�������ͼ���ע�����й۲�β����������Чѡ���Ԧ�1-�������ͼ���˾��������˥�ڶ̣�������ת��������֢������¾�����ע�����������ؼ����Σ���ߡ�
�Բ������ܻ���ڦ�-�������ͼ�����֤�Ļ��ߣ���Ӧ�÷Ƕ���������ͨ�����ͼ�����ά�����͵ض���
ATDs��20����40��������ٴ�Ӧ�ã�һֱ�����Ƽ�����Ҫ����֮һ��ATDs���Ƽ��ǿ��Ƽ�״�ٹ��ܶ�������Բ������ƣ���ATDs���ܾ�������������������ã���ͨ�����Ƽ�״�ٹ��ܿ���״̬���Ӷ�ʹʧ�������߹��ָܻ���������һ��ʱ��ATDsϵͳ���ƣ�ͣҩ�����൱һ���ּ����߿�Ȭ����������ԼΪ30%~70%��ƽ��50%��ATDs�ŵ�Ϊ��Ч�϶������ƻ���״����֯���ʲ�����������Լ����������Ƴ̽ϳ���ͣҩ���ʽϸ��ҿ��ܳ��ְ�ϸ�����١��ι���������ҩ�ﲻ����ӦΪ��ȱ�㡣�������߿���������ҩ�ﲻ����Ӧ��
ATDs����������������࣬����ҩ��ֱ�ΪMMI��PTU�����û��ƾ���ͨ������TPO�����Ƽ�״�ټ��صĺϳɡ�����ҩ������ڴ�л��ʽ���ƣ��ڷ����θ�������գ��ڼ�״��Ũ�ۡ�MMI��˥�ڳ���Ϊ4~6 h���ʿ�ÿ��1�η�ҩ��PTU��˥�ڶ̣���Ϊ1~2 h����6~8 h��ҩ1�Ρ�����������MMI��ǰ�壬�ڸ���ת��ΪMMI�������ã���ҩ�����úͲ�����Ӧ��MMI����[79]��Ŀǰ�ٴ��ϻ���Ӧ��MMI����������Ƽ������������ٴ�֤�ݡ�
ATDs�����ڳ�����GD�����ߡ�������ǰ��131I����ǰ�����ƺ�Ρ���������ᡢ��״���״����ԡ�TRAb���Ի�ζ�������ߵ�GD��������ѡ��ATDs����������Խϸߡ��������������������״���ϲ��������������Ԥ������ʱ��϶��ߣ�������������о�������ʷ�ֲ�����131I�����ߣ���Ҫ�ڶ�����Ѹ�ٿ��Ƽ�״�ٹ��������Ȳ���ATDs����[1]��MMI��PTUЧ��ǿ10�����ٴ����Ч����ʹ�ã�����MMI��˥�ڽϳ������ٴ�ʵ��Ч��Ҫǿ��PTU����������MMI��������̥��Ƥ��ȱʧ�Ȼ��η��գ�������������ѡPTU�����߿��ܵ��µĻ�����Խ��ᡣ��״��Σ������ʱ��ҪѸ�ٽ���Ѫ���л��Եļ�״�ټ��أ�PTU������T4��T3ת�������ã��ʼ�����ʱ�Ƽ�ʹ��PTU��
ATDs��ѭ�Ļ���ԭ��Ϊ��ʼ�������֮�������ά�֣���μ��������һֱȱ����ȷ�ı�����һԭ����ʹ�ù����к���ͳһ�ͱ�����ATDs������һ���ʼ����MMIΪ10~30 mg/d���ɵ��λ�ִη��á�PTU��ʼ����100~300 mg/d���ִη��á����ֻ���֢״���ᣬ��״�ټ������߷��Ȳ��ܴ��������ATDs�ļ��������ֻ���֢״�ء���״�ټ������߷��ȴ�����Ҫ�ϴ������ATDs������ATAָ�Ͻ���FT4����������1~1.5��ʱMMI��ʼ����Ϊ5~10 mg��1.5~2��ʱMMI��ʼ����Ϊ10~20 mg��2~3��ʱMMI��ʼ����Ϊ30~40 mg���ɹ��ο�[1]��
ͨ���ڳ�ʼ����1���¼���״�ٹ��ܣ����FT3��FT4�½����ӽ���ﵽ������Χ��������ڣ�MMI�ɼ���5~10 mg/d����PTU�ɼ���50~100 mg/d�����FT3��FT4�½����������ӳ�ԭ������ҩ�����FT3��FT4���������ߣ������ʵ�����ATDs������1���º飬�ٵ�����������TSH��FT3��FT4������MMI������5 mg/d����PTU��50~100 mg/dʱ���ʱ����ʵ��ӳ�����״�ٹ���ά������ATDs�ټ���[80]������ά��TSH��������С����ά�����ơ�����ù����г���TSH���ͻ�FT3��FT4���ߣ����ӳ����ƻ�����ATDs�����������¿�ʼ���ơ�
GD�������ھ���ϵͳ��ATDs���ƣ�ͣҩ��Ѫ��TSH��FT3��FT4ά��������ˮƽ1�����ϣ���ΪGD����(remission)�����ڲ��黺������з�������Ϊ����(relapse)[1,17]��ATDs����ȱ����ͣҩ���ʸߣ��������Ƽ�״�ٹ���������ͣҩ����ȫ��������18~24���µij��Ƴ�ATDs���ƣ�����������50%���ҡ��ٴ�����û�кܺõ�ͣҩʱԤ����ָ�꣬TRAb����������Ԥ��Ԥ�������ָ�꣬Ԥ���ֵ��80%���ҡ�����ͣҩǰ��TRAb��������Ԥʾ������ܴߵζ�TRAb�߽����ʵ��ӳ��Ƴ�[81,82]��
�ҹ��о���ʾMMIϵͳ����12�������ϵ�GD���ߣ�MMIҩ����Ϊ2.5 mg/dά��TSH����������5���º��ټ���Ϊ2.5 mg�����ҩ����������5���º�ͣҩ(��λ����ʱ��20����)�����48���£���ʾС�������Ƴ�MMI���ƣ�GD�����ʿɴ�70%~80%[81]�������Ƽ���ͣҩ��ʽҲ�ܴﵽ��TRAb���Ƶ�Ԥ������
20����80�������ѧ����Ϊ��ʹ��ATDs���Ƽ�ʱ���ü�״�ټ����Ƽ��ɽ������ƺ�ĸ����ʡ��������ٴ��о�֤�����ü�״�ټ����Ƽ����������ATDs���Ƽ��Ļ�����[83]�����Ƕ�����Щ�������������״����(LT4)�������ȶ���״�ٹ���������
ATDs�IJ�����Ӧ�������س̶ȿɷ�Ϊ�������أ����շ���Ƶ�ʿɷ�Ϊ�����������ͷdz�����(
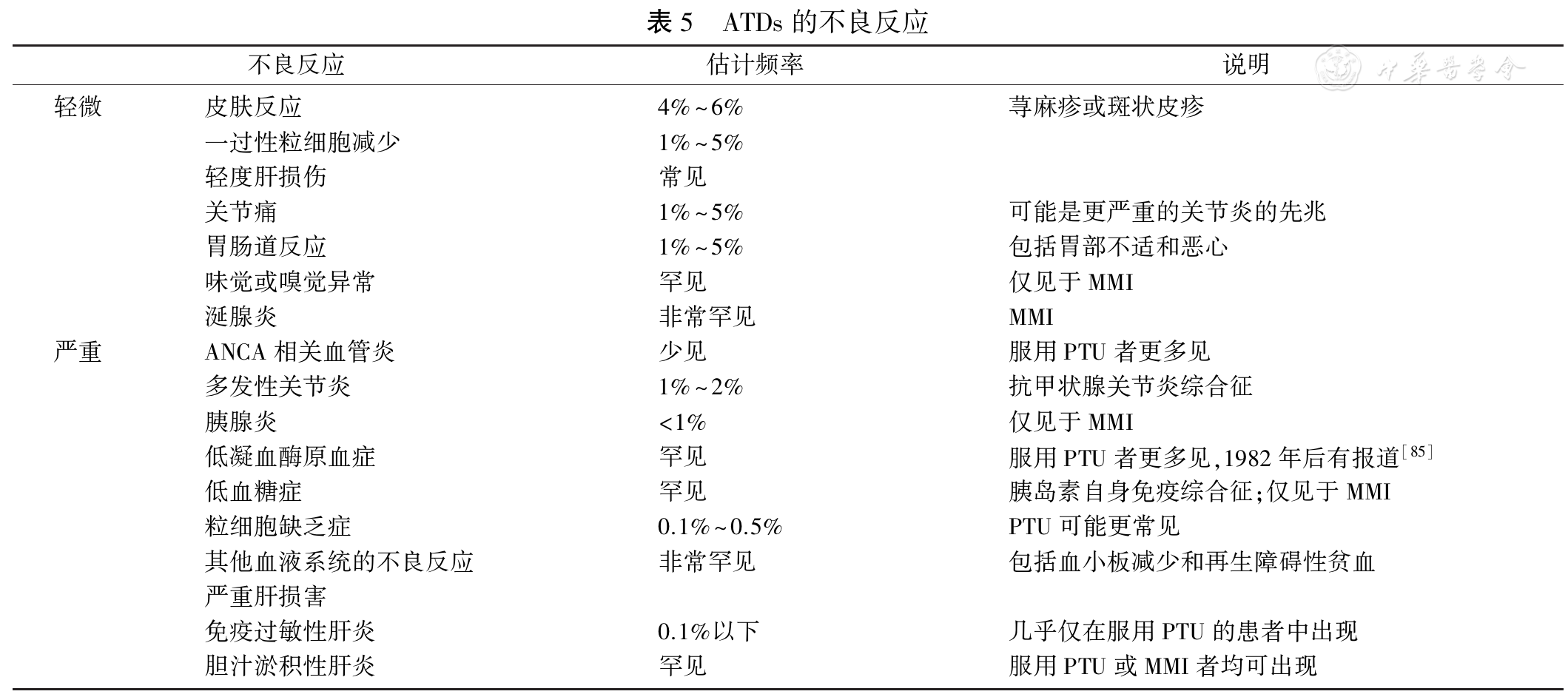
��ȵ�Ƥ��������Ӧ����������Ƥ���ݡ�����ͼ�����MMI(15 mg/d)��ȣ�PTU�������MMI(30 mg/d)��Ƥ��������Ӧ������[85]����Ϊ����ɢ�ڵ�Ƥ��ɿ������ÿ��鰷ҩ�����ƣ�������Ч�����ѣ������м���»�����һ��ATDs��ͬʱ���ÿ��鰷ҩ���Ƥ���һ�����ػ���������Ƥ�����ص�Ƥ��������Ӧ��Ӧͣ��ATDs����Ϊ131I���������ơ�
һ������ϸ�����ٵķ�����Ϊ1%~5%���������ҩ���2~3�����ڣ�Ҳ�ɼ��ڷ�ҩ�����е��κ�ʱ�ڡ�������ϸ������������Ϻ�δ���Ƶ�GD���еķ�����ԼΪ10%������ATDs��������ϸ��ϸ���������ָܻ�����[86]��Ϊ�����Ǽ�����ATDs���µ���ϸ�����٣���ATDs����ǰӦ�������ϸ������ϸ��������ATDs���µ�һ������ϸ�����٣��ɼ�������ϸ��ҩ�����ơ�
��ȵĸ����˳�����3.8%Ӧ��ATDs��GD����ת��ø��������������������3������[87]����δ���Ƽ���GD����������һ��ι����쳣�ı���Ϊ55%��50%~80%�쳣���ߵĸ������ָ����ATDs���Ƽ�״�ٹ��ָܻ���ɽ�������[88]��Ϊ�����״�ٶ�֢����ATDs���µĸ����ˣ�����Ӧ��ATDsǰ������ι��ܣ���������øѧָ�ꡢ�����غ͵���ˮƽ�����⣬ATDs���µĸ��������벡���Ը��ס����������Ըβ���֬���εȼ��𣬸�������ATDsӦ�õ�ʱ���ϵ����Ҫ��������ݡ���״�ٶ�֢���µ����Ը����˺�ATDs���µĸ����ˣ��ɼ��ñ���ҩ�����ơ�
����ATDs���µ���������Ӧʱ��������һ��ATDs�����ǰ�ȫ�ġ����о�������34%��ΪPTU�Ļ���30%��ΪMMI�Ļ�����Ȼ������ATDs�IJ�����Ӧ���ò�����Ӧ�������һ��ATDs���µIJ�����Ӧ������ͬ���������������ܵڶ���ATDs[85]��
ATDs���µ�ѪҺϵͳ���ز�����Ӧ�У�89%����Ϊ��ϸ��ȱ��֢��11%����ΪȫѪϸ������֢�������ϰ���ƶѪ��ATDs����ϸ��ȱ��֢�ķ����ʵ���0.5%����������ϸ��ȱ��֢�Ļ����У�������Ϊ4.0%~6.3%[89]��
���ױ���PTU��MMI���µ���ϸ��ȱ��֢�ķ����ʷֱ�Ϊ0.3%��0.1%[90]��������ϸ��ȱ��֢�Ļ�����85%������ATDs��ʼ���Ƶ�90 d��[90]����λʱ��Ϊ69 d(11~233 d)������ȫѪϸ�����ٵ���λʱ��Ϊ41 d(32~97 d)[91]��7.0%�Ļ����ڿ�ʼATDs����4���º�������ϸ��ȱ��֢[92]�����в��ֻ���Ϊ�ٴ�Ӧ��ATDsʱ���֡�����ATDs���Ƴ���18���µĻ������з�����ϸ��ȱ��֢�ķ���[93]��
ATDs������ϸ��ȱ��֢��������ԡ����䡢ҩ������ͼ����йء��й�����6��Ⱦɫ���ϵ�HLA-B*27��05��HLA-B*38��02��HLA-DRB1*08��03�������л���[94,95,96]��������ϸ��ȱ��֢���ߵ�ƽ�������δ�������Դ�[92]��MMI���µ���ϸ��ȱ��֢Ϊ����������[97]���������10 mg����ʱ����[98]����ͼ�����MMI��ȣ��κμ�����PTU�ƺ�������������ϸ��ȱ��[97,99,100]��
������ϸ��ȱ���Ļ���80%���Ͽɳ��ַ��ȡ���ʹ��֢״������ϸ������Խ�Ϳ�����ϸ���ָ���������ʱ��Խ��[89]��17.2%~78%��֢״�Ļ��߿�ͨ�����Ѫ���漰ʱ������ϸ��ȱ��[89,101]��
����ATDs֮����ڽ��淴Ӧ��Ӧ��һ��ATDs���µ���ϸ��ȱ��֢���������������ATDs[102]�����ư���ͣ��ATDs������֧�����ƣ�Ӧ�ù������غ���������ϸ������̼�����(rhG-CSF)����������ϸ��-����ϸ������̼�����(rhGM-CSF)��������о�������rhG-CSF�������̰�ϸ���ָ�������ʱ�䡢���̿���������ʱ�估סԺʱ����Ч��[98]����Ƥ�ʼ������ƴ�������[103]��
���ظ�������ATDs���Ƶ���һ���ز�����Ӧ���䷢������0.1%����[104]��MMI�����ظ����˳�����Ϊ��֭�ٻ�����Ҳ�ɱ���Ϊ��ϸ������[105]����PTU���µ����ظ����˳��Ǹ�ϸ�����ˣ���ҩ���ܵ��±����Ըλ�����������Ҫ����ֲ���������ʳƷ��ҩ�������(FDA)��2009�귢���˹���PTUʹ�õİ�ȫ��������FDA������34��PTU��صı����Ըλ����У�11���Ƕ�ͯ��������Ϊ1/2 000~14 000[106]���й�̨��ѧ�߱�����71 379����ʹ��ATDs�Ļ��ߣ���λ���ʱ��196 d���Ǵ�Ⱦ�Ը��������MMI����PTU(�ֱ�Ϊ0.25%��0.08%)������ATDs���µ�֭�ٻ��ı�������(MMI 0.019%��PTU 0.016%)���������Ը�˥���ߣ�PTU(0.048%)��MMI(0.026%)����[107]����һ�������й��ı�����8 864������131I���Ƶļ����ߣ�����90��ΪATDs���µ����ظ�����[108]���䷢������ʼ����4�ܡ�8�ܺ�12���ڵı����ֱ�Ϊ63.3%��75.6%��81.1%��MMI�ļ���Ϊ(19.1��7.4) mg/d��PTUΪ(212.8��105.0) mg/d������ATDs�������ظ����˵��������[108]��
ҩ���л��ת�����ø�Ļ����̬�Կ��ܲ�����MMI����ҩ���Ը����˵ķ�������[109]��MMI���µ����ظ�����Ϊ����������[110]�ͼ���������[107]��PTU������ء�
һ��ȷ�����ATDs���µ����ظ����ˣ�Ӧ����ͣ��ATDs�����м��ι��ܺ���Ѫ���ܱ仯����֢֧�֣����Ρ��˻����ƣ���Ҫʱ�ɿ����˹����Ʒ�����ֲ[111]��������ѡ��131I���ơ���Ϊ��ͬ�����ATDs���¸����˵ļ����ײ���ȫ��ͬ���������һ��ATDs������ᵽ�жȸ����ˣ����������ܼ�������½������Ի����������͵�ATDs����[104]������MMI�������ȸ����ˣ���ɼ���ҩ����������ܼ��ι��ܡ�
ATDs������������ϸ����������(ANCA)���Ѫ����(AAV)[112]�Լ�ҩ�����Ǵ�[113]�����ױ�����ATDs����ANCA���Եķ�����Ϊ4%~46%��AAV�ķ�����Ϊ3%[114]��75%~90%�IJ�����PTU��أ�MMIҲ�и���������Ӧ��PTU�Ļ�����ANCA������Ϊ15%~60%[115,116]������Լ30%������AAV[117]��
������Ⱥ�Ըò�����Ӧ���ܸ���[104]�������ATDs������ʱ�䳤�ǵ���ANCA���ֵ���Ҫԭ��[114,118,119]��PTU����AAV����λʱ��Ϊ36����(1~193����)[120]��������ȷ��PTU�²��ļ�����ֵ��
PTU-AAV��֢״��ԭ����Ѫ�������ƣ���������ᡣ���߽��з�������֣��緢�ȡ��ؽ�ʹ������ʹ�ȡ�ʹ�Ի����������Ƥ��(ͨ���ۼ�˫���ͱDz�)���۲�����(������Ĥ��Ĥ��)�������߿ɳ��ֿ�Ѫ������˥�ߡ�Ѫ��������˥�ߣ��Լ�������ϵͳ���ۡ�����ҩ��Ӧ�ú�Ѫ���׳��ֵ�ʱ���ϵ���ų���������Ⱦ�����������ɿ���ATDs���µ�AAV����ϡ�ANCA����Ҫ�����ָ�꣬ANCA��ʶ����ְп�ԭ(��MPO��PR3)����������ԭ����Ѫ������Ҫ�����[119]��
�����ϣ���ͣ�õ���Ѫ����ATDs���Ƿ�������ATDs�������Ƽ�Ҳ�����أ���PTU����MMI����Ѫ�����ٴμ��صĸ�������[102]�����з�����֢״�ߣ�����ͣ��ATDs�������������ߣ���ҪӦ����Ƥ�ʼ��غ�(��)�������Ƽ����ƣ�������Ҫ����ά������[121]��ANCA�ζ��뼲�����س̶Ȳ�ƽ�У���������ANCA���ڼ�����ȫ������Ա�������[122]��ATDs����ANCA���Ե���Ѫ�����ٴ����ֵĻ��ߣ���ͣҩ�������˵�ANCA������ʧ[123]��
�Է���ATDs�Ļ���Ӧ���м�״�ٹ��ܺ�ҩ�ﲻ����Ӧ�ļ�⡣�ڿ�ʼATDs����֮ǰ�����м����߾�Ӧ���а�ϸ��������������ϸ�������ι��ܵļ�⡣Ŀǰû��֤�ݱ���������ϸ������֢����༲��������ATDs���µIJ�����Ӧ�ķ��գ���Ӧ��ATDsǰ��ϸ������<3.0��109/L��������ϸ�����Լ���<1.5��109/L�����ת��øˮƽ�����ο�ֵ����3��ʱ���á�����5��ʱ��������Ӧ��ATDs��Ӧ��������ԭ��������Ѫ��ϸ������ϸ�������ͱ������Ƹ�øˮƽ�½�����Ӧ��ATDs��
����ATDs���ڼ��Ѫ��ϸ����������ϸ�������ι����Ƿ�������ʶ��ҩ�ﲻ����Ӧ����ʶ[101]�����ֻ����ڷ�����ϸ��ȱ��֢֮ǰȷʵ���ֳ�Ѫ��ϸ���ܷ������½�������������߷�����ϸ��ȱ��֢��ATDs���Ƶ�ǰ3���¡��������Ѫ��ϸ��<3.0��109/L��������ϸ�����Լ���<1.5��109/L��Ӧ������ֹ��ҩ�������ͷ�������֪����Ӧ��ATDs�����ڼ�һ�����ַ��ȡ���ʹ����ǻ�����֢״����ͣ��ATDs���������Ѫ���档
������ι����Ƿ��ܼ���ATDs���صĸ������ಢ����ȷ[104]������Է���ATDs�Ļ��߳�����ι��ܣ������������Ƶ�ǰ6�����ڡ�������������˲��������Ƶ�ǰ120 d���������ת��øˮƽ�ﵽ��������5�����ϣ���������ATDs���ƺ��һ���������ߣ�Ӧͣ��ATDs��ͣҩ��Ӧ���ι���ֱ����ת����������Ժ�ת������ת��ר�Ʋ��Ҳ�����Ӧ���ơ�Ѫ��ALP���߶������ι���ָ����������һ�������ζ��Զ���ΪALP����Դ�����ǹ����������Ǹ��ࡣ
���ڴ����ANCA���Ի��߾���Ѫ�����ٴ�֢״�����ѱ�����AAV�IJ��������PTU��أ���˳�ʱ�����PTU�Ļ���Ӧ��AAV�����֢״�����������������߿ɽ���ANCA��⡣
���Ǻϳɼ�״�ټ��ص�ԭ�ϣ���״������ϸ��ͨ����/��ת����������ȡ131I��131I�ͷų��Ħ�����ʹ��״������ϸ�����Ժͻ�������״�������С����״�ټ��غϳɷ��ڼ��٣��ɴ˴ﵽ�Ǽ���״̬����״�ٹ��ָܻ������ͷ���������Ϊ�ﵽ�����Ƽ���Ŀ��[1,124]��
131I�dz���GD��Ҫ���Ʒ���֮һ�������������������[15,124]��ATDs��Ч����θ�����ATDs����������������Ʋ�����Ӧ������������֤���������ոߣ��о���������������ʷ�����̽ϳ������껼��(�ر��ǰ鷢��Ѫ�ܼ�����)���ϲ��ι������ˣ��ϲ���ϸ����ѪС����٣��ϲ�������������̱�����ϲ��ķ��������ƻ����������Ļ��ߡ�
131I����GD�Ľ���֤�������ںͲ����ڻ��ߣ�ȷ�������м�״�ٰ����ߡ�
131I����ǰ1~2����Ӧ��ʳ����ʳ���ҩ���131I���ƺ�ɳ��ֶ��ݵļ�֢״���أ�Ӧ�����ۺ����ƴ�ʩ������Ƶİ�ȫ�ԡ�������ҩ���ɣ�����GD������131I����ǰ��ʹ�æ�-�������ͼ������������껼�ߣ���Ϣ���ʳ���90��/min�ߣ���ϲ�����Ѫ�ܵ�ȫ���Լ����ߡ�
���ꡢ�ϲ������ز���֢��Ѫ��FT4��������(FT4>��������ֵ3������)�Ļ��ߣ��ɿ�����131I����ǰӦ��ATDsԤ���ƣ�����ҩ����ѡMMI��131I����ǰ2~3 dͣ��[1]�������ٴ�֢״��������������GD���ߣ���ʹFT4ˮƽ�ϸߣ�Ҳ��ֱ����131I���ƣ�����ATDs��Ԥ��
�������ػ���������(��)����֢�Ļ��ߣ�131I����ǰӦ�����ѧ�ƺ���������淶�����ƣ�ʹ�䲡������ȶ�����131I���ơ�������ATDs���ƻ��������Ƶ���֢����������131I����ǰ���ɸ��踴������Һ�������Ƽ�״�ٹ��ܣ�Ȼ����ͣ���ʵ�ʱ�临�����Ƽ�������131I���ƣ��Ժ��ߵ���Ч��������Ӱ��[125]��
ȷ��131I�����ķ�����2�֣�����������̶�������������������Ǹ��ݼ�״��������RAIU���м��㡣ͨ��ÿ�˼�״����֯�ļ�����ΧΪ2.59~5.55 MBq(70~150 ��Ci)���̶��������Ǹ��ݼ�״�ٵ������һ�θ���̶��ļ�����
Ŀǰ���õļ�״������ⶨ�����м�״�ٺ�������ͳ�����������״�ٴ���ɸ����жϼ�״��������ֲ���״�ٺ�������������״�������IJ��㣬���˽��״���ʵء�����131I���Ƽ���ʱ����Ҫ�ο���ֵ�������Ϸ����ó��ij�������������ο��������ؽ��е�����ȷ��131I���Ƽ��������״���ʵأ��������䡢���̡��Ƿ��ڽ���ATDs���ƣ�131I����Ч��˥�ڣ��״�131I������Ч���Ƿ�������ࡢ����Ⱥϲ�֢�ȡ�
GD����131I���ƺ�����ڿɳ��ַ������ļ¡��ɲƤ����������״�����͡�������ʹ��֢״������۲첢��֢��������������131I���ƺ������ʱ��ϸ�����ͻ�����ˣ���������ϸ����ҩ���֢���ƺ�ɻָ���������Ϣ���ʳ���90��/min����Ѫ�ܼ�����GD���߿��æ�-�������ͼ�[126]����֢GD���ߣ�Ӧ��131I����3~7 d�����Ӧ��ATDs����ѡMMI����FT4��������ʱ������ͣҩ[1]��
����131I����1~3���º飬�粡�����ʱ��Ӧ������Ҫ�������֮��ÿ��1~2���¼���״�ٹ��ܣ������������꣬��ֱ�����߷������м�״�ټ���������ƺ�ﵽ�ȶ�״̬������GO�ߣ����ʵ��������Ƶ�ʣ������緢����GO���ء���ȷ������ȫ���⣬��ü��ʱ����ӳ�����������ÿ������1�Ρ�
�������ػ�Ӱ��131I����Ч�������ƺ�1���ڷ����ļ���131I���Ƽ�����أ�����Խ��һ���Ի�����Խ�ߣ����ڼ�������Ҳ��֮���ߡ����ڷ������µ��ӳ�ЧӦ���ܰ�ϸ������������ͬʱ�ϲ�TPOAb���Ե�GD���ߣ���ʹ131I���ƺ��״�ٹ��ָܻ���������������ÿ��Ϊ2%~3%[127]��
131I����3���º���֢״�����������Ի����������Ч����131I����6���º�֢״������δ��ȫ�����GD���ߣ����ٴ���131I���ơ�131I�ٴ�����ʱ����ǰ��������Ч�Լ����в���֢�Ļ��ߣ����ʵ�����131I����[128]�����ڶ��131I������Ч����GD���ߣ������������ơ�
�ѳ���غ��ͻ���ȡ131I��131I��GD����������й�죬���ߵ���ֳ���������ܵ�Ӱ��[129,130]������131I���ƵĶ�ͯ��������GD���ߵĺ���У������Ի��εı�����δ���ӡ����ǵ���״�ٹ����쳣���ܶ������Ӱ�죬����131I���Ƶ�GD���ߣ�Ӧ������6���º���״�ټ���ˮƽ���������ٿ�������[131]��
�й�131I���Ƽ��Ƿ������������������ʼ����������������������ߵ����⣬һֱ���ܹ�ע��һ����������Э���о���ϵ�б��棬ʱ����70���꣬����26��ҽ������(����25�ң�Ӣ��1��)��������1946��1964��������Ƶļ�����35 000���ˡ������ʾ�������߽���131I���ƺ�Ѫ�������ʡ���״�����������ʼ���֢���������ʾ�δ������[132]����һ���о���479 452�����߽����˷�������ʾ���л�δ����131I���Ƶļ�������Ƚϣ��������巢���ʺ��������������Բ���[133]����Щ��������131I������һ�ְ�ȫ�����Ʒ�����
��Ȼ����131I���ƵĻ��߿ɶ���Χ��������Ⱥ���������÷��䣬����й��Ҳ���ܶ���Χ���������������Ⱦ���������������ͷŵķ��������ޣ�����ѭ���䰲ȫע�����������£��������Χ��Ⱥ�ͻ�����ɷ���Σ��[134,135,136]��
������GD������Ҫ���Ʒ���֮һ��������ѡ���Ʒ�ʽ[1,104,131]��GD����������Ӧ֤������ѹ��֢״���عǺ��״���ס��ж����ϵ�ԭ���Լ������ڿƹ淶����Ч�������ߣ���ATDs�������ز�����Ӧ�ߣ���Ը������131I���ƻ�131I����Ч�������ߣ��ϲ���״�ٶ���������ԭ���Լ�״���ٹ��ܿ���֢�ߣ������ض�GO���ڿ�����Ч�������ߣ�����������Ը��Ҫ�������������Ƴ̶�Ѹ�ٸ��Ƽ�֢״�ߡ�
GD����������֤��ȫ����������������ġ��Ρ����������Բ��䣬��ϲ��ж��Լ�����ĩ�ڵ������Լ������������������ߣ������硢���ڡ�
GD��Ȼ�����Լ��������������˼����սϴ������Ѫ�����������ˡ���״���ٹ��ܼ��˵Ȳ���֢������������������ϸߡ���ǰӦ���г�ֵ�ҽ����ͨ��ʹ���������������Ƶ�Ŀ�ġ�����ͽ��[14,137,138]��
���Ƶ���ǰ���DZ�֤����˳�����к�Ԥ������֢����Ҫ��ʩ[43]����ǰӦʹ��ATDs���Ƽ�״�ٹ�����������һ���̶���Ԥ����״��Σ��ķ���[1,131,139]�����æ�-�������ͼ�����������90��/min���£�������ͣ�á�
����GD���ߣ���ǰ���õ������⻯����Һ�����͵⻯����Һ�����⣬�Լ��ټ�״��Ѫ�������г�Ѫ[140]�������⻯����Һ(LugolҺ����8 mg��/��)��ÿ��3�οڷ�����3��(0.05 mL/��)��ʼ���Ժ�����ÿ������1�Σ���ÿ��16��Ϊֹ��Ȼ��ά�ִ˼�������2�ܡ����ATAָ�ϼ������ֿ�[1,141]��Ҳ�ɲ������·�ʽ��LugolҺÿ��5~10��(�͵⻯����Һÿ��1~2��)��ÿ��3�οڷ�������10 d������ATDs���ٴ�Ӧ�ã���������Ѿ��Ե�����������Ƽ�[142,143]��
����û���������õ���Ļ��ߣ�����ATDs��LT4���õķ���������ǰ��[144,145]������Ӧ�������������ǰ���ʿ�����90��/min���£�����Ӧ���⻯�ɵ���200 mg[146]��
ijЩ�����߶�ATDs�������ܻ����ڽ϶�ʱ���ڽ�����������ǰ��״�ٹ���δ�ܿ���������������ʹ�õ������-�������ͼ����������ɽ���7 d������[104,147]�������÷��ǣ�LugolҺ�ڷ�7 d��ÿ��3�Σ�ÿ��0.75 mL(��15��)����4������õ�������10~20 mg������ע��ÿ��1�Σ�����3 d������[148]����ǰ1 d��ʼ�ڷ�������������ʿ�����90��/min���¡�
�����о���������ǰ�����ڷ��Ƽ���ά����D3����������ʹ�ã����ɼ��������Ժ����״���ٹ������˻��ת����������ĵ�Ѫ֢�ķ���[149,150,151,152,153,154]��
GD����״���г���Χ�Դ������顣���õ�������ʽ�У�˫���״�ٴ�ȫ�г�����һ����Ҷ�г�+�Բ��ȫ�г�����˫���״�ٽ�ȫ�г�����ȫ��״���г���[42,155,156,157]��ȫ��/��������������֯��������ʽ������ȱ�㣺�г�ȫ����״����֯����������LT4������ƣ������Ա��������������GD�����ķ����Ըߣ������������ʱ�Լ����������ˡ���״������ʱ�Լ������Թ��ܵ��ºͼ�״��Σ��ķ������ա������Ѷȴ���ߵļ�״���г����Ƽ��ɾ���ḻ�����ҽ��ʵʩ����Ϊ�����ṩ��Ϊ���õ�Ԥ���ڽ������ʣ���������֢��סԺ���ã�����סԺʱ���Ͼ�������[158]��GD�ϲ���״�ٶ��������ߣ������м�״��ȫ�г������Ƿ����ܰͽ���ɨ����ɨ��Χ������ԭ������
��������һ�ָ߷�������������֢�����ʽ�һ���״�������ߡ���״��Σ������������ز���֢�����������12~36 h��������չ�죬�����ʸߴ�8%~25%[139]����״��Σ��ķ�������ǰ��״�ٹ���δ�ܾ�����������л�ʸߡ�����Ӧ����Ӧ������״̬��������Ƥ�ʼ���Ч�ܲ����йأ���ֵ���ǰ�������������������Ԥ���Ĺؼ�[139,159]��Ϊ��ֹ�����������������ڷ�ҩ���ǰ�ɳ�����ñ�θ����ΪԤ���Ը�ҩͨ����
��״��ȫ�г�������ʱ�Ե�Ѫ֢������6.9%~46.0%��Ӧ������ǰ����ڷ�����Ƽ���(��)ά����D3������6 h��12 h��Ѫ��Ʊ仯���ƿ�Ԥ���״���г�����ĸ�ˮƽ[160]�����̵ļ�״���ټ���(PTH)ˮƽ����(<10~15 pg/mL)Ԥʾ��������Ѫ֢[160]����ʱ���ڷ����ƺ�ά����D3�⣬��Ӧ�������ƣ������Ѫ�ء��ơ�þ���ı仯�������ߵ�Ѫ֢���֢״��ʧ��Ѫ��ˮƽ��2.0 mmol/L������24 h��û�������½�ʱ�������ٲ���Ƽ��ǻ���������Ӧ�������PTH�ı仯[161]���ڷ����Ʒ���Ϊÿ��500~1 000 mgԪ�ظƣ�ÿ��2~3����ʼ�������Ѫ��֢״�������ɰ�ÿ2 d����500 mgԪ�ظơ��ǻ�����ÿ��0.5 ��g������1~2��[162]��
�����������״�ټ��ܱ�Ѫ�����ӷḻ����������״�����������������к������Ѫ[163,164]�������Ѫ���������24 h���ڣ�Ԥ�����߳��ֶ��ġ�Ż�¡����Եȣ����⾱�����һ���ɼ��ٳ�Ѫ���ա������Ѫ�ᵼ��ѹ�����ܻ��ߺ�ͷˮ����ɺ�������������Ϣ��һ��ȷ�Ӧ����������
��״���������߷��������仯�Ƚϳ��������������ܲ�ܵ��µ�����ˮ������ͨ�����ڼ�����ˮ�����˺�ָ���������˻�Ƴ������ڣ��������ˮǺ��ʱ������ں�����(RLN)���˿����ԣ����һ�������������ܡ�ͨ������£�����˻��������6~12�����ڻ��������ơ�RLN�������ڸ�Ԥ(����2~8��)���ܸ���Ԥ��ʱ������������ϰ�(VFD)�����ڼ���Ӧ����Ī��ƽ����[165,166,167]����������֧(EBSLN)�����ϰ�ͨ������Ϊ�����ͳ���ɳ�ƺ�(��)���ܴﵽ�������������Ӧ��������Э��ʶ��ͱ���EBSLN[168]��
131I������������������ȡ���ܲ����м������Լ�״�ٽ�ڣ���TA��TMNG���Ը��仼�ߡ������صĺϲ�֢������ʷ��ǰ�ۡ����״�������TMNG��TA���ߣ������ʺ�131I���ơ�������ע����ǣ�TMNG��ѡ�������ƣ������Ƽ��м�״��ȫ�г��������Ա��⸴��������������֤���߾ܾ������߿�ѡ131I���ơ��ϲ���״�ٰ���Ӧ���������ơ�TA���ܿ���ѡ��131I���ƣ������м��ٲ��ָ߹����Ƚ�ڿ����Ǽ�״�����ݰ�������ǰ���������Լ�131I����ʧ�ܻ�ܾ�131I������ҲӦ��ѡ���������ơ�
131I����ǰ�ĵ͵���ʳҪ�������GD 131I������ͬ����131I����ǰ��ʹ�æ�-�������ͼ���һ�㲻����ATDsԤ�����ơ�131I���Ƶ�Ŀ����������״̬��TMNG��131I���Ƽ���һ�����GD�����Ƽ��������⣬TMNG��RAIU���ܽϵͣ��б�Ҫ����131I������
131I���ƺ�2~3���£����������ܵĽ�ڿ�����С����״�����ƽ������40%�����м����ڽ����С��ͬʱ����֢״����������ز���֢�����ƣ���״�ٹ���ָ����ָ�����[169]��TA������δ��ATDsԤ�����ƣ�131I���ƺ��״�ٹ��ܻ����ָ���������ǰ��Ԥ�Ƚ���ATDs���ƿ����Ӽ������ķ��ա�����TMNG�Ļ������ڼ������ʲ��ߣ���ʱ���ӳ��������������ӣ�Լ�а�������20�����ּ�����������>45�ꡢRAIU>50%��TPOAb���Ժ;�MMIԤ�����ƹ��Ļ��߷��ո���[170,171]����ˣ�����131I���ƺ�ÿ�����ټ��1�μ�״�ٹ��ܣ������з��ּ���Ҫ��ʱ����LT4������ơ�
��TMNG��TA����131I���ƺ�3������Ч�����ԣ�Ӧ��ѡ�������ƣ��综�߾ܾ��������ɿ����ٴ���131I���ơ�131I����6���º��δ���⡢�����С������ޱ仯��Ӧ��ϻ��ߵ��ٴ����֡����ʵ���Ҽ��ͼ�״�ٺ����������������ٴ�131I���ƻ��ȡ�������Ʒ���[172]��
TMNG��TA����Ԥ��������״��Σ��������Ҫ[173]����ǰӦ��ATDs����״�ٹ��ܿ��Ƶ�������������Ҳ����ǰ3 d�õ�������10~20 mg������ע��ÿ��1�Σ����п�����ǰ������������ǰ���Ƽ����⣬��Ϊ�мӾ���ķ��ա����о��Ա��˵���ʹ��MMI������ʹ��MMI���-�������ͼ���Ч���������������ʹ��MMI���-�������ͼ��Ļ������ʵ͡����̷�����֢״��[126]����-�������ͼ�ͨ����������Ϊ��ǰ������ҩ������TMNG����֢״���ᣬ���Ҷ�ATDs����ʱ���ſɿ��ǵ���ʹ�á���ǰ��״�ٳ������dz���Ҫ����Ϊ���Է��ֶԲ���ɻ���Ҫ���Ľ�ڣ������ھ�����״�������ķ�ʽ[174]��
TMNG�������Բ��䣬���׳��ֽ�ڸ������������������ȫ��״�ٻ��ȫ��״���г��������Ա���TMNG�ĸ��������������������״�ٴ�ȫ�г���һ��������֢�����ʵ�[175,176,177]�����ٴ��������Ƹ����Ի������TMNG��ʹ������������Ի��״���ٹ��ܼ���֢�ķ�������3~10��[178,179]����TMNG���г���Χ�Դ������飬˫���״�ٴ�ȫ�г�������һ����Ҷ�г�+�Բ��ȫ�г���Ҳ����Ϊ���ǵ�������ʽ[42]��TMNG����Ӧ�ɾ���ḻ�����ҽ�����[180]��
һ����Ҷ�г���ΪTA����ѡ��ʽ����Ҷ�г������г���TA��Ҳ�����˶Բ������ļ�״����֯��ʹ��������ߵļ�״�ٹ��ܱ����������������λ�ڼ�״��Ͽ������Ӧ����Ͽ���г�����TA����Ӧ�ɾ���ḻ�����ҽ�����С�
����������ļ�����������Χ���㡣�����ٴ������������Ӽ�״���ٹ��ܼ��˺ͺ��������˵ķ��գ�����Ӧ��������������ʹ��131I����[170,180]���������������������ɾ���ḻ�����ҽ�����С�
TMNG��TA���ߵ���������μ�GD�������������
ATDs�����յ�����Լ�״�ټ������߲������ȫ���⣬ֹͣ���ƻᵼ�¼�������[181,182]��Ȼ��������һЩԤ�������������������սϸߵĻ��ߣ�����������ӷ��䰲ȫ�涨������Ժ������������������Ա������(����)ATDs���ƿ��������ѡ��һ�����ƽ�ж�������Ƚ���TMNG���ܳ���MMI���ƻ�131I���Ƶ���Ч�ԺͰ�ȫ��[183]�����У�53��MMI���54��131I�黼�������60~100���µ���á���MMI�飬2������(3.8%)�������ٴ�����51������(96.2%)����ý���ʱ�Ա��ּ�״�ٹ�����������131I���У�22��(41%)���ּ���12��(22%)������������ʾ����(60~100����)���ͼ���MMI������TMNG��ȫ��Ч�ķ�����������131I���ơ�
TMNG���ָ���״�ٹ������������MMI����ͨ���ϵ�(5~10 mg/d)��Azizi��[183]���֣��ڵ�1��3��5��ά�ּ�״�ٹ���������MMI�����ֱ�Ϊ(6.3��2.0)��(4.5��0.9)��(4.1��1.0) mg/d�����Ƴ��ڽ���ÿ2~3���¼���״�ٹ��ܣ������������껼����[184]������״�ٹ����������Լ�����ÿ6���¼��1�Ρ�
���ٴ���״�ٶ�֢(subclinical thyrotoxicosis)��ָ����ԭ����TSHˮƽ���ڲο���Χ���ޣ�ͬʱFT4��FT3��(��)TT3��TT4�ڲο���Χ��[1,5,185]�����ڼ�״�ٹ�����ǿ���µij��������ٴ���״�ٶ�֢��Ϊ���ٴ���(subclinical hyperthyroidism, SH)�����������س̶ȣ��ɽ�SH��Ϊ���ࣺ���SH��TSH����0.1 mU/L��ο���Χ����֮�䣻�ض�SH��TSH<0.1 mU/L[1,5]��SH������ų���Դ�Լ�״�ټ���ʹ�á��Ǽ�״�ټ�����ҩ�����ü�������/���弲����
SH��Ҫ�������GD��TMNG��TA��(
�������ٴ���״�ٶ�֢�������������״�ٰ�����LT4�������Ƽ������ƹ����е�LT4����ʹ�á��������ڡ��ƻ��Լ�״���ס���131I���ƺ�ȡ�
�����о�����SH�������������йأ����ǽ��۲�һ�¡������о�����SH���ߵ������������ߣ������������껼����[188]������һЩ�о�����SH�������������������[189]����Щ�о��ľ����Ա����ڣ���������С�����䷶Χ��խ�����ʱ��̣��ҽ�����TSHˮƽ���SH��Collet��[188]��һ��meta��������10���о�������52 674�������ߣ�����SH�������״�ٹ���������Ⱥ�Ƚ�������������24%���������TSHֵΪ0.1~0.39 mU/L�Ļ��ߣ�TSH<0.1 mU/L�Ļ�����Ѫ�ܼ�����������ʸ��ߡ�
����Ѫ���¼���SH�Ƿ�������Ѫ���¼����о����۲�һ�£�����һ��meta������ʾTSH<0.1 mU/L����˥�����ķ��������й�[190]�����ǣ�û�з���SH�����еķ������������й�[191]��
�ķ�����������ʧ����SH������Ѫ�ܷ��յ�һ����Ҫ���档�����о�֤ʵ��SH�����г�������ʧ���������Ƿ��������ķ�������[188,192,193,194,195]��һ����ģ����Ⱥ�����о�������586 460�����ߣ�ƽ�����5.5�꣬�������״�ٹ���������Ⱥ��ȣ�SH���߷���������ORΪ1.12���������SH(TSH 0.1~0.39 mU/L)��Ϊ1.16���ض�SH(TSH<0.1 mU/L)��Ϊ1.41[194]����ʾ�ķ���������������TSHˮƽ��ء�SH������Ϣ���˶�ʱ�����ʡ��������ʵı����Բ����ӷ��Ժ�������ǰ������Ƶ�ʣ�������Щ�仯����SH�����Ƶ��Ը���[196,197,198]��
�����������о�����SH���ߵĹ��۷������ӣ��������г��껼�ߣ������Ů�ԡ����Լ���ʱ���չΪ�ٴ����Ļ���[195,199,
һ��������о�����SH���߹��ܶȽ���[
��֪��Ŀǰ̽��SH����֪�����ϰ�����Ե��о����٣���������[
֢״��������������4���о�̽��SH�Ƿ������ұ��湦�ܻ�������ܵĿ������������[
SH���ߵ���Ȼת�鲻����ͬ��0.5%~5%�Ļ��߽�չΪ�ٴ���[1]��17%~36%�Ļ���TSH�ָ�������ˮƽ[195]���¼��µ�һ�����18���µ��о����֣�5.3%�Ļ��߽�չΪ�ٴ�����13.3%�Ļ���TSH�ָ�������ˮƽ[
Ŀǰ�����㹻֤��֧�ֻ�������SH����TSH<0.1 mU/L�ľ���ǰSH�����н������ơ�һ��Ƕ����о����֣�������SH�����У����ƿɸ��Ƽ�֢״[196]�����������о�����ָ�ϣ�����<65�꣬����Ѫ�ܼ������������ɵȺϲ�֢���иߴ�л֢״����TSH������<0.1 mU/Lʱ���ɿ�����ʼ����[43,185,187,188,190,196,
�������Ỽ�ߣ�����ÿ6~12���¼���״�ٹ��ܣ���TSH�����½�����<0.1 mU/L��Ӧ���Ǹ���ATDs���ơ������м�֢״�Ļ��ߣ���-�������ͼ��������ڸ���֢״���������껼�ߣ����Ƶ�����ʵ����ӡ�
GD�Ƕ�ͯ����������͡���ͯ��GDռ����GD������5%[
��ͯ��������GD��ATDs������Ч���������ˣ��Ƴ̳��һ����ʵ�(ͨ��<25%)[
��ͯ��������ATDs���Ƶ���ѡҩ����MMI�������о�֤ʵMMIÿ��1�ε���Ч����PTU��η���[
��ͯ��������Ӧ��ATDs���ֵIJ�����Ӧ��������ơ���Ҫע�����MMI���µIJ�����Ӧ��ҩ������йأ���ͯҪ��������ҩ�����������PTU�����ظ�����أ��ر��Ƕ�ͯ������������[
����ATDs���ƵĶ�ͯ��Ҫ������ء���GD���ƵĶ�ͯ�У�6���������ػ��������ӣ��һ��������[
�����������ATDs������Ӧ�ļ��ʹ����������ͬ�����ͯ����ATDs���ز�����Ӧ��Ӧֹͣ��ҩ����ϸ�������顢��ֺͻ����������ͨ��ѡ����������Ʒ�ʽ����������131I����[
��ͯ��������ʹ��ATDs�Ƴ̴������飬Ŀǰȱ���Զ�ͯ��������GD���߹۲���ٴ����ݡ���ʹ��ATDs����1~2��Ķ�ͯ���������У�������һ��Ϊ20%~30%[
��һ�ֹ۵���Ϊ���综������ATDs���ƣ�Ҳ���ӳ�ATDs��ʹ��ʱ�䣬�ͼ�����MMI�������Ƶİ�ȫ���ѱ�֤ʵ���˷�ʽ����Ϊ���վ���������131I����ǰ�Ĺ��������ֶΡ������ڽ���ATDs���Ƴ���2��Ļ��ߣ���ÿ���굽1�����������ʺ�GD�����Ʒ�ʽ��ֱ���ҳ��ͻ��߱��˽���������131I���ơ��ڶ�ͯ��������GD�����У������Ƽ������ߵ��ڼ���δ֤ʵ��Ч����ȫ�ԡ�
ҩ�������Ƕ�ͯ��������GD����Ҫ�����ֶΣ��������������ѡ����������[1,
��������ȫ��״�ٻ��߽�ȫ��״���г���[1,
��ǰ������MMI���Ƽ�״�ٹ��ܡ��⻯��(50 mg��/��)�ɸ���1~2��(��0.05~0.1 mL)��ÿ��3�Σ���ǰʹ��10 d���ɻ��ڹ�֭��ţ���з���[1,
��ͯ��״����������֢�ķ����ʸ��ڳ����ˣ���������ԽС������������֢�ķ�����Խ��[
131I�����ڶ�ͯ�������껼�����ѹ㷺Ӧ�ã�����131I���ƺ�̷������ĵ��ģ�ʹ���ڶ�ͯGD�����е�Ӧ����Խ�����Ŀǰ���ڶ�ͯGD������131I��Ӧ�����״�ٰ�������������Ե����dz��٣�һ����Ϊ�ھ�����Դ����������״�ٰ�����������<5��Ķ�ͯ����ߣ����������������͡�Ŀǰ����δ����131I�������ͯ��״�ٰ��ķ���������ء�����Ŀǰȱ����Ч֤�ݣ�����5�����ڵĶ�ͯӦ����ʹ��131I���ơ��Է���131I������Ӧ֤��5~10���ͯGD���ߣ�131I���Ƽ������鲻����370 MBq(10 mCi)[1]��
��ͯ��������GD����131I���Ƶ���Ӧ֤��ATDs������Ч���������ز�����Ӧ������������֤����������131I���ƵĽ���֤��ȷ�������м�״�ٰ����ߡ�
��ͯ��������GD����131I����ǰ������ȷ��131I�����ķ��������GD��ͬ[1]��������Ƽ������㣬���·���131I���ƣ������Ӽ�״�ٰ������ķ��ա�
���˼��⣬��ͯ��������131I���ƵIJ�����Ӧ��������������10%�Ķ�ͯ��131I����1�ܺ��м�״�����Ĵ�ʹ�����÷��������ҩ������24~48 h����Ч������ʹ��
�����ڼ�״�ٶ�֢������Ϊ0.1%~1%������GD(��������ǰ���·��Ļ���)ռ85%��������һ���Լ�״�ٶ�֢(GTT)ռ10%������������TA��TMNG����״���ƻ�����Դ�Լ�״�ټ���Ӧ�ù�����[
��������̥�̷���hCG���ӣ�ͨ����8~10�ܴﵽ�߷塣hCG������ǵ�λ��TSH���ƣ����д̼���״�ٵ����ã���״�ټ��ز�������ɷ�������TSH����[
TSH<�����������Բο���Χ����(��0.1 mU/L)����ʾ���ܴ��ڼ�״�ٶ�֢��Ӧ��ϸѯ�ʲ�ʷ������顢�ⶨT3��T4��TRAb��TPOAb����FT4��FT3���������������Բο���Χ����TT4��TT3�����������ڸ��ڷ������ڲο���Χ����1.5���������Ϊ�����ڼ�״�ٶ�֢����FT4��FT3������������Ϊ���������ٴ���״�ٶ�֢��
�����Ʋ�������ֲ������������[
GD����ŮӦ�ڼ�״�ٹ�������������ƽ�Ⱥ����������������ѡ��PTU������ATDs���Ƶļ���Ů��һ��ȷ���������ͣATDs������������״�ٹ��ܺ�TRAb������FT4��FT3ˮƽ�����Ƿ����Ӧ��ATDs��MMI��PTU������̥������[90,
������Ӧʹ����С��Ч������ATDs������Ŀ��ΪFT4��TT4�ӽ�����ȸ��������ο���Χ���ޣ�TSHˮƽ����Ϊ����Ŀ��[
����GD���������������ͬ������������ATDs���ƣ���Ȩ�����ף���Ӧ�ڲ�����ҩ[
Ѫ��TRAb�����GD����Ҫ��־����������ڼ��ļ�����Ͼ�����Ҫ��ֵ��TRAb����̥�̣���̥����״�ٹ��ܲ���Ӱ�죬��������(�ر�����������)TRAbˮƽ������ʾ���ܷ���̥�����������ļ����[
������GD��Ů���TRAb����Ӧ֤������Ŀǰ����δ���ƻ�����Ӧ��ATDs���Ƶļ�������������131I���ƻ��״���г�����ʷ���з�������������ʷ���������м�״���г������Ƽ�[
̥����״��������20��ʱ����������ȫ�������������TRAb���ߣ���Ҫ������18~22��ʱ�ٴθ���TRAb�������������TRAb���ԣ�����Ҫ�ٴμ�⡣�������ڼ��TRAb���������������֡���ˮƽ��TRAb(���ڲο���Χ����3�����ϻ�>5 IU/L)��ʾ��Ҫ��̥�������������[
�����״����(PPT)��ָ����ǰ��״�ٹ���������Ů�ڲ���1���ڳ��ֵļ�״�ٹ����쳣[
����PPT�ٴ�����3���Σ���״�ٶ�֢�ڡ����ڼ��ָ��ڣ������Ͳ���������Ϊ��״�ٶ�֢�ڻ����[
PPT�ļ�״�ٶ�֢�ڲ�����ATDs����[
������������-����-��״��(HPT)��������Ըı���Ҫ����Ϊ��T4ת��ΪT3���٣�TT3��FT3ˮƽ�½���FT4ˮƽ������ֲ��䣬FT3/FT4��ֵ���ͣ�TSHˮƽ����[
��Ӫ��״̬��������Ļ����ʡ����ɵ���ҪӰ�����ء��й�ʵ���ձ�ʳ�μӵ�����20���꣬�ٴ�����GD�����������������������ͣ�50�����·ֱ�Ϊ0.82%~0.85%��0.55%~0.59%��60~69��ֱ�Ϊ0.65%��0.46%����70��Ϊ0.47%��0.28%�������ٴ����������ڵ�ȱ������������ͨ����[
����������������GD��TMNG��TA�������ټ������������TSH��������ϸ����������ת�Ƶķֻ��ͼ�״�ٰ����������������˼��IJ�����Ҫ��GD����ȱ�����������˼���Ҫ��TMNG[
����������䣬ȱ�����͵ĸߴ�л֢��Ⱥ[
���국Į�ͼ���������������Ϊ���ؼ��ᡢ�������궯��ȱ���������˷ܵ�֢״���ɰ���ƣ�롢��ʳ����Į����֪���ܼ��˺ͼ���������������з������Ա��֣���������������Ż�¡��߸�Ѫ֢�ȡ�
���������껼����Ѫ�ܼ������յ�ͬʱ���ɵ���������ע�������ˡ���������֪�ı䣻���������˹�������֢���۷��ա�GO�����߷���50~60�꣬��60���������Ը��׳���������[
��������˥�ϻ����ϳ�����������������������ۺ����������ܶ���ҩ�����ƣ���Щ���ؾ���Ӱ���佡��״̬[
���ڲ�������������ಢ��֢������GD�����ߣ���ѡATDs���ơ�������������������TMNG���ߣ����߲������ط�������Ļ��ߣ��ɳ��ڷ�ATDsҩ��ά������[184]����Ϣ���ʳ���90��/min��ϲ���Ѫ�ܼ��������껼�ߣ��Ƽ���-�������ͼ����ơ�
���������״�ټ������̶߳�ͨ�����ᣬ��ATDs������Ӧ�������أ�����ATDs��ʼ�������˹��ߡ�MMIÿ������5~20 mg�ڷ���PTUÿ������50~300 mg�ִοڷ������ƹ�����Ӧ���й�עATDs�IJ�����Ӧ�����ڴ�����֪�ϰ��Ļ���Ӧ���������ǩ������֪��ͬ���顣
ATDs�����Ƴ�ͨ��Ϊ18~24���¡���Ȼmeta������ʾ��������Ỽ�ߣ����껼��ATDs���ƻ����ʸߡ������ʵ�[
����������ķ�����������������ʧ��������˥�ߵ����ಡ����TMNG��TA����ѡ131I����[
131I�����������������껼�ߣ��ر��ǰ�����Ѫ�ܼ�����[
131I����ǰ�ĵ͵���ʳҪ���������ͬ��������GD���߳�������Ѫ�ܼ����������ϲ�֢����131I���ƺ���ڶ��ڼ�״�ٶ�֢���صķ��գ�������ҩ���ɣ���������GD������131I����ǰ��ʹ�æ�-�������ͼ���
����GD����131I���Ƽ����ļ��㷽���������ͬ�������ǵ���131I���Ƽ�����Ӱ�����أ���ͬ������£����Ƽ����ϳ����������ӡ�131I���ƺ������й۲컼�ߵ�֢״�仯����ʱ���ּ������Ծ��������������ƺ��״�ٹ��ܵȱ仯��������֤������£��������Ԧ�-�������ͼ�������131I����3~7 d�����Ӧ��ATDs(��ѡMMI)����֢״��
����GD���ߵ���ǰ��ͬһ�㻼�ߣ�ATDs����֢״��ڷ����7~10 d���������ʱ(���ATDs�������ز�����Ӧ��)�ɲο����˿�����ǰ������ǰӦע��CGA������ȫ����ϵͳ���ܣ��Կ��ɺϲ���״�ٰ�����Ӧ��ϸ�봩��ϸ��ѧ���(FNA)ȷ�
Ӧ�ɾ���ḻ�����ҽʦʵʩȫ��״�ٻ��ȫ��״���г�������״��������Χ�����ܳ��ף����������[1]��������������LT4������ơ�
�����Զ�ϵͳ֧������Ϊ����ע�����ɡ�Ѫѹ�ı仯������GD������������Ӧ�����Σ�����껼�߳�ȱ�����ȡ����������ӵȵ��͵ĸߴ�л֢״���������Ϊ��Į��Σ�������Ǽ���������������Į���������߲����ԣ��ɷ�����Ѫ������˥�ߡ���˥�ߡ��Թ��������Ը�ʹ�������С����Լ��ݿ�[
���껼����ȷSH��Ϻ�������TSHˮƽ���ϲ�֢�����ߴ�л֢��Ⱥ�Ƚ�һ�������Ƿ���Ҫ���ơ�TSH����<0.1 mU/L���������65�꣬���кϲ�֢(���ಡ��Σ���ء����ಡ���ߡ��������ɡ�δ���ܴƼ��ػ�˫��������Ƶľ�����Ů)���м�֢״��SH���嶼Ӧ��������[5]������ԭ��Ӧ���ڲ��������ٴ�����ͬ��
SH������Ŀ����ʹ����״�ٹ��ָܻ�������TSH����Ӧ�����Ŀ�귶Χ�ڵ�ˮƽ��������Ѫ���¼����۵ȷ��գ��ߴ�л֢��Ⱥ�����ܶȼ�TSHλ�����������Է�Χ�ȿ���Ϊ�յ��¼�������������Ч����
����SH����֢�߷��յĻ��ߣ�Ӧ��2~6���ڸ���TSH��FT4�������������ߣ��ڿ�ʼ����ǰ3~6���¸���Ѫ��TSHֵ����ȷ���Ƿ�Ϊ�����Խ��ͺ���Ҫ��
С�������껼�߾����г����Եĵ�TSH����Ѫ��FT4��TT3λ������ֵ��Χ���°�����ʱ�����ݲ����ƣ��۲���á�
Graves�۲�(GO)���ֳƼ�״������۲�(TAO)����GD��Ҫ�ļ�״������֣������������������Լ�״����������Ҳ�з���[
����Bartley��GO��ϱ�[
���ڼ�״�ٹ��������ߡ�������������Ӧ�ų��ط����ۼ���������������״���ܡ����Լ������ۿ�������ת�����ȼ�����
GO�IJ��̾��������Σ���֢����뾲ֹ�ڡ���֢��ڿ�������ܰ�ϸ��������άϸ����������Ͼ��dz�����ˮ�ס���֢������˺������س̶Ȼ�ﵽƽ̨�ڣ����ڻ�ڽ����������߸�Ԥ���ƣ��������ף�������������ͼ������յ����س̶ȡ�
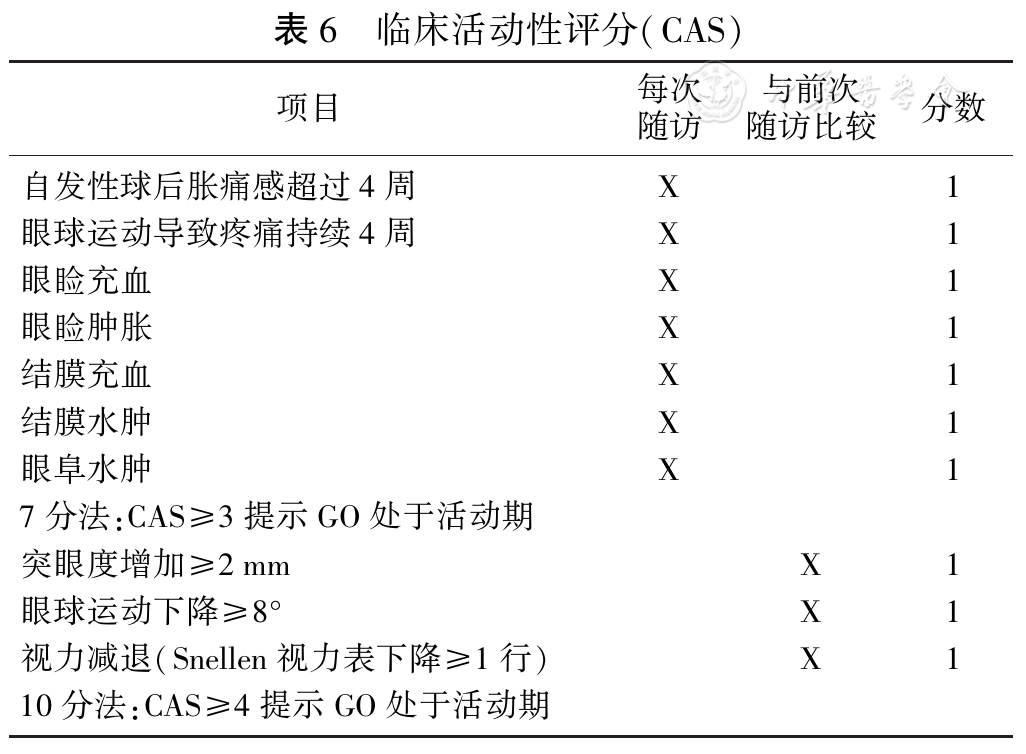
�ٴ��������(CAS)��
����GO��ڵ�����������������(1) A�ͳ������ɷ�����ͬ��֯�Ļ���ǿ��ֵ���Ӷ��ж�GO�Ļ�ԡ���GO��ڣ������ۼ�ˮ���ܰ�ϸ�������ۼ�������(EMR)��ֵ�ϵͣ���ά���ۼ���ʾ��EMR�ϸߡ�(2) MRI��CT��ʾ�ۿ�������֯����̶Ⱥͷֲ�(���ۼ������ۿ�֬��ˮ�ס������⼷ѹ)��CT���ֱܷ����ԣ�MRI��֬����������������������Ժ�Ԥ�⿹�����Ƶķ�Ӧ[
GO���������س̶ȷ�Ϊ��ȡ��жȡ��ضȺ���в��������
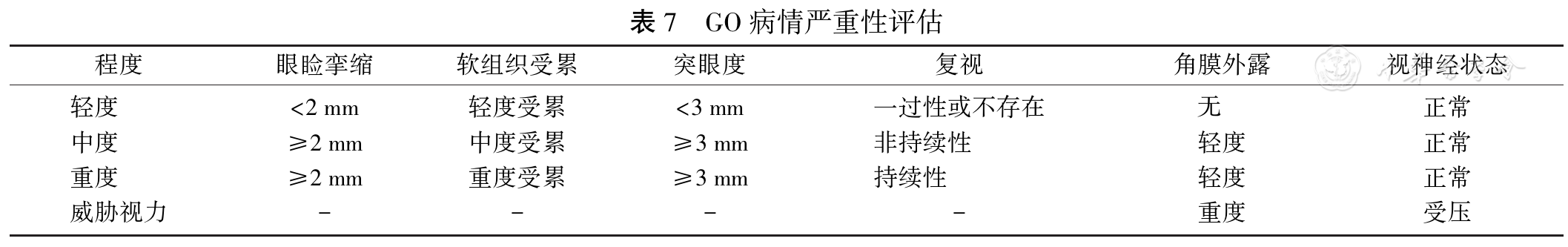

TSHR��GD��GO�Ĺ�ͬ��ԭ[
��GO���ڵ�����£��ָ���ά�ּ�״�ٹ��������DZ�Ҫ�ģ�ATDs���ƿ���ʹ��״�ٹ��ָܻ�������ʹTRAbˮƽ�½�[
���GO��Ȼ����ض��ҳ��ڴ��ڷǻ״̬������Ը��ݻ��ߵ�ƫ��ѡ��������һ�����Ʒ���[
�����Ⱥͻ��GO������ATDs���ƻ��������ƣ���ʹ��131I���ƣ������Ͽڷ�������/��������Ԥ��[15]����Ϊ���ض��һ��GO��GOΣ������ʱ����Ӧ��ʹ��ATDs���ƣ���ҪʱҲ�ɲ���������������Ӧ��131I����[1]��
GO�����۾����������������йأ���������϶�������ӡ�����ͻ����˲Ŀ���١������ͺ������˶��ٻ���������̧��ȱ�ݵ��µı������Ѻ���Ĥ��ѹ�ı䡣�������ʹ���˹���Һ����������/���࣬�ڸ�������������ʹ����Ӿ���������ص������˶��ٻ��Ļ��߿ɽ��п����������ơ�������������ע���ⶾ�˾����ؿ���С��������[
��������GO���ߵ��۲����ֻ���Ȼ���ˣ����Թ۲���ú�(��)�ֲ�����[
�������ضȻ��GO���ߣ�����ѡ��һ��ҩ�����ƣ�����ʱ��Խ��Խ�á�����ڷ�����1��������GO��ͨ���ܹ����̼�����ڣ������۲����֡������������Ƶ���Ч����50%~80%[
��Ƥ�ʼ��ؾ��п��������������ã������ۿ�����άϸ������ֳ�������ǰ����Ǻϳɺ��ͷţ������ضȻ��GO��һ������ҩ�ʹ��ʱҪע���ų���Ը��ס��ι�������Ѫ�ܼ���������Ƿ�ѵ���������ۡ������������Ѫ�;����Լ����Ƚ���֤��
��Ƥ�ʼ��صĸ�ҩ��ʽ�����֣�������ע��������ע�估�ڷ����������������������Ч�����ѣ�������Ӧ���٣�������Ⱦ�����ҩ�����ڲ�������ȫ������Ӧ����Ƥ�ʼ��ز�����Ӧ�Ļ��ߣ�������Ƥ�ʼ���������ע�䡣
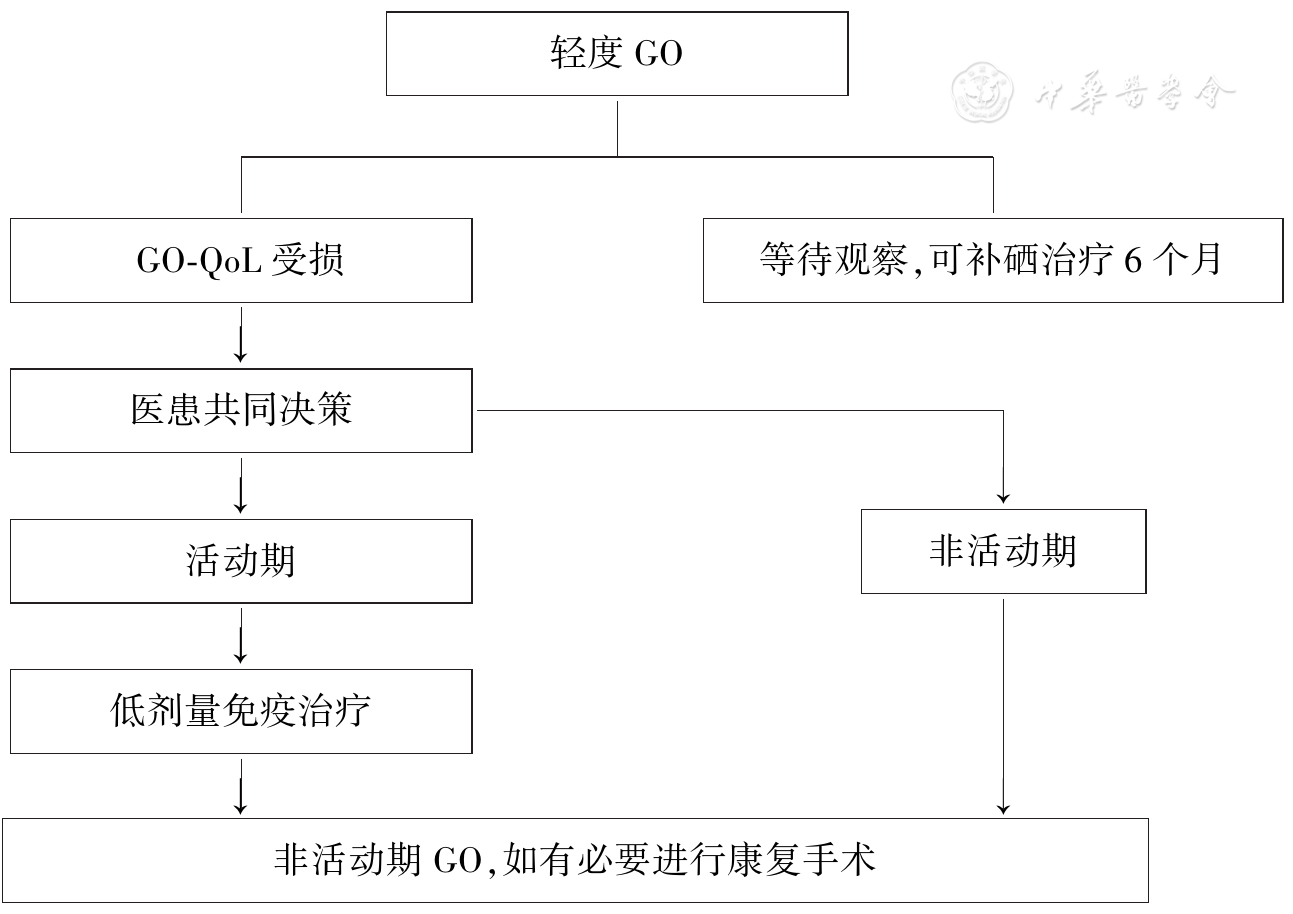
������ҩ�����ڴ����ضȻ��GO����ѡ���������4.5 g����(��ע��������0.5 g/�ܡ�6�ܣ�����0.25 g/�ܡ�6�ܣ����Ƴ�12��)������Ч�ĸ���֢״�����ص����ضȻ��GO����(����/�������ĸ��ӣ����ص�����ͻ�������ص�����֯����)����ѡ���������7.5 g����(��ע0.75 g/�ܡ�6�ܣ�����0.5 g/�ܡ�6�ܣ����Ƴ�12��)���о���ʾ12�ܷ�������ͬ�ۻ����������Ƴ̷����Ƚϣ���Ȼ��Ч�൱�������Ƴ̷��������Ժã��������˲�����Ӧ��������������������[
�ڷ����̶�����100 mg/d�����ɣ������1 mg/kg���أ�������5~10 mg/�ܣ�ֱ��ͣҩ�����Ƴ�4~6����[
������ע�䣺�����ε�20 mg/�ܣ�����4��[
����ע���������(0.5 g/�ܡ�6�ܣ�0.25 g/�ܡ�6�ܣ��ۻ�����4.5 g)��ͬʱ�ڷ�����0.72 g/d��24��(����������1 g/d��24��)���뾲����һ��עͬһ�ۻ�������Ƥ�ʼ����Ʒ���ȣ�������ҩ���Ը���CAS���������ḷ���͡��ۿ���ʹ�����Ĥˮ�ס����ӡ�GO-QoL���Ӿ���������[
��1�Ƴ�4.5 g��Ƥ�ʼ��ط�����δȡ��������Ч�����ۿƺ�ҩ�ﲻ����Ӧ������3~4�ܺ�ɽ��е�2���Ƴ̵ļ���������ҩ����ע�䡣��2�Ƴ���Ҫ������ߵ��ۻ�����7.5 g������Ϊ��Ч�Ķ������ơ�
������/��������/�װ����ʺ���Ƥ�ʼ��ص�����Ӧ�ã��ڷ���Ƥ�ʼ������ϻ����صķ��������ڵ��ü��صֿ��Լ�����������Ҫ���ڸ�Ԥ�Ļ��ߡ������س�ʼ����Ϊ5~7.5 mg��kg��1��d��1���Ͽڷ���������50~100 mg/d�����������Ͽڷ����رȵ��ÿڷ������и��õ��ۿ���Ч���͵ĸ�����[
����������Эͬ���ص����ã��ܽ��͵�����Ƥ�ʼ��ص�GO�����ʡ��������������Բ��ã���������GOЧ�����ѡ�������Ƥ�ʼ��غ��������ʵ�����Ӧ���Ƿ���Ч�в������
�װ�����(MTX)���Լ�����Ƥ�ʼ��صļ������������ͼ�����ȣ����������ضȻ��GO��ͨ������ΪMTX�ڷ�����Ƥ��ע�䣬20~25 mg/���뼤������Ӧ�ã�ͬʱÿ�첹��1 mgҶ�ᣬ����MTX��ɵ�ƣ�������ĺ��ѷ��Ȳ�����Ӧ��
�ۿ�������Ϊ�����Ʒ���ͨ��ɱ�˶��������е�Tϸ���ͳ���άϸ��������ͻ�ۼ������˶����ޡ��ʹ�õķ����Ƿ����ۼƼ���20 Gy���ֳ�10����2������ɣ�Ҳ����ÿ��1 Gy��20������ɣ���Ч���ܹ����ܡ�GO�۲�֢״���ۿ����ƹ����п��ܻ�������Ҷ��ݵĶ���ͨ������С���������ɿڷ�������[
����ľ����(Teprotomumab)�ǿ�IGF-1���嵥��¡����[
����������(Rituximab��RTX)��һ�ֿ�CD20����¡����[
���鵥��(Tocilizumab)��һ�ֿ�IL-6���嵥��¡����[
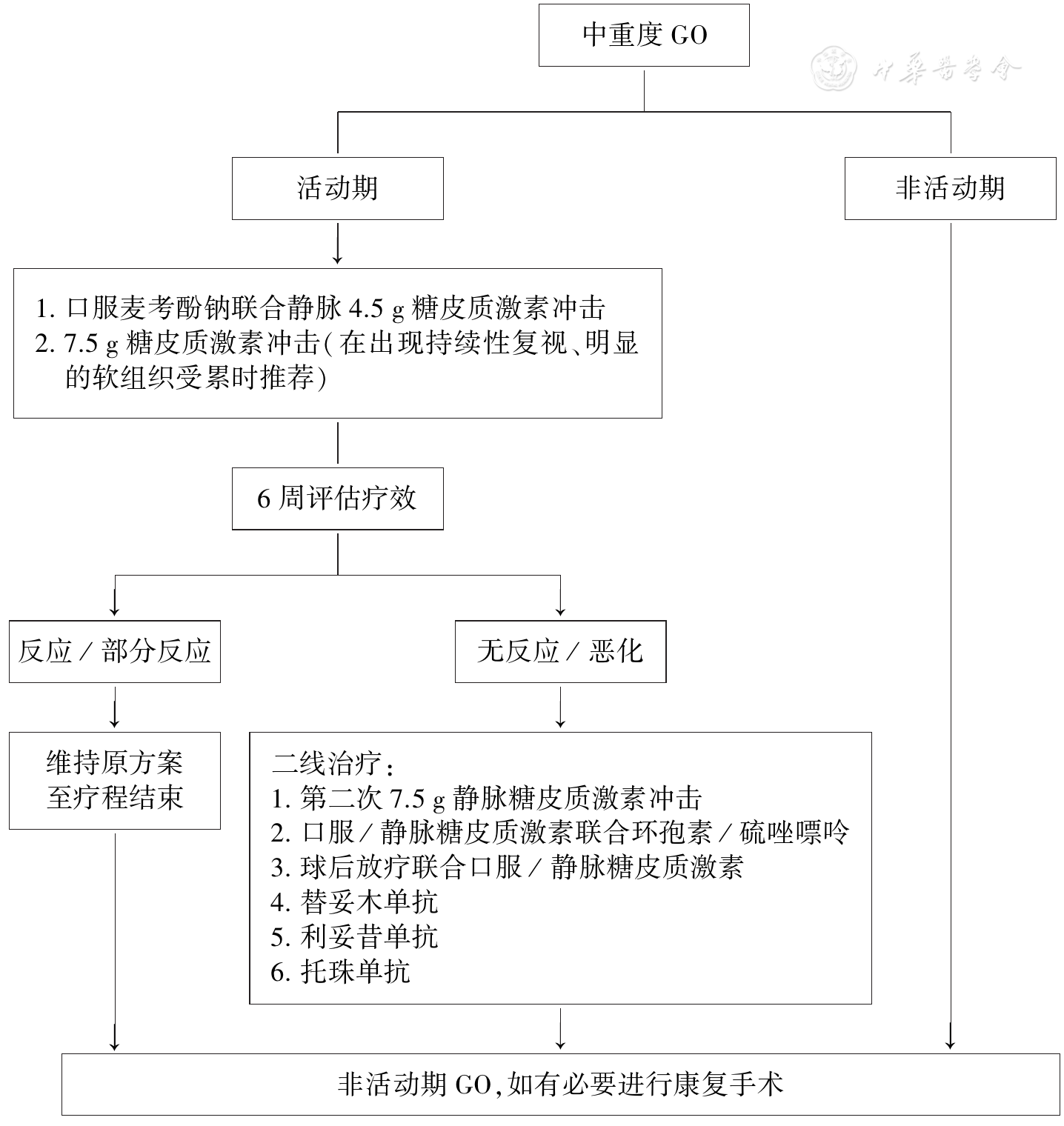
��в������GO�ǽ����������Ҫ�������ơ����������ɥʧ�������������ؽ�Ĥ��¶���ˣ��ڼ���������£���������ǣ������ѹ���ߺ�(��)��Ĥ���ѣ��������λ���¼��������䡣��DON�����У��뾲��ע����Ƥ�ʼ�����Ϊһ��������ȣ�������ѹ������������õĽ������в����GO��һ�������Ǵ����(������500~1 000 mg)����ע���������������3 d����Ƽ��ڵ�1����ÿ��1 d���ƣ���2�����ظ���1�ܵ�����[
GO����Ч������Ӧͨ��ʹ�����۽���综�߱�����(PRO)�Ϳ۽����ҽ��������(CRO)���б������ڸ�Ԥ���ƺ�Ĺ̶�ʱ������������[
��ѡ��PRO��GO-QoL�Ӿ����������ʾ���������������ʾ����Ӿ��������ֺ�����������ָ�8�����⣬�軼�߶����������������ǰ�����6~8�����������塣
��ѵ�CROȡ����GO���Ƶķ������������ضȻ��GO������ʹ���±�(
GO��ڣ����ر�¶�Խ�Ĥ����Ļ�����Ҫ���м�ѹ������������DON���߾�����Ƥ�ʼ���������Ч�Ļ��ߣ���ѹ�����Ƕ������ơ��ֲ�����(��Ĥ��������Ĥ��Ƭ����)������Ϊ��ʱ��ʩʹ�ã��Ա�����Ĥ�������˻������Ĥ���ȱ䱡���Ӷ����������ļ�ѹ�����������Է������ķ��ա�GO�����ڲ���ǻ�ڣ��ɽ����ۿ�������������[
�������ߡ���Ⱦ����ѧ�����Լ���е���˵���������ļ�״���ƻ�����ʹ��״���������ļ�״�ټ����ͷ���Ѫ���¼�״�ٶ�֢[1]�������Լ�״������һ�ַ������ԡ���������ѿ���Լ�״���ף��������������������¡��ƻ��Լ�״���װ������ԡ��Ǽ��Ժ����ԡ����Լ�״�����ߵļ�״�ٹ���ͨ��������Ҳ���ܳ����ƻ��Լ�״������ؼ�״�ٶ�֢��[
��״���ƻ����µļ�״�ٶ�֢��ʹ�æ�-�������ͼ���֢���ƣ�������Ӧ��ATDs���ơ����Լ�״��������ļ�״�ٶ�֢�����ư���ȫ���Կ����ء�ŧ���������г����г�������״�Ǽ��Լ�״����ʹ�÷����忹��ҩ(NSAIDs)���ƣ�����NSAIDs����Ч�����ѵĻ��ߣ�Ӧʹ����Ƥ�ʼ������ơ�������ÿ��30~40 mg������1~2�ܣ����ݸ����������2~4�ܻ����ʱ��������[
����TSH�Ĵ�����������ΪѪ��FT4��FT3ˮƽ���ߡ�Ѫ��TSHˮƽ�������ƣ�MRI��CT�ϳ���ʾ����������[

����ϲ���ȷ������£������������������ƺ�����ٴ����������ڷ���TSH�Ĵ������������[
�����Ƿ���TSH�Ĵ�������һ�����Ʒ�����Լ80%�Ļ��߿�ͨ���������Ƶõ����ơ��������������ڴ���������ҩ�����֤��������δ�����IJ�����ҩ�����ƿ����ڴ�����������֤����������������Ļ��ߣ�Ҳ��������ǰ�������ơ���Ҫ������������������Ͷ�Ͱ����弤��������������������������ġ������ġ������Ŀ������TSH�Ĵ�������ϸ������������������(SSTR)��ϣ��Ӷ�����TSH���ڣ�����ͨ����SSTR5���������ϸ����ֳ����Ͱ����弤����������ͤ��������֣������Ʒ���TSH�Ĵ����������ߵ�TSH���ڣ�������ͬʱ�ϲ��ߴ�����Ѫ֢�Ļ��ߡ�ATDs���������Ҳ������TSH������ǰ���Ŀ��ƣ��Ա���Χ�����ڼ�Σ�������鵥������ʹ�ã�������ǰ����Ӧ��[
�ѳ���״����(struma ovarii)��һ�ֺ������ѳ���̥������ȫ���ѳ�������ռ�Ȳ���1%�������״����֯����ռȫ����֯��50%���ϲſɹ�Ϊ�ѳ���״����[
�ѳ���״�����߿�������֢״������ָ�ʹ���ɴ������¸����顢��ˮ����ˮ������Megis�ۺ������쳣������Ѫ�ȣ����ֻ���CA-125����[
�ѳ���״������ѡ�������ơ�����ϣ����������������Ů�ԣ�������κΰ�Ĥ�����ת����ɢ֤�ݿ��е����ѳ��г���[
hCG��̥�̺ϳɵ�һ���ǵ����أ�����ǻ���TSH���ƣ�hCG�ܹ���TSHR�������淴Ӧ�����д̼���״�ٵ����ã���hCG��TSHR��Ч����Խϵͣ���ˣ�ͨ����Ҫ����ˮƽ��hCG���ܹ۲쵽��Լ�״�ٹ��ܵ�Ӱ��[
�����������GTT�⣬hCG�շ���״�ٶ�֢��ص�������������������̥����ëĤ����TSHRͻ�����¶�hCG������Ӧ�ȡ�����̥����ëĤ��������������ϸ������(GTD)����Ϊ���ڴ���hCG�������
���ߵ��ٴ����ֺͼ�״�ٹ��ܿɴӼ�״�ٹ������������ٴ������ٴ��������س̶���hCG��ˮƽ��أ���hCGˮƽ����200 IU/mL���ܻ���ּ�[
������ٴ������߶�ATDs����-�������ͼ������з�Ӧ������ɼ��ټ�״�ټ����ͷŲ���ֹ����T4��T3ת��[
���ڸ���ԭ�������״���ع��������ļ�״�ٶ�֢����ԭ����Ҫ����������������⡢��ͨ��ҽԴ��;�����������״���ء���Ϊ��״�ٶ�֢����ͨ������δ����״���״�״����ˮƽ�ϵͣ���״��RAIU���͡�
��ѭ���д���TgAb���ܵ�����Ϊ��״�ٶ�֢���ű���״�������Լ��𣬴�ʱ����ͨ����״�ٳ���Э����ϣ���Ϊ��״�ٶ�֢������ͨ�������ṹ��������״�������С������״����ͨ������Ϊ�����쳣����״�������С���������������⣬����м��T3Ũ��Ҳ����Э������[
ͣ�ü�״���ؼ��ɺ�ת��Ҳ�����ؼ�״�ٶ�֢�ͼ�״��Σ��IJ�������������֢֧���⣬�ɲ���ѪҺ�������ƣ��в��������ɿڷ�����������[
�����Լ�״�ٰ�ת������ļ�״�ٶ�֢������Ŀǰ�Ѿ������IJ��������������ͼ�״�ٰ�(FTC)��Գ���[
���ڹ��ܿ����ļ�״�ٰ�������ATDs���ƺ��ѳ��ڿ��Ƽ�״�ٶ�֢��ͨ��ʹ��ATDs�������ǰ������״�ٶ�֢���ƺ�����������������г���״�ٰ�ԭ������г���ת�Ʋ�������ѡ�����Ʒ�������ת�Ʋ������г�����Ḩ��131I����Ҳ��ʹ�������ߴﵽ����Ч����Ϊ����131I���ƺ��״�ټ���һ�����ͷ���ɼ�״��Σ��ķ��գ�131I����ǰӦ�����г���״����֯�ʹ�ת����ɿ���Ӧ����Ƥ�ʼ��ء�ATDsԤ��һ���Լ�״�ٶ�֢���ء������ļ¡�Ѫѹ�ߵĻ��߿�Ӧ�������������֢״��������Ӧ��rhTSH[1]�����Ӱ��������ڲ�����Ч���ѵIJ�����Ҳ�����ã��Դﵽ���Ƽ�״�ٶ�֢���ӳ������ڵ�Ŀ��[
��Դ�Լ�״�ٶ�֢(�ֳƵ��)��ָ��״���������ڹ������ҵĻ��ߵⱩ¶����(��ʹ�ú���ҩ�����Ӱ����ȱ���������)�������ϳɹ����ļ�״�ټ���(Jod-BasedowЧӦ)�������ڵⱩ¶��6~12������(�߷���3~10��)[
���ư�����������Ⱪ¶����-�������ͼ����û�����ATDs�����ݻ���֢״���س̶Ⱦ������廯����������MMI 20~40 mg/d���Ч����PTU��4�ܺ����Ѫ��TSH��FT4��FT3ˮƽ���������ֻ��߾�ATDs����2~3���º�Ч�����ѣ�ͬʱ����������οɴ�ʹ��״��������ĵ��ų���������֢״����[
����Ӱ�����ٴ�����������Ӧ�ù㷺����״����������Ⱥ����Ӱ����ؼ�״�ٶ�֢�ķ�����Ϊ0.1%~0.6%[
��Σ��Ⱥ�е���Ӱ��ǰ���л���״�ٹ��ܲⶨ�����߲��Ƽ�ʹ�õ���Ӱ������Ӱ��ѧ��飻���ٴ��������ٴ������ٴ����߾����ǵ���Ӱ���Ľ���֤������Ӱ��3~4�������״�ٹ���[36]��
�е���Ӱ��ǰ�Ƿ���ҪԤ����ATDs����Ŀǰ�������顣�����������о���ʾ������Ӱ��ǰԤ����ʹ��ATDs���ܻ��棬��������ǰհ���о�δ�ܻ��һ�µĽ��[
����ͪ�շ���״�ٶ�֢�ڵ�������������Լ6%����ȱ������ߴ�10%[

1��������ѡATDs����MMI 40 mg/d��ʼ��ATDsЧ�����ѿɼ��ø������Σ���1 g/d���Ƴ�4~6�ܡ�2����ѡ�ڷ���Ƥ�ʼ��أ���ʼ����Ϊ������30~40 mg/d(�������൱������Ƥ�ʼ���)������2~4�ܣ�֮������[1,
����ͪ�Ƿ���Ҫͣ�ã�Ӧ����Ѫ��ҽʦ���ڷ���ҽʦ���廯���ߣ���������Ӧ����������Ѫ�ܼ���״�����Ƿ�����Ч��������ơ�
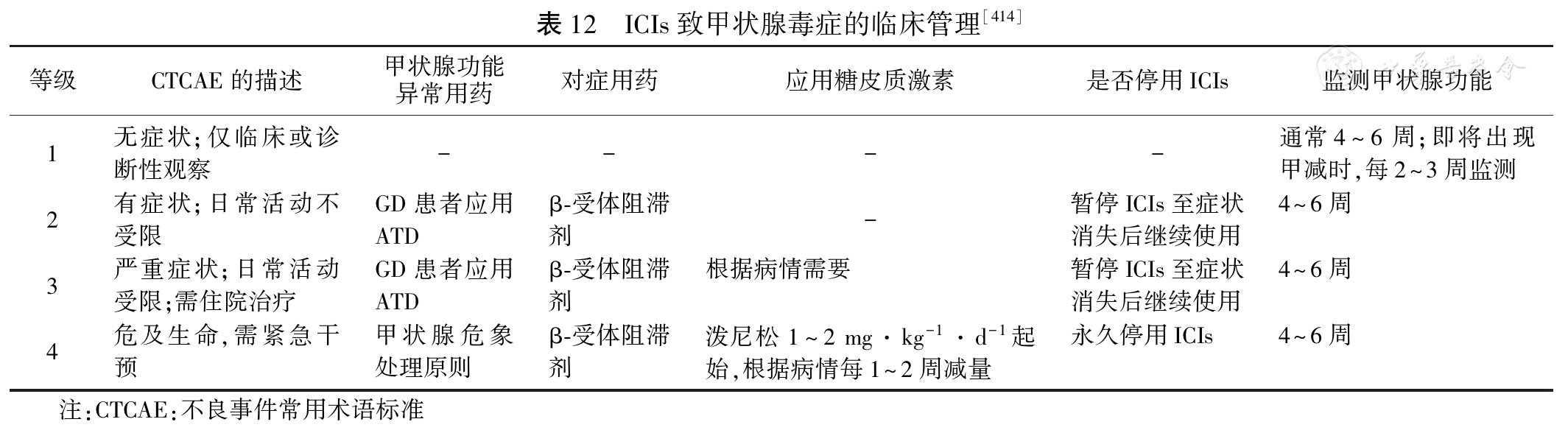
���������Ƽ�(ICIs)�㷺���ڿ��������ƣ��䵼�µ�������ز�����Ӧ(irAEs)���������ٴ�����[
ICIs��ؼ�״�ٶ�֢������Ӧ���֢״�����س̶ȡ�����irAEs�ȼ��ƶ����廯���Ʒ����������Ƿ���Ҫͣ��ICIs����״�ٶ�֢�Ĵ���(
�Ұ��ἤø���Ƽ�(TKI)��С���Ӽ�ø���Ƽ������ڶ��������İ������ơ�����ҩ����Ҫͨ���ƻ��Լ�״��������һ���Լ�״�ٶ�֢��������ԼΪ16%��һ����TKI���ƺ�6�ܷ���[
ʹ�ø�����-���Ͱ�ϸ������2�Ļ����з�����״�ٶ�֢�ķ��գ��ڼ�״�����������������з��ո��ߣ������ʷֱ�Ϊ6.4%��19.1%��������λʱ��ֱ�Ϊ�������ƺ�ĵ�17��(4~23��)�͵�7��(3~12��)[
����Ӧ�ø���ҩ�����ƵĻ���������ǰӦ���м�״�ٹ��ܼ������顣������������ҩ��ÿ3���¼��1�Σ�������������ҩ������ÿ2���¼��1��[
��Ƽ�����ļ�״���쳣��Ҫ�Ǽ�״���ͼ���Ҳ�б�������ʹ�ÿɵ��¼�״�ٶ�֢��������Ϊ0.6%~3.0%��������λʱ��Ϊ6��(0.6~25��)[
����Ӧ����Ƽ����ƵĻ���������ǰӦ���м�״�ٹ��ܼ������⣬���ƺ�Ӧÿ��6���¼���״�ٹ���[
���й���״�ٹ��ܿ���֢������ԭ�����¼�״�ٶ�֢����ָ�ϡ�����ίԱ��
�����ࣺ�����ޡ��й�ҽ�ƴ�ѧ������һҽԺ
���ǹ㡡���ϴ�ѧ���Ŷ�ҽԺ
��˼����ɽ��ҽ�ƴ�ѧ��һҽԺ
��ġ��й������ž���ҽԺ��һҽѧ����
����֡��й�ҽ�ƴ�ѧ��������ҽԺ
�ˡ��ʣ�����ƽ���й�ҽ�ƴ�ѧ�ڷ����о���
�����⡡�Ϻ���ͨ��ѧҽѧԺ�������ҽԺ
�ԼҾ���ɽ����һҽ�ƴ�ѧɽ��ʡ��ҽԺ
�����桡�й�ҽ�ƴ�ѧ������һҽԺ
���������й�ҽ�ƴ�ѧ������һҽԺ
дר��(�����ϱʻ�����)��
������Ϻ���ͨ��ѧҽѧԺ�������ҽԺ
�����ơ��Ϻ���ͨ��ѧ��һ����ҽԺ
�����͡��й������ž���ҽԺ��һҽѧ����
������������ʡ��ҽҩ�о�Ժ����ʡ����ҽ���ҽԺ
�ϡ�������ɽ��ѧ�����ɼ���ҽԺ
�����ʡ��й�ҽѧ��ѧԺ����Э��ҽԺ
������й�ҽ�ƴ�ѧ������һҽԺ
Ф������ϴ�ѧ���Ŷ�ҽԺ
�š��ơ��й�ҽ�ƴ�ѧ������һҽԺ
�ź��塡ɽ����һҽ�ƴ�ѧɽ��ʡ��ҽԺ
�����ޡ��й�ҽ�ƴ�ѧ������һҽԺ
ʩ������������ͨ��ѧ��һ����ҽԺ
�����䡡������ѧ����ҽԺ
�ѡ������й������ž���ҽԺ����ҽѧ����
�����١����пƼ���ѧͬ��ҽѧԺ����Э��ҽԺ
�ߡ�Ө��������ѧ��һҽԺ
�����¡��Ϻ���ͨ��ѧҽѧԺ��һ����ҽԺ
ͯ��ΰ���Ĵ���ѧ����ҽԺ
�ڷ���ѧ����ר��(�����ϱʻ�����)��
�����㡡��ҽ�ƴ�ѧ������������ҽԺ
�����졡�Ϻ���ͨ��ѧҽѧԺ�������ҽԺ
���ոա��ൺ��ѧ����ҽԺ
���������㶫ʡ����ҽԺ
ĸ�������й������ž���ҽԺ��һҽѧ����
��������Ͼ���ѧҽѧԺ������¥ҽԺ
����ũ��������ѧ����ҽԺ
ȫ��ꡡ����ʡ����ҽԺ
����Ӣ���ϲ���ѧ��һ����ҽԺ
�����ڡ����ݴ�ѧ��һҽԺ
�����֡����ϴ�ѧ�����д�ҽԺ
�ձ���������ҽ�ƴ�ѧ�����ڶ�ҽԺ
�ա��㡡����ʡ��һ����ҽԺ
��СӢ��������ѧ������ɽҽԺ
��졡�㽭��ѧҽѧԺ�������ݷ�ҽԺ
������������ҽ�ƴ�ѧ������һҽԺ
Ф��������ɽ��ѧ������һҽԺ
����㡡����ҽ�ƴ�ѧ�����ڶ�ҽԺ
��Ρ��Ͼ�ҽ�ƴ�ѧ��һ����ҽԺ
�����ɽ��ҽ�ƴ�ѧ��һҽԺ
ʱ���¡�����ҽ�ƴ�ѧ����ҽԺ
�ι�ҫ���ӱ�ʡ����ҽԺ
�����ԡ��ӱ�ҽ�ƴ�ѧ�ڶ�ҽԺ
�š����������Ѻ�ҽԺ
�ſ��塡������ѧ��һҽԺ
½־ǿ��������ѧ������ɽҽԺ
�¡�����½����ҽ��ѧ��һ����ҽԺ
�¡��ꡡ�Ϸ�ҽ�ƴ�ѧ�齭ҽԺ
��ӭ������ҽ�ƴ�ѧ������������ҽԺ
�����¡�����������ҽԺ
���������ʡ��ҽԺ
���¹���ɽ����ѧ��³ҽԺ
�ع����֣�ݴ�ѧ��һ����ҽԺ
�����ơ�����ҽ�ƴ�ѧ��һ����ҽԺ
�̽�ƽ������ʡ��ҽԺ
��ά�����й�ҽѧ��ѧԺ����Э��ҽԺ
�����桡���пƼ���ѧͬ��ҽѧԺ����Э��ҽԺ
���첨��ɽ����һҽ�ƴ�ѧɽ��ʡ��ҽԺ
��ҽѧ����ר��(�����ϱʻ�����)��
����ܡ����ִ�ѧ��������ҽԺ
��֡��Ĵ���ѧ����ҽԺ
���������վ���ҽ��ѧ��һ����ҽԺ
�����ɡ��й�ҽѧ��ѧԺ����Э��ҽԺ
�š��ࡡ�ϲ���ѧ��һ����ҽԺ
���ѧ����ר��(�����ϱʻ�����)��
¬�㲨��֣�ݴ�ѧ��һ����ҽԺ
�쾫ǿ���Ĵ���ѧ����ҽԺ
�⡡�㡡������ѧ��������ҽԺ
�ء��飺������й�ҽ�ƴ�ѧ������һҽԺ
[1] Ross DS, Burch HB, Cooper DS, et al. 2016 American Thyroid Association Guidelines for Diagnosis and Management of Hyperthyroidism and Other Causes of Thyrotoxicosis[J]. Thyroid, 2016��26(10)��1343-1421.
[2] Friberg L, Rosenqvist M, Lip GY. Evaluation of risk stratification schemes for ischaemic stroke and bleeding in 182 678 patients with atrial fibrillation: the Swedish Atrial Fibrillation cohort study[J]. Eur Heart J, 2012��33(12)��1500-1510.
[3] Baumgartner C, da Costa BR, Collet TH, et al. Thyroid Function Within the Normal Range, Subclinical Hypothyroidism, and the Risk of Atrial Fibrillation[J]. Circulation, 2017��136(22)��2100-2116.
[4] De Leo S, Lee SY, Braverman LE. Hyperthyroidism[J]. Lancet(London), 2016��388��906-918.
[5] Biondi B, Cooper DS. Subclinical Hyperthyroidism[J]. N Engl J Med, 2018��378(25)��2411-2419.
[6] ������Ͳ����״�ټ�������ָ�ϡ�(��2��)��ίԱ�ᣬ�л�ҽѧ���ڷ���ѧ�ֻᣬ�л�ҽѧ��Χ��ҽѧ�ֻ�. ����Ͳ����״�ټ�������ָ��(��2��)[J]. �л��ڷ��ڴ�л��־��2019��35(8)��636-665.
[7] ���й������˼�״�ټ�������ר�ҹ�ʶ����ί��. �й������˼�״�ټ�������ר�ҹ�ʶ(2021). �л��ڷ��ڴ�л��־��2021��37(5)��399-417.
[8] Li Y, Teng D, Ba J, et al. Efficacy and Safety of Long-Term Universal Salt Iodization on Thyroid Disorders: Epidemiological Evidence from 31 Provinces of Mainland China[J]. Thyroid, 2020��30(4)��568-579.
[9] Nystr?m HF, Jansson S, Berg G. Incidence rate and clinical features of hyperthyroidism in a long-term iodine sufficient area of Sweden (Gothenburg) 2003-2005[J]. Clin Endocrinol (Oxf), 2013��78(5)��768-776.
[10] Go�bkowski F, Buziak-Bereza M, Trofimiuk M, et al. Increased prevalence of hyperthyroidism as an early and transient side-effect of implementing iodine prophylaxis[J]. Public Health Nutr, 2007��10(8)��799-802.
[11] Amouzegar A, Gharibzadeh S, Kazemian E, et al. The Prevalence, Incidence and Natural Course of Positive Antithyroperoxidase Antibodies in a Population-Based Study: Tehran Thyroid Study[J]. PLoS One, 2017��12(1)��e0169283.
[12] Teng W, Shan Z, Teng X, et al. Effect of iodine intake on thyroid diseases in China[J]. N Engl J Med, 2006��354(26)��2783-2793.
[13] Sharif K, Watad A, Coplan L, et al. The role of stress in the mosaic of autoimmunity: An overlooked association[J]. Autoimmun Rev, 2018��17(10)��967-983.
[14] �л�ҽѧ���ڷ���ѧ�ֻᡶ�й���״�ټ�������ָ�ϡ���д��. �й���״�ټ�������ָ�ϡ���״�ٹ��ܿ���֢[J]. �л��ڿ���־��2007��46(10)��876-882.
[15] Kahaly GJ, Bartalena L, Heged��s L, et al. 2018 European Thyroid Association Guideline for the Management of Graves�� Hyperthyroidism[J]. Eur Thyroid J, 2018��7(4)��167-186.
[16] Halsall DJ, Oddy S. Clinical and laboratory aspects of 3��3�䣬5��-triiodothyronine (reverse T3)[J]. Ann Clin Biochem, 2021��58(1)��29-37.
[17] ����ƽ��������. ��״��ѧ[M]. ������������ѧ���������磬2021.
[18] Baloch Z, Carayon P, Conte-Devolx B, et al. Laboratory medicine practice guidelines. Laboratory support for the diagnosis and monitoring of thyroid disease[J]. Thyroid, 2003��13(1)��3-126.
[19] �����ã��ƻۣ������ܣ���. �������˼�״�ټ���ˮƽӰ������̽��[J]. �Ĵ���ѧѧ��(ҽѧ��), 2015��46(4)��611-614.
[20] �л�ҽѧ�����ֻᣬ�������ٴ��������ģ��л�����ҽѧ��־�༭ίԱ��. ��״�ټ������������ʵ���Ҽ����Ŀ��Ӧ�ý���[J]. �л�����ҽѧ��־��2012��35(6)��484-492.
[21] Zouwail SA, O��Toole AM, Clark PM, et al. Influence of thyroid hormone autoantibodies on 7 thyroid hormone assays[J]. Clin Chem, 2008��54(5)��927-928.
[22] Favresse J, Burlacu MC, Maiter D, et al. Interferences With Thyroid Function Immunoassays: Clinical Implications and Detection Algorithm[J]. Endocr Rev, 2018��39(5)��830-850.
[23] Norden AG, Jackson RA, Norden LE, et al. Misleading results from immunoassays of serum free thyroxine in the presence of rheumatoid factor[J]. Clin Chem, 1997��43(6
[24] Kummer S, Hermsen D, Distelmaier F. Biotin Treatment Mimicking Graves�� Disease[J]. N Engl J Med, 2016��375(7)��704-706.
[25] Soh SB, Aw TC. Laboratory Testing in Thyroid Conditions - Pitfalls and Clinical Utility[J]. Ann Lab Med, 2019��39(1)��3-14.
[26] Kratzsch J, Baumann NA, Ceriotti F, et al. Global FT4 immunoassay standardization: an expert opinion review[J]. Clin Chem Lab Med, 2021��59(6)��1013-1023.
[27] Yu S, Zhou W, Cheng X, et al. Comparison of Six Automated Immunoassays With Isotope-Diluted Liquid Chromatography-Tandem Mass Spectrometry for Total Thyroxine Measurement[J]. Ann Lab Med, 2019��39(4)��381-387.
[28] de los Santos ET, Starich GH, Mazzaferri EL. Sensitivity, specificity, and cost-effectiveness of the sensitive thyrotropin assay in the diagnosis of thyroid disease in ambulatory patients[J]. Arch Intern Med, 1989��149(3)��526-532.
[29] National Guideline Centre.
[30] Esfandiari NH, Papaleontiou M. Biochemical Testing in Thyroid Disorders[J]. Endocrinol Metab Clin North Am, 2017��46(3)��631-648.
[31] Biondi B, Bartalena L, Cooper DS, et al. The 2015 European Thyroid Association Guidelines on Diagnosis and Treatment of Endogenous Subclinical Hyperthyroidism[J]. Eur Thyroid J, 2015��4(3)��149-163.
[32] Iyer S, Bahn R. Immunopathogenesis of Graves�� ophthalmopathy: the role of the TSH receptor[J]. Best Pract Res Clin Endocrinol Metab, 2012��26(3)��281-289.
[33] Melmed S, Polonsky K S, Larsen P R��et al. Williams Textbook of Endocrinology[M]. Philadelphia: Elsevier, 2015.
[34] Kim JJ, Jeong SH, Kim B, et al. Analytical and clinical performance of newly developed immunoassay for detecting thyroid-stimulating immunoglobulin, the Immulite TSI assay[J]. Scand J Clin Lab Invest, 2019��79(6)��443-448.
[35] Allelein S, Ehlers M, Goretzki S, et al. Clinical Evaluation of the First Automated Assay for the Detection of Stimulating TSH Receptor Autoantibodies[J]. Horm Metab Res, 2016��48(12)��795-801.
[36] Bednarczuk T, Brix TH, Schima W, et al. 2021 European Thyroid Association Guidelines for the Management of Iodine-Based Contrast Media-Induced Thyroid Dysfunction[J]. Eur Thyroid J, 2021��10(4)��269-284.
[37] ����������һ�ɣ�����������. ��3���ټ�״�������忹��ⶨ��(Elecsys)�Լ�״�ٶ�Ѫ֢�ļ�����ϼ�ֵ[J]. �й��ٴ�ҽѧ��2021��28(1)��80-84.
[38] Vos XG, Smit N, Endert E, et al. Frequency and characteristics of TBII-seronegative patients in a population with untreated Graves�� hyperthyroidism: a prospective study[J]. Clin Endocrinol (Oxf), 2008��69(2)��311-317.
[39] Eckstein AK, Plicht M, Lax H, et al. Thyrotropin receptor autoantibodies are independent risk factors for Graves�� ophthalmopathy and help to predict severity and outcome of the disease[J]. J Clin Endocrinol Metab, 2006��91(9)��3464-3470.
[40] Zimmer KP, Schmid KW, B?cker W, et al. Transcytosis of IgG from the basolateral to the apical membrane of human thyrocytes in autoimmune thyroid disease[J]. Curr Top Pathol, 1997��91��117-128.
[41] La��ulu SL, Slev PR, Roberts WL. Performance characteristics of 5 automated thyroglobulin autoantibody and thyroid peroxidase autoantibody assays[J]. Clin Chim Acta, 2007��376(1-2)��88-95.
[42] �й�ҽʦЭ�����ҽʦ�ֻ��״�����ҽʦίԱ�ᣬ�й��о���ҽԺѧ���״�ټ���רҵίԱ�ᣬ�й�ҽ�Ʊ������ʽ����ٽ����ٴ�ʵ�ü����ֻ�. ��״�ٹ��ܿ���֢��������й�ר�ҹ�ʶ(2020��)[J]. �й�ʵ�������־��2020��40(11)��1229-1233.
[43] �л�ҽѧ�ᣬ�л�ҽѧ����־�磬�л�ҽѧ��ȫ��ҽѧ�ֻᣬ��. ��״�ٹ��ܿ���֢��������ָ��(2019��)[J]. �л�ȫ��ҽʦ��־��2019��18(12)��1118-1128.
[44] Poppe K, Bisschop P, Fugazzola L, et al. 2021 European Thyroid Association Guideline on Thyroid Disorders prior to and during Assisted Reproduction[J]. Eur Thyroid J, 2021��9(6)��281-295.
[45] Schenke SA, G?rges R, Seifert P, et al. Update on diagnosis and treatment of hyperthyroidism: ultrasonography and functional imaging[J]. Q J Nucl Med Mol Imaging, 2021��65(2)��102-112.
[46] Erdo?an MF, Anil C, Cesur M, et al. Color flow Doppler sonography for the etiologic diagnosis of hyperthyroidism[J]. Thyroid, 2007��17(3)��223-228.
[47] Bogazzi F, Vitti P. Could improved ultrasound and power Doppler replace thyroidal radioiodine uptake to assess thyroid disease��[J]. Nat Clin Pract Endocrinol Metab, 2008��4(2)��70-71.
[48] Pedersen IB, Knudsen N, Perrild H, et al. TSH-receptor antibody measurement for differentiation of hyperthyroidism into Graves�� disease and multinodular toxic goitre: a comparison of two competitive binding assays[J]. Clin Endocrinol (Oxf), 2001��55(3)��381-390.
[49] Kim TK, Lee EJ. The value of the mean peak systolic velocity of the superior thyroidal artery in the differential diagnosis of thyrotoxicosis[J]. Ultrasonography, 2015��34(4)��292-296.
[50] Kurita S, Sakurai M, Kita Y, et al. Measurement of thyroid blood flow area is useful for diagnosing the cause of thyrotoxicosis[J]. Thyroid, 2005��15(11)��1249-1252.
[51] Ota H, Amino N, Morita S, et al. Quantitative measurement of thyroid blood flow for differentiation of painless thyroiditis from Graves�� disease[J]. Clin Endocrinol (Oxf), 2007��67(1)��41-45.
[52] Uchida T, Takeno K, Goto M, et al. Superior thyroid artery mean peak systolic velocity for the diagnosis of thyrotoxicosis in Japanese patients[J]. Endocr J, 2010��57(5)��439-443.
[53] Peng X, Wu S, Bie C, et al. Mean peak systolic velocity of superior thyroid artery for the differential diagnosis of thyrotoxicosis: a diagnostic meta-analysis[J]. BMC Endocr Disord, 2019��19(1)��56.
[54] Ѧ�ȣ�ʯ���ᣬ̷���ܣ���. ��ɫ�����ճ�������״�ٹ��ܼ���״�������������ڼ��������״�ٹ��ܿ�����Graves���еļ�ֵ[J]. �л��ڿ���־��2016��55(6)��470-473.
[55] Chung J, Lee YJ, Choi YJ, et al. Clinical applications of Doppler ultrasonography for thyroid disease: consensus statement by the Korean Society of Thyroid Radiology[J]. Ultrasonography, 2020��39(4)��315-330.
[56] Alzahrani AS, Ceresini G, Aldasouqi SA. Role of ultrasonography in the differential diagnosis of thyrotoxicosis: a noninvasive, cost-effective, and widely available but underutilized diagnostic tool[J]. Endocr Pract, 2012��18(4)��567-578.
[57] ������������Ҷ�٣���. ��״�ټ��صֿ��ۺ���������Ӧ��[J]. �л��ڷ��ڴ�л��־��2013��29(2)��165-169.
[58] Campi I, Covelli D, Moran C, et al. The Differential Diagnosis of Discrepant Thyroid Function Tests: Insistent Pitfalls and Updated Flow-Chart Based on a Long-Standing Experience[J]. Front Endocrinol (Lausanne), 2020��11��432.
[59] Han R, Shen L, Zhang J, et al. Diagnosing Thyrotropin-Secreting Pituitary Adenomas by Short-Term Somatostatin Analogue Test[J]. Thyroid, 2020��30(9)��1236-1244.
[60] Akamizu T, Satoh T, Isozaki O, et al. Diagnostic criteria, clinical features, and incidence of thyroid storm based on nationwide surveys[J]. Thyroid, 2012��22(7)��661-679.
[61] Angell TE, Lechner MG, Nguyen CT, et al. Clinical features and hospital outcomes in thyroid storm: a retrospective cohort study[J]. J Clin Endocrinol Metab, 2015��100(2)��451-459.
[62] Klein I, Danzi S. Thyroid Disease and the Heart[J]. Curr Probl Cardiol, 2016��41(2)��65-92.
[63] Swee du S, Chng CL, Lim A. Clinical characteristics and outcome of thyroid storm: a case series and review of neuropsychiatric derangements in thyrotoxicosis[J]. Endocr Pract, 2015��21(2)��182-189.
[64] Nayak B, Burman K. Thyrotoxicosis and thyroid storm[J]. Endocrinol Metab Clin North Am, 2006��35(4)��
[65] Pereira JV, Lim T. Hyperthyroidism in gestational trophoblastic disease - a literature review[J]. Thyroid Res, 2021��14(1)��1.
[66] Burch HB, Wartofsky L. Life-threatening thyrotoxicosis. Thyroid storm[J]. Endocrinol Metab Clin North Am, 1993��22(2)��263-277.
[67] Abuid J, Larsen PR. Triiodothyronine and thyroxine in hyperthyroidism. Comparison of the acute changes during therapy with antithyroid agents[J]. J Clin Invest, 1974��54(1)��201-208.
[68] Cooper DS, Saxe VC, Meskell M, et al. Acute effects of propylthiouracil (PTU) on thyroidal iodide organification and peripheral iodothyronine deiodination: correlation with serum PTU levels measured by radioimmunoassay[J]. J Clin Endocrinol Metab, 1982��54(1)��101-107.
[69] Tyer NM, Kim TY, Martinez DS. Review of oral cholecystographic agents for the management of hyperthyroidism[J]. Endocr Pract, 2014��20(10)��1084-1092.
[70] Chopra IJ, Williams DE, Orgiazzi J, et al. Opposite effects of dexamethasone on serum concentrations of 3��3�䣬5��-triiodothyronine (reverse T3) and 3��3��5-triiodothyronine (T3)[J]. J Clin Endocrinol Metab, 1975��41(5)��911-920.
[71] Cooper DS, Daniels GH, Ladenson PW, et al. Hyperthyroxinemia in patients treated with high-dose propranolol[J]. Am J Med, 1982��73(6)��867-871.
[72] Muller C, Perrin P, Faller B, et al. Role of plasma exchange in the thyroid storm[J]. Ther Apher Dial, 2011��15(6)��522-531.
[73] Scholz GH, Hagemann E, Arkenau C, et al. Is there a place for thyroidectomy in older patients with thyrotoxic storm and cardiorespiratory failure��[J]. Thyroid, 2003��13(10)��933-940.
[74] Turner P. Beta-adrenergic receptor blocking drugs in hyperthyroidism[J]. Drugs, 1974��7(1)��48-54.
[75] Clozel JP, Danchin N, Genton P, et al. Effects of propranolol and of verapamil on heart rate and blood pressure in hyperthyroidism[J]. Clin Pharmacol Ther, 1984��36(1)��64-69.
[76] Roti E, Montermini M, Roti S, et al. The effect of diltiazem, a calcium channel-blocking drug, on cardiac rate and rhythm in hyperthyroid patients[J]. Arch Intern Med, 1988��148(9)��1919-1921.
[77] Kele?timur F, Aksu A. The effect of diltiazem on the manifestations of hyperthyroidism and thyroid function tests[J]. Exp Clin Endocrinol Diabetes, 1996��104(1)��38-42.
[78] Nordin H, Gall?e AM, Ladefoged SD, et al. The effects of propranolol and verapamil on hyperthyroid heart symptoms and function, assessed by systolic time intervals[J]. Acta Endocrinol (Copenh), 1993��128(4)��297-300.
[79] Cooper DS. Antithyroid drugs[J]. N Engl J Med, 2005��352(9)��905-917.
[80] Abraham P, Avenell A, McGeoch SC, et al. Antithyroid drug regimen for treating Graves�� hyperthyroidism[J]. Cochrane Database Syst Rev, 2010��(1)��CD003420.
[81] Liu X, Qiang W, Liu X, et al. A second course of antithyroid drug therapy for recurrent Graves�� disease: an experience in endocrine practice[J]. Eur J Endocrinol, 2015��172(3)��321-326.
[82] Carella C, Mazziotti G, Sorvillo F, et al. Serum thyrotropin receptor antibodies concentrations in patients with Graves�� disease before, at the end of methimazole treatment, and after drug withdrawal: evidence that the activity of thyrotropin receptor antibody and/or thyroid response modify during the observation period[J]. Thyroid, 2006��16(3)��295-302.
[83] Li J, Bai L, Wei F, et al. Effect of Addition of Thyroxine in the Treatment of Graves�� Disease: A Systematic Review[J]. Front Endocrinol (Lausanne), 2020��11��560157.
[84] Ikeda S, Schweiss JF. Excessive blood loss during operation in the patient treated with propylthiouracil[J]. Can Anaesth Soc J, 1982��29(5)��477-480.
[85] Otsuka F, Noh JY, Chino T, et al. Hepatotoxicity and cutaneous reactions after antithyroid drug administration[J]. Clin Endocrinol (Oxf), 2012��77(2)��310-315.
[86] Aggarwal N, Tee SA, Saqib W, et al. Treatment of hyperthyroidism with antithyroid drugs corrects mild neutropenia in Graves�� disease[J]. Clin Endocrinol (Oxf), 2016��85(6)��949-953.
[87] Otsuka F, Noh JY, Chino T, et al. Hepatotoxicity and cutaneous reactions after antithyroid drug administration[J]. Clin Endocrinol (Oxf), 2012��77(2)��310-315.
[88] Scappaticcio L, Longo M, Maiorino MI, et al. Abnormal Liver Blood Tests in Patients with Hyperthyroidism: Systematic Review and Meta-Analysis[J]. Thyroid, 2021��31(6)��884-894.
[89] He Y, Li J, Zheng J, et al. Emphasis on the early diagnosis of antithyroid drug-induced agranulocytosis: retrospective analysis over 16 years at one Chinese center[J]. J Endocrinol Invest, 2017��40(7)��733-740.
[90] Andersen SL, Olsen J, Laurberg P. Antithyroid Drug Side Effects in the Population and in Pregnancy[J]. J Clin Endocrinol Metab, 2016��101(4)��1606-1614.
[91] Watanabe N, Narimatsu H, Noh JY, et al. Antithyroid drug-induced hematopoietic damage: a retrospective cohort study of agranulocytosis and pancytopenia involving 50��385 patients with Graves�� disease[J]. J Clin Endocrinol Metab, 2012��97(1)��E49-53.
[92] Nakamura H, Miyauchi A, Miyawaki N, et al. Analysis of 754 cases of antithyroid drug-induced agranulocytosis over 30 years in Japan[J]. J Clin Endocrinol Metab, 2013��98(12)��4776-4783.
[93] Azizi F, Malboosbaf R. Safety of long-term antithyroid drug treatment? A systematic review[J]. J Endocrinol Invest, 2019��42(11)��1273-1283.
[94] Chen PL, Shih SR, Wang PW, et al. Genetic determinants of antithyroid drug-induced agranulocytosis by human leukocyte antigen genotyping and genome-wide association study[J]. Nat Commun, 2015��6��7633.
[95] Chen WT, Chi CC. Associations of HLA genotypes with antithyroid drug-induced agranulocytosis: A systematic review and meta-analysis of pharmacogenomics studies[J]. Br J Clin Pharmacol, 2019��85(9)��1878-1887.
[96] He Y, Zheng J, Zhang Q, et al. Association of HLA-B and HLA-DRB1 polymorphisms with antithyroid drug-induced agranulocytosis in a Han population from northern China[J]. Sci Rep, 2017��7(1)��11950.
[97] Takata K, Kubota S, Fukata S, et al. Methimazole-induced agranulocytosis in patients with Graves�� disease is more frequent with an initial dose of 30 mg daily than with 15 mg daily[J]. Thyroid, 2009��19(6)��559-563.
[98] Andr��s E, Kurtz JE, Perrin AE, et al. Haematopoietic growth factor in antithyroid-drug-induced agranulocytosis[J]. QJM, 2001��94(8)��423-428.
[99] Andersohn F, Konzen C, Garbe E. Systematic review: agranulocytosis induced by nonchemotherapy drugs[J]. Ann Intern Med, 2007��146(9)��657-665.
[100] Meyer-Gessner M, Benker G, Lederbogen S, et al. Antithyroid drug-induced agranulocytosis: clinical experience with ten patients treated at one institution and review of the literature[J]. J Endocrinol Invest, 1994��17(1)��29-36.
[101] Tajiri J, Noguchi S, Murakami T, et al. Antithyroid drug-induced agranulocytosis. The usefulness of routine white blood cell count monitoring[J]. Arch Intern Med, 1990��150(3)��621-624.
[102] Ahmed K, Rao S, Simha V. Antineutrophil cytoplasmic antibody-positive vasculitis in a patient with graves disease: cross-reaction between propylthiouracil and methimazole[J]. Endocr Pract, 2010��16(3)��449-451.
[103] �����壬��С��. ��ϸ������̼��������ƿ���״��ҩ������ϸ��ȱ��֢36����Ч����[J]. �й�ʵ���ڿ���־��2017��37(10)��917-919.
[104] Burch HB, Cooper DS. Management of Graves Disease: A Review[J]. JAMA, 2015��314(23)��2544-2554.
[105] Woeber KA. Methimazole-induced hepatotoxicity[J]. Endocr Pract, 2002��8(3)��222-224.
[106] Kim HJ, Kim BH, Han YS, et al. The incidence and clinical characteristics of symptomatic propylthiouracil-induced hepatic injury in patients with hyperthyroidism: a single-center retrospective study[J]. Am J Gastroenterol, 2001��96(1)��165-169.
[107] Wang MT, Lee WJ, Huang TY, et al. Antithyroid drug-related hepatotoxicity in hyperthyroidism patients: a population-based cohort study[J]. Br J Clin Pharmacol, 2014��78(3)��619-629.
[108] Yang J, Li LF, Xu Q, et al. Analysis of 90 cases of antithyroid drug-induced severe hepatotoxicity over 13 years in China[J]. Thyroid, 2015��25(3)��278-283.
[109] Li X, Yang J, Jin S, et al. Mechanistic examination of methimazole-induced hepatotoxicity in patients with Grave��s disease: a metabolomic approach[J]. Arch Toxicol, 2020��94(1)��231-244.
[110] Suzuki N, Noh JY, Hiruma M, et al. Analysis of Antithyroid Drug-Induced Severe Liver Injury in 18��558 Newly Diagnosed Patients with Graves�� Disease in Japan[J]. Thyroid, 2019��29(10)��1390-1398.
[111] ��Ȼ���. ��״�ٹ��ܿ���֢�ϲ����ļ�����Ϻʹ���[J]. �й�ʵ���ڿ���־��2018��38(10)��971-973.
[112] Noh JY, Yasuda S, Sato S, et al. Clinical characteristics of myeloperoxidase antineutrophil cytoplasmic antibody-associated vasculitis caused by antithyroid drugs[J]. J Clin Endocrinol Metab, 2009��94(8)��2806-2811.
[113] Aloush V, Litinsky I, Caspi D, et al. Propylthiouracil-induced autoimmune syndromes: two distinct clinical presentations with different course and management[J]. Semin Arthritis Rheum, 2006��36(1)��4-9.
[114] Balavoine AS, Glinoer D, Dubucquoi S, et al. Antineutrophil Cytoplasmic Antibody-Positive Small-Vessel Vasculitis Associated with Antithyroid Drug Therapy: How Significant Is the Clinical Problem��[J]. Thyroid, 2015��25(12)��1273-1281.
[115] Chen M, Gao Y, Guo XH, et al. Propylthiouracil-induced antineutrophil cytoplasmic antibody-associated vasculitis[J]. Nat Rev Nephrol, 2012��8(8)��476-483.
[116] Gao Y, Zhao MH, Guo XH, et al. The prevalence and target antigens of antithyroid drugs induced antineutrophil cytoplasmic antibodies (ANCA) in Chinese patients with hyperthyroidism[J]. Endocr Res, 2004��30(2)��205-213.
[117] Slot MC, Links TP, Stegeman CA, et al. Occurrence of antineutrophil cytoplasmic antibodies and associated vasculitis in patients with hyperthyroidism treated with antithyroid drugs: A long-term followup study[J]. Arthritis Rheum, 2005��53(1)��108-113.
[118] Gunton JE, Stiel J, Clifton-Bligh P, et al. Prevalence of positive anti-neutrophil cytoplasmic antibody (ANCA) in patients receiving anti-thyroid medication[J]. Eur J Endocrinol, 2000��142(6)��587.
[119] Gao Y, Chen M, Ye H, et al. The target antigens of antineutrophil cytoplasmic antibodies (ANCA) induced by propylthiouracil[J]. Int Immunopharmacol, 2007��7(1)��55-60.
[120] Yang J, Yao LP, Dong MJ, et al. Clinical Characteristics and Outcomes of Propylthiouracil-Induced Antineutrophil Cytoplasmic Antibody-Associated Vasculitis in Patients with Graves�� Disease: A Median 38-Month Retrospective Cohort Study from a Single Institution in China[J]. Thyroid, 2017��27(12)��1469-1474.
[121] Gao Y, Chen M, Ye H, et al. Long-term outcomes of patients with propylthiouracil-induced anti-neutrophil cytoplasmic auto-antibody-associated vasculitis[J]. Rheumatology (Oxford), 2008��47(10)��1515-1520.
[122] Gao Y, Chen M, Ye H, et al. Follow-up of avidity and titre of anti-myeloperoxidase antibodies in sera from patients with propylthiouracil-induced vasculitis[J]. Clin Endocrinol (Oxf), 2007��66(4)��543-547.
[123] Yazisiz V, Ong��t G, Terzio?lu E, et al. Clinical importance of antineutrophil cytoplasmic antibody positivity during propylthiouracil treatment[J]. Int J Clin Pract, 2010��64(1)��19-24.
[124] �л�ҽѧ���ҽѧ�ֻ�. 131I���Ƹ���˹��ָ��(2021��)[J]. �л���ҽѧ�����Ӱ����־��2021��41(4)��242-253.
[125] ����̷࣬�����Ź�֥����. ��������Һ�Ը���˹��������131I���ܼ�131I��Ч��Ӱ��[J]. �л���ҽѧ�����Ӱ����־��2019��2019(1)��24-27.
[126] Tagami T, Yambe Y, Tanaka T, et al. Short-term effects of ��-adrenergic antagonists and methimazole in new-onset thyrotoxicosis caused by Graves�� disease[J]. Intern Med, 2012��51(17)��2285-2290.
[127] Bonnema SJ, Heged��s L. Radioiodine therapy in benign thyroid diseases: effects, side effects, and factors affecting therapeutic outcome[J]. Endocr Rev, 2012��33(6)��920-980.
[128] �������ǿ�������죬��. Graves���ٴ�131I���Ƶļ�������Ͳ���ѡ��[J]. �л���ҽѧ��־��2001��21(1)��16.
[129] Graham GD, Burman KD. Radioiodine treatment of Graves�� disease. An assessment of its potential risks[J]. Ann Intern Med, 1986��105(6)��900-905.
[130] �����ȣ�����ި����. ��ҽѧ���Ƶķ�������밲ȫ[J]. �й�ҽѧӰ������2017��33(12)��1888-1892.
[131] Bartalena L, Chiovato L, Vitti P. Management of hyperthyroidism due to Graves�� disease: frequently asked questions and answers (if any)[J]. J Endocrinol Invest, 2016��39(10)��1105-1114.
[132] Ron E, Doody MM, Becker DV, et al. Cancer mortality following treatment for adult hyperthyroidism. Cooperative Thyrotoxicosis Therapy Follow-up Study Group[J]. JAMA, 1998��280(4)��347-355.
[133] Shim SR, Kitahara CM, Cha ES, et al. Cancer Risk After Radioactive Iodine Treatment for Hyperthyroidism: A Systematic Review and Meta-analysis[J]. JAMA Netw Open, 2021��4(9)��e2125072.
[134] American Thyroid Association Taskforce On Radioiodine Safety, Sisson JC, Freitas J, et al. Radiation safety in the treatment of patients with thyroid diseases by radioiodine 131I : practice recommendations of the American Thyroid Association[J]. Thyroid, 2011��21(4)��335-346.
[135] Liu B, Tian R, Peng W, et al. Radiation Safety Precautions in (131)I Therapy of Graves�� Disease Based on Actual Biokinetic Measurements[J]. J Clin Endocrinol Metab, 2015��100(8)��2934-2941.
[136] �л����������ͼƻ�����ίԱ��. �ٴ���ҽѧ���߷���Ҫ��[M]. �л�����������ҵ��(WS 533-2017),
[137] Hamilton L, Lim AE, Clark LJ. Total thyroidectomy for Graves�� disease-what do our patients think? A qualitative cohort study to evaluate the surgical management of Graves�� disease[J]. Surgeon, 2020��18(4)��193-196.
[138] Minuto MN, Reina S, Monti E, et al. Morbidity following thyroid surgery: acceptable rates and how to manage complicated patients[J]. J Endocrinol Invest, 2019��42(11)��1291-1297.
[139] Akamizu T. Thyroid Storm: A Japanese Perspective[J]. Thyroid, 2018��28(1)��32-40.
[140] Erbil Y, Ozluk Y, Giri? M, et al. Effect of lugol solution on thyroid gland blood flow and microvessel density in the patients with Graves�� disease[J]. J Clin Endocrinol Metab, 2007��92(6)��2182-2189.
[141] �����Σ����. ��״�ٹ��ܿ�������Χ�����ڵ����ٴ���չ[J]. �й�ʵ�������־��2018��38(6)��630-634.
[142] Corvilain B, Hamy A, Brunaud L, et al. Treatment of adult Graves�� disease[J]. Ann Endocrinol (Paris), 2018��79(6)��618-635.
[143] Yabuta T, Ito Y, Hirokawa M, et al. Preoperative administration of excess iodide increases thyroid volume of patients with Graves�� disease[J]. Endocr J, 2009��56(3)��371-375.
[144] �쾫ǿ����־�ԣ�κ�Σ���. ��״�ٹ���˥�߷��ڼ�״�ٹ��ܿ�������ǰ����ǰհ���о�[J]. �Ĵ���ѧѧ��(ҽѧ��), 2007��38(5)��866-870.
[145] �쾫ǿ������. ��״�ٹ��ܿ������������֮�Ҽ�[J]. ҽѧ����ѧ��2013��34(18)��
[146] ����׳������������. ��״�ٹ��ܿ�������Χ�����ڲ��������̽��[J]. �л���ͨ�����־��2019��34(9)��810-811.
[147] Ali A, Debono M, Balasubramanian SP. Outcomes After Urgent Thyroidectomy Following Rapid Control of Thyrotoxicosis in Graves�� Disease are Similar to Those After Elective Surgery in Well-Controlled Disease[J]. World J Surg, 2019��43(12)��3051-3058.
[148] ¬�㲨�������ף��ž�����. ����������ԭ���Լ�״�ٹ��ܿ���֢Χ�����ڵ�Ӧ��[J]. ֣�ݴ�ѧѧ��(ҽѧ��), 2002��37(4)��417-419.
[149] Edafe O, Antakia R, Laskar N, et al. Systematic review and meta-analysis of predictors of post-thyroidectomy hypocalcaemia[J]. Br J Surg, 2014��101(4)��307-320.
[150] Oltmann SC, Brekke AV, Schneider DF, et al. Preventing postoperative hypocalcemia in patients with Graves disease: a prospective study[J]. Ann Surg Oncol, 2015��22(3)��952-958.
[151] Kim WW, Chung SH, Ban EJ, et al. Is Preoperative Vitamin D Deficiency a Risk Factor for Postoperative Symptomatic Hypocalcemia in Thyroid Cancer Patients Undergoing Total Thyroidectomy Plus Central Compartment Neck Dissection��[J]. Thyroid, 2015��25(8)��911-918.
[152] Genser L, Tr��sallet C, Godiris-Petit G, et al. Randomized controlled trial of alfacalcidol supplementation for the reduction of hypocalcemia after total thyroidectomy[J]. Am J Surg, 2014��207(1)��39-45.
[153] Testa A, Fant V, De Rosa A, et al. Calcitriol plus hydrochlorothiazide prevents transient post-thyroidectomy hypocalcemia[J]. Horm Metab Res, 2006��38(12)��821-826.
[154] Antakia R, Edafe O, Uttley L, et al. Effectiveness of preventative and other surgical measures on hypocalcemia following bilateral thyroid surgery: a systematic review and meta-analysis[J]. Thyroid, 2015��25(1)��95-106.
[155] Bobanga ID, McHenry CR. Treatment of patients with Graves�� disease and the appropriate extent of thyroidectomy[J]. Best Pract Res Clin Endocrinol Metab, 2019��33(4)��101319.
[156] Sugino K, Nagahama M, Kitagawa W, et al. Change of surgical strategy for Graves�� disease from subtotal thyroidectomy to total thyroidectomy: a single institutional experience[J]. Endocr J, 2019��66(2)��181-186.
[157] Sung TY, Lee YM, Yoon JH, et al. Long-Term Effect of Surgery in Graves�� Disease: 20 Years Experience in a Single Institution[J]. Int J Endocrinol, 2015��2015��542641.
[158] Sosa JA, Mehta PJ, Wang TS, et al. A population-based study of outcomes from thyroidectomy in aging Americans: at what cost��[J]. J Am Coll Surg, 2008��206(6)��1097-1105.
[159] Ylli D, Klubo-Gwiezdzinska J, Wartofsky L. Thyroid emergencies[J]. Pol Arch Intern Med, 2019��129(7-8)��526-534.
[160] Juli��n MT, Balibrea JM, Granada ML, et al. Intact parathyroid hormone measurement at 24 hours after thyroid surgery as predictor of parathyroid function at long term[J]. Am J Surg, 2013��206(5)��783-789.
[161] Cote V, Sands N, Hier MP, et al. Cost savings associated with post-thyroidectomy parathyroid hormone levels[J]. Otolaryngol Head Neck Surg, 2008��138(2)��204-208.
[162]
[163] Tsai CH, Yang PS, Lee JJ, et al. Effects of Preoperative Iodine Administration on Thyroidectomy for Hyperthyroidism: A Systematic Review and Meta-analysis[J]. Otolaryngol Head Neck Surg, 2019��160(6)��993-1002.
[164] Fan C, Zhou X, Su G, et al. Risk factors for neck hematoma requiring surgical re-intervention after thyroidectomy: a systematic review and meta-analysis[J]. BMC Surg, 2019��19(1)��98.
[165] Mattsson P, Frostell A, Bj?rck G, et al. Recovery of Voice After Reconstruction of the Recurrent Laryngeal Nerve and Adjuvant Nimodipine[J]. World J Surg, 2018��42(3)��632-638.
[166] Rosen CA, Smith L, Young V, et al. Prospective investigation of nimodipine for acute vocal fold paralysis[J]. Muscle Nerve, 2014��50(1)��114-118.
[167] Sridharan SS, Rosen CA, Smith LJ, et al. Timing of nimodipine therapy for the treatment of vocal fold paralysis[J]. Laryngoscope, 2015��125(1)��186-190.
[168] Kandil E, Mohamed SE, Deniwar A, et al. Electrophysiologic identification and monitoring of the external branch of superior laryngeal nerve during thyroidectomy[J]. Laryngoscope, 2015��125(8)��1996-2000.
[169] Nygaard B, Heged��s L, Nielsen KG, et al. Long-term effect of radioactive iodine on thyroid function and size in patients with solitary autonomously functioning toxic thyroid nodules[J]. Clin Endocrinol (Oxf), 1999��50(2)��197-202.
[170] Mariani G, Tonacchera M, Grosso M, et al. The Role of Nuclear Medicine in the Clinical Management of Benign Thyroid Disorders, Part 1: Hyperthyroidism[J]. J Nucl Med, 2021��62(3)��304-312.
[171] Ceccarelli C, Bencivelli W, Vitti P, et al. Outcome of radioiodine-131 therapy in hyperfunctioning thyroid nodules: a 20 years�� retrospective study[J]. Clin Endocrinol (Oxf), 2005��62(3)��331-335.
[172] Ross DS. Radioiodine therapy for hyperthyroidism[J]. N Engl J Med, 2011��364(6)��542-550.
[173] Doubleday AR, Sippel RS. Hyperthyroidism[J]. Gland Surg, 2020��9(1)��124-135.
[174] Varadharajan K, Choudhury N. A systematic review of the incidence of thyroid carcinoma in patients undergoing thyroidectomy for thyrotoxicosis[J]. Clin Otolaryngol, 2020��45(4)��538-544.
[175] Cirocchi R, Trastulli S, Randolph J, et al. Total or near-total thyroidectomy versus subtotal thyroidectomy for multinodular non-toxic goitre in adults[J]. Cochrane Database Syst Rev, 2015��(8)��CD010370.
[176] Mishra A, Agarwal A, Agarwal G, et al. Total thyroidectomy for benign thyroid disorders in an endemic region[J]. World J Surg, 2001��25(3)��307-310.
[177] Hisham AN, Azlina AF, Aina EN, et al. Total thyroidectomy: the procedure of choice for multinodular goitre[J]. Eur J Surg, 2001��167(6)��403-405.
[178] al-Suliman NN, Ryttov NF, Qvist N, et al. Experience in a specialist thyroid surgery unit: a demographic study, surgical complications, and outcome[J]. Eur J Surg, 1997��163(1)��13-20.
[179] Thomusch O, Machens A, Sekulla C, et al. Multivariate analysis of risk factors for postoperative complications in benign goiter surgery: prospective multicenter study in Germany[J]. World J Surg, 2000��24(11)��1335-1341.
[180] Barczy��ski M. Current approach to surgical management of hyperthyroidism[J]. Q J Nucl Med Mol Imaging, 2021��65(2)��124-131.
[181] van Soestbergen MJ, van der Vijver JC, Graafland AD. Recurrence of hyperthyroidism in multinodular goiter after long-term drug therapy: a comparison with Graves�� disease[J]. J Endocrinol Invest, 1992��15(11)��797-800.
[182] Laurberg P, Buchholtz Hansen PE, Iversen E, et al. Goitre size and outcome of medical treatment of Graves�� disease[J]. Acta Endocrinol (Copenh), 1986��111(1)��39-43.
[183] Azizi F, Takyar M, Madreseh E, et al. Treatment of Toxic Multinodular Goiter: Comparison of Radioiodine and Long-Term Methimazole Treatment[J]. Thyroid, 2019��29(5)��625-630.
[184] Tak��ts KI, Szabolcs I, F?ldes J, et al. The efficacy of long term thyrostatic treatment in elderly patients with toxic nodular goitre compared to radioiodine therapy with different doses[J]. Exp Clin Endocrinol Diabetes, 1999��107(1)��70-74.
[185] Evron JM, Papaleontiou M. Decision Making in Subclinical Thyroid Disease[J]. Med Clin North Am, 2021��105(6)��1033-1045.
[186] Cooper DS, Biondi B. Subclinical thyroid disease[J]. Lancet, 2012��379(9821)��1142-1154.
[187] Bel Lassen P, Kyrilli A, Lytrivi M, et al. Graves�� disease, multinodular goiter and subclinical hyperthyroidism[J]. Ann Endocrinol (Paris), 2019��80(4)��240-249.
[188] Collet TH, Gussekloo J, Bauer DC, et al. Subclinical hyperthyroidism and the risk of coronary heart disease and mortality[J]. Arch Intern Med, 2012��172(10)��799-809.
[189] Boekholdt SM, Titan SM, Wiersinga WM, et al. Initial thyroid status and cardiovascular risk factors: the EPIC-Norfolk prospective population study[J]. Clin Endocrinol (Oxf), 2010��72(3)��404-410.
[190] Gencer B, Collet TH, Virgini V, et al. Subclinical thyroid dysfunction and the risk of heart failure events: an individual participant data analysis from 6 prospective cohorts[J]. Circulation, 2012��126(9)��1040-1049.
[191] Chaker L, Baumgartner C, Ikram MA, et al. Subclinical thyroid dysfunction and the risk of stroke: a systematic review and meta-analysis[J]. Eur J Epidemiol, 2014��29(11)��791-800.
[192] Selmer C, Olesen JB, Hansen ML, et al. Subclinical and overt thyroid dysfunction and risk of all-cause mortality and cardiovascular events: a large population study[J]. J Clin Endocrinol Metab, 2014��99(7)��2372-2382.
[193] Gencer B, Cappola AR, Rodondi N, et al. Challenges in the Management of Atrial Fibrillation With Subclinical Hyperthyroidism[J]. Front Endocrinol (Lausanne), 2021��12��795492.
[194] Selmer C, Olesen JB, Hansen ML, et al. The spectrum of thyroid disease and risk of new onset atrial fibrillation: a large population cohort study[J]. BMJ, 2012��345��e7895.
[195] Vadiveloo T, Donnan PT, Cochrane L, et al. The Thyroid Epidemiology, Audit, and Research Study (TEARS): morbidity in patients with endogenous subclinical hyperthyroidism[J]. J Clin Endocrinol Metab, 2011��96(5)��1344-1351.
[196] Sgarbi JA, Villa?a FG, Garbeline B, et al. The effects of early antithyroid therapy for endogenous subclinical hyperthyroidism in clinical and heart abnormalities[J]. J Clin Endocrinol Metab, 2003��88(4)��1672-1677.
[197] Kaminski G, Michalkiewicz D, Makowski K, et al. Prospective echocardiographic evaluation of patients with endogenous subclinical hyperthyroidism and after restoring euthyroidism[J]. Clin Endocrinol (Oxf), 2011��74(4)��501-507.
[198] Faber J, Wiinberg N, Schifter S, et al. Haemodynamic changes following treatment of subclinical and overt hyperthyroidism[J]. Eur J Endocrinol, 2001��145(4)��391-396.
[199] Abrahamsen B, J?rgensen HL, Laulund AS, et al. Low serum thyrotropin level and duration of suppression as a predictor of major osteoporotic fractures-the OPENTHYRO register cohort[J]. J Bone Miner Res, 2014��29(9)��2040-2050.
