无牙颌种植修复对患者口腔健康相关生命质量影响的Meta分析
2017年5月
中华儿科杂志,第52卷第5期 第305页-第309页
张珊珊,张宇,邸萍,林野
牙列缺失影响患者咀嚼、发音、美观等口颌功能,严重损害患者生命质量[1]。种植修复是修复牙列缺失的重要方式之一,因其良好的固位力和稳定性,改善了无牙颌患者的口颌功能,已成为治疗牙列缺失的主要方法[2]。国内外已有大量文献报道种植体支持式全口覆盖义齿在临床效果、患者满意度、治疗时间以及治疗成本上明显优于传统全口义齿[3],但对无牙颌患者生命质量的评估因缺少系统、客观的评价方式而鲜见报道。从患者感受出发的口腔健康相关生命质量(oral health-related quality of life,OHRQoL)的评价方式已被欧美等国家接受,并成为临床客观评价标准的重要补充[4]。以应用口腔健康影响量表(oral health impact profile,OHIP)等问卷为主的OHRQoL研究,也逐渐用于客观评价种植修复对无牙颌患者OHRQoL的影响[5]。然而,对于种植覆盖义齿能否改善患者OHRQoL仍无明确结论[6]。本项研究回顾目前国内外使用OHIP量表评估种植全口覆盖义齿与传统全口义齿对患者OHRQoL影响的随机对照临床试验,并进行Meta分析,通过探讨评估两种全口义齿改善患者OHRQoL的程度与区别,为临床决策提供循证依据。
本项研究时间为2014年12月至2016年12月,纳入文献时间截至2016年12月,按国际系统评价规范(preferred reporting items for systematic reviews and meta-analyses,PRISMA)[7],设计并实施研究。
从3个英文数据库(Medline、EMBASE、Cochrane Library)和两个中文数据库(中国知网和万方数据)中检索关于种植全口覆盖义齿和传统全口义齿修复对无牙颌患者OHRQoL影响的随机对照研究289篇,排除280篇不包含对照组或信息不全的文献。最终纳入的9篇文献包括7个随机对照临床试验,使用OHIP系列问卷,分析下颌传统全口义齿与下颌两枚种植体支持的覆盖义齿修复前后患者OHRQoL[8,9,10,11,12,13,14,15,16];未发现关于上颌的随机对照试验。9篇研究共包括病例769例,其中种植全口覆盖义齿(种植组)401例,传统全口义齿(对照组)368例(
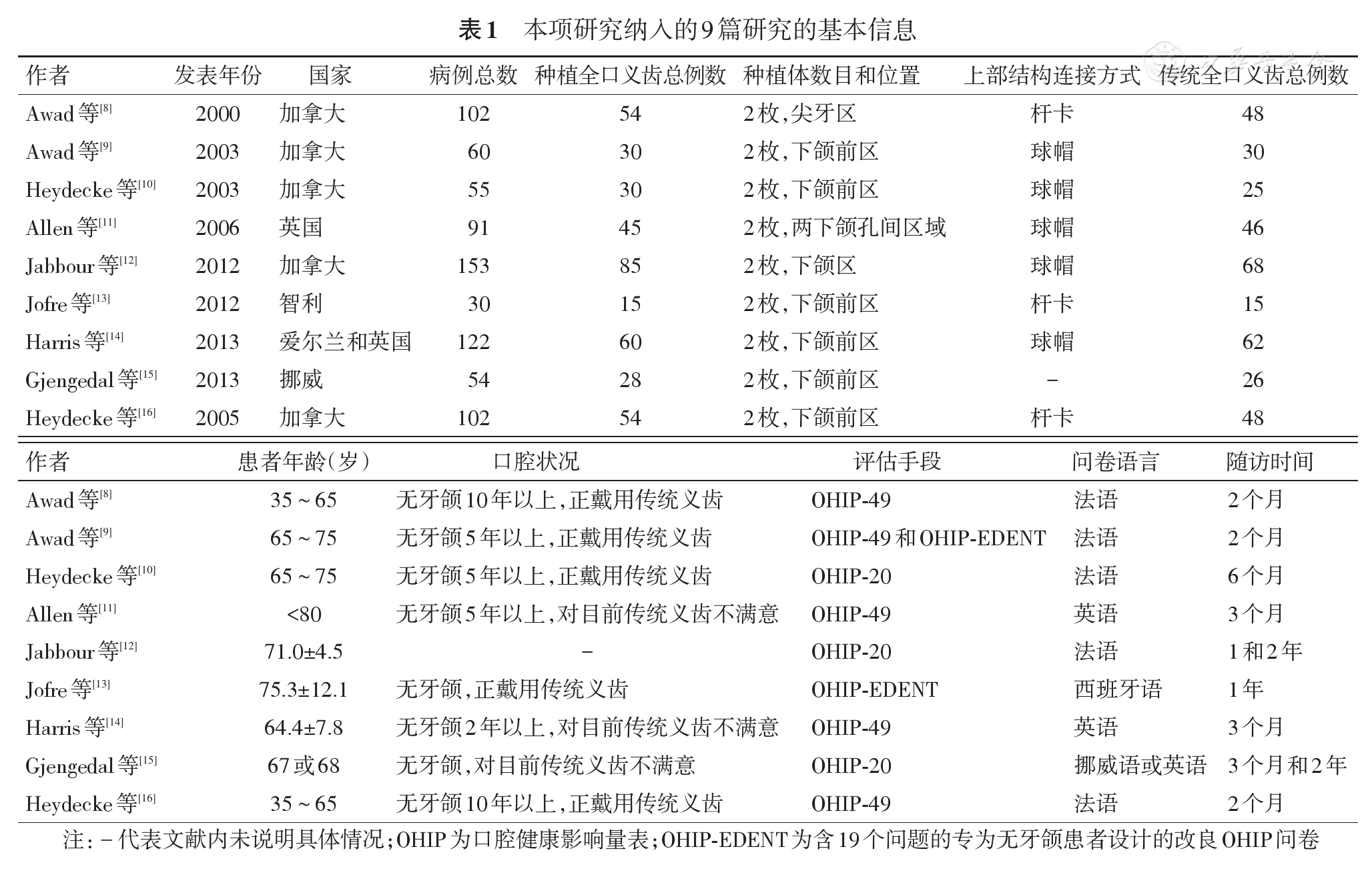
由作者独立严格按照纳入与排除标准,对检出的文献进行筛选,并两次自查核对。提取种植组和对照组治疗前后OHIP问卷7个维度和总分的均值和标准差、参与试验人数和效应量。9篇文章中有3篇样本为对传统全口义齿不满意的患者,对传统全口义齿不满意组和满意组进行分层分析,并对使用不同问卷(OHIP-49、OHIP-20和OHIP-EDENT)的研究结果和7个维度OHRQoL改善程度进行分层分析。
用Jadad量表评价[17],计总分为1~5分,评价随机化方法、盲法及失访与退出。
采用Stata 12软件(Stata Corp,College Station,美国),用I2统计量对纳入文献进行异质性检验,采用随机化模型计算得到组间加权均数差(weighted mean difference,WMD)和(或)标准化均数差(standardized mean difference,SMD)及相应95%置信区间,并采用方差倒数作为合并效应值的权重。用Egger检验评估文献的发表偏倚,并分层分析。检验水准为双侧α=0.05。
9篇文献的Jadad量表评分均达3分以上,为高质量研究。Egger检验示P值为0.182,故纳入文献间不存在发表偏倚。
治疗后种植组和对照组OHRQoL均比治疗前显著提高(I2=86.4%,P=0.000;I2=68.8%,P=0.000),种植组和对照组治疗前后SMD差值分别为1.63(95%置信区间:1.25~2.12)和0.62(95%置信区间:0.38~0.86)。治疗前两组OHRQoL差异无统计学意义(I2=0.0%,P=0.111);治疗后种植组OHRQoL改善程度显著大于对照组(I2=83.8%,P=0.000),两组SMD差值为0.87(95%置信区间:0.54~1.20)。效应量结果示,各文献种植组效应量均>0.8,有较明显的改善效应;而对照组效应量改善效果有强有弱(
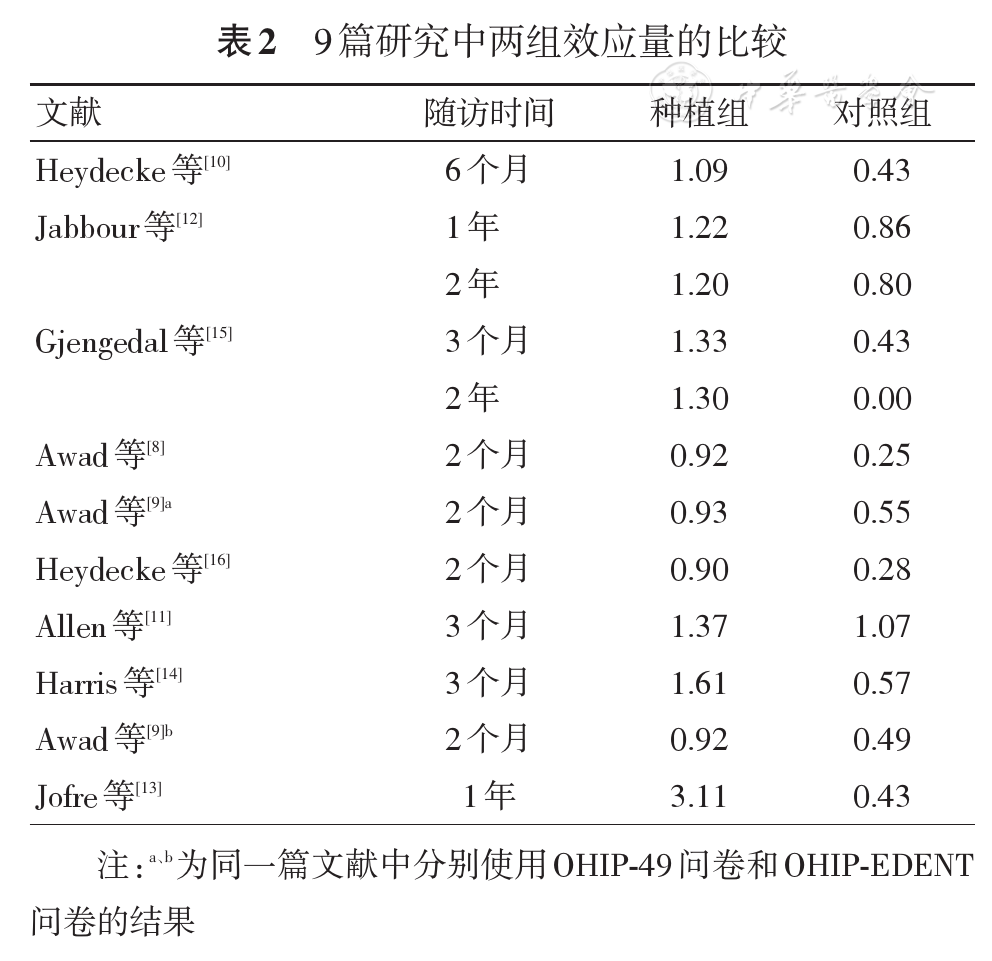
(1)根据问卷类型分层:见
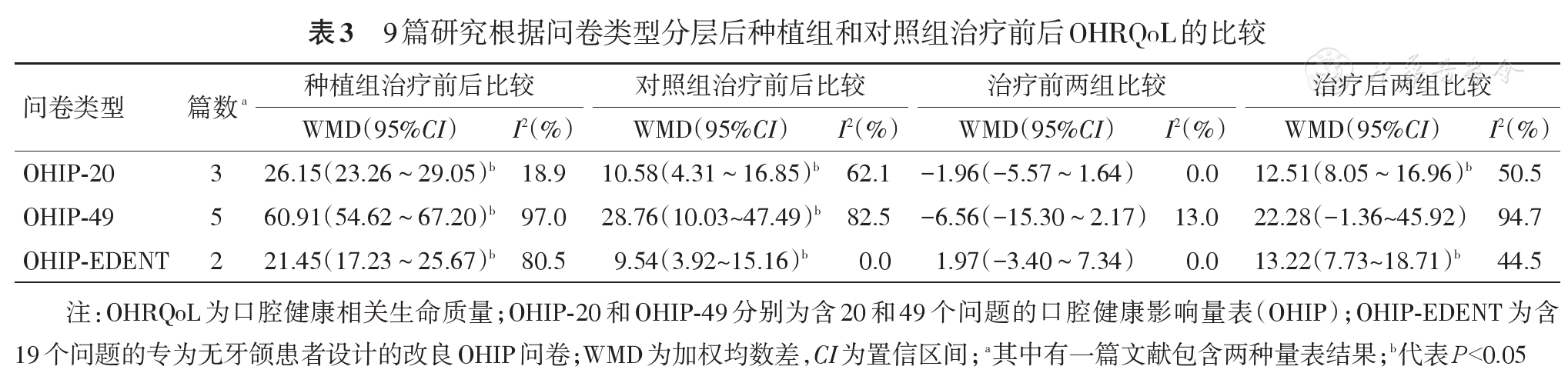
(2)根据对传统全口义齿满意与否分层:见
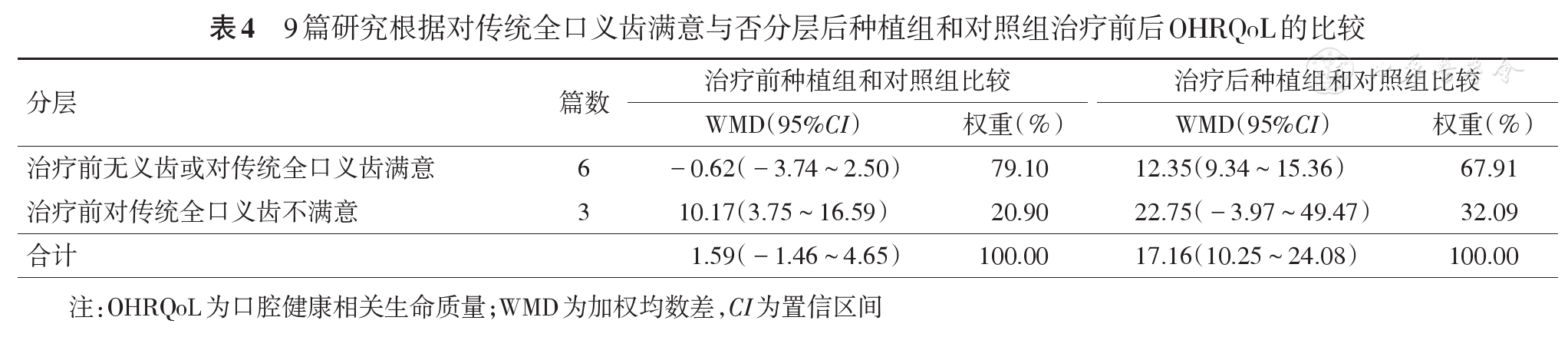
(3)根据OHIP量表7个维度分层:治疗前种植组和对照组7个维度OHRQoL差异均无统计学意义(P>0.05),而治疗后除对照组社会能力受限(发脾气、影响日常工作)的治疗前后差异无统计学意义外(P>0.05),两组其他6个维度OHRQoL均显著提高(P<0.05),且治疗后种植组OHRQoL改善程度均显著大于对照组(P<0.05)。
应用种植修复改善无牙颌患者的口颌功能,提高患者生命质量是临床研究的重要课题。本项研究Meta分析结果显示,下颌种植覆盖义齿和传统全口义齿均能改善患者OHRQoL,且种植体支持全口覆盖义齿对患者OHRQoL的改善明显优于传统全口义齿。尤其对于对传统全口义齿不满意的患者,种植修复可显著提高其生命质量。
以往对种植修复临床效果的评价主要集中于生物学层面和成功率评价,本项研究结果提示,社会学层面的评价也支持种植修复的应用。种植支持式覆盖义齿能显著改善患者生理性疼痛、生理能力受限和功能受限,并对心理不适和心理能力受限和身心缺陷也有较大改善和提高。仅在社会能力受限上有微弱改善且与传统全口义齿差异无统计学意义。与满意度调查相比,使用OHIP量表测量的OHRQoL更全面和客观,提示种植支持式覆盖义齿能明确改善功能、疼痛和心理能力,并对患者的社会交往产生积极影响。
除随机对照试验外,还有大量的队列研究结果显示2枚种植体支持的覆盖义齿对患者生命质量的改善程度优于传统义齿[5, 18]。另有队列研究发现3~4枚种植体支持的覆盖义齿比2枚种植体支持的覆盖义齿更能提高患者生命质量[19,20,21,22]。本项研究纳入的随机对照试验中没有使用卡扣附着体等其他上部结构连接方式的研究,关于种植体数目和连接方式对患者生命质量的影响还需更多的临床试验才能得出确切结论。
本项研究纳入的文献选用3种量表对OHRQoL进行评价,差别在于OHIP-20和OHIP-EDENT(19条)是专门为无牙颌患者编制的缩简版,而OHIP-49则涵盖全部49个问题。本项研究结果显示OHIP-20的同质性较好,更适用于评价无牙颌患者修复前后OHRQoL。目前国内缺乏关于种植修复对OHRQoL影响的研究,尚无经过验证的中文版OHIP-20问卷,且目前国内还没有对比种植覆盖义齿和传统全口义齿的随机对照临床试验。
与传统义齿相比,种植覆盖义齿增加了手术创伤和就诊次数,尤其对发生并发症的患者,治疗周期明显加长,复诊次数有所增加。然而,种植术后过渡期内患者可使用过渡义齿,且过渡义齿的舒适度也较全口义齿有所提高。尤其随着All-on-4即刻种植修复等技术的应用,使得种植修复与传统义齿治疗相比能显著缩短患者无牙期,提高过渡义齿稳定性,使患者配戴过渡义齿期间的OHRQoL得到较大提升,体现了种植治疗的优势[23,24]。
口腔种植修复前期一次性投入较高,治疗费用也是无牙颌患者选择修复方案的重要因素。本项研究纳入的文献多来自于加拿大、英国、挪威等国家,由于临床随机对照试验设计的特殊性,患者种植治疗的费用多由国家医疗保险承担,因此在治疗方案的选择上排除了经济因素。然而绝大多数国家种植修复多为全自费项目,少数国家仅对18或20岁以下青少年和解剖条件极差的老年患者有治疗补贴。因此,国外学者开展了一系列种植修复无牙颌的卫生经济学研究,用OHRQoL结果评价疗效,得出两枚种植体支持的下颌覆盖义齿远期成本效益较高,有经济学优势,被国际上推荐为修复下颌牙列缺失的首选治疗方案[25,26,27,28,29]。提示对种植修复生命质量改善的长期追踪和卫生经济学评价,能更全面、客观地评价种植体的临床应用,在未来的相关临床科研设计中应加入相应指标[3]。
本项研究结果提示,种植覆盖义齿和传统全口义齿均能改善患者OHRQoL,且种植覆盖义齿对生命质量的改善明显优于传统全口义齿。本项研究尚未涉及种植固定修复与活动修复对患者OHRQoL改善程度的差异,今后可在国内进一步开展OHRQoL研究以及对无牙颌修复不同治疗方案进行适合我国国情的卫生经济学评价。
[1] Gerritsen AE, Allen PF, Witter DJ, et al. Tooth loss and oral health-related quality of life: a systematic review and meta-analysis[J]. Health Qual Life Outcomes, 2010, 8:126.
[2] 胡秀莲,罗佳,李健慧,等.无牙颌种植修复患者127例临床回顾研究[J].中华口腔医学杂志, 2014, 49(6):333-338.
[3] Thomason JM, Kelly SA, Bendkowski A, et al. Two implant retained overdentures: a review of the literature supporting the McGill and York consensus statements[J]. J Dent, 2012, 40(1):22-34.
[4] 林焕彩.口腔健康相关生活质量研究及其在国内的开展现状[J].中国实用口腔科杂志, 2009, 2(9):526-528.
[5] Strassburger C, Kerschbaum T, Heydecke G. Influence of implant and conventional prostheses on satisfaction and quality of life: a literature review. Part 2: qualitative analysis and evaluation of the studies[J]. Int J Prosthodont, 2006, 19(4):339-348.
[6] Emami E, Heydecke G, Rompré PH, et al. Impact of implant support for mandibular dentures on satisfaction, oral and general health-related quality of life: a meta-analysis of randomized-controlled trials[J]. Clin Oral Implants Res, 2009, 20(6):533-544.
[7] Moher D, Liberati A, Tetzlaff J, et al. Preferred reporting items for systematic reviews and meta-analyses: the PRISMA statement[J]. Int J Surg, 2010, 8(5):336-341.
[8] Awad MA, Locker D, Korner-Bitensky N, et al. Measuring the effect of intra-oral implant rehabilitation on health-related quality of life in a randomized controlled clinical trial[J]. J Dent Res, 2000, 79(9):1659-1663.
[9] Awad MA, Lund JP, Shapiro SH, et al. Oral health status and treatment satisfaction with mandibular implant overdentures and conventional dentures: a randomized clinical trial in a senior population[J]. Int J Prosthodont, 2003, 16(4):390-396.
[10] Heydecke G, Locker D, Awad MA, et al. Oral and general health-related quality of life with conventional and implant dentures[J]. Community Dent Oral Epidemiol, 2003, 31(3):161-168.
[11] Allen PF, Thomason JM, Jepson NJ, et al. A randomized controlled trial of implant-retained mandibular overdentures[J]. J Dent Res, 2006, 85(6):547-551.
[12] Jabbour Z, Emami E, de Grandmont P, et al. Is oral health-related quality of life stable following rehabilitation with mandibular two-implant overdentures?[J]. Clin Oral Implants Res, 2012, 23(10):1205-1209.
[13] Jofre J, Castiglioni X, Lobos CA. Influence of minimally invasive implant-retained overdenture on patients' quality of life: a randomized clinical trial[J]. Clin Oral Implants Res, 2013, 24(10):1173-1177.
[14] Harris D, H?fer S, O'Boyle CA, et al. A comparison of implant-retained mandibular overdentures and conventional dentures on quality of life in edentulous patients: a randomized, prospective, within-subject controlled clinical trial[J]. Clin Oral Implants Res, 2013, 24(1):96-103.
[15] Gjengedal H, Berg E, Gronningsaeter AG, et al. The influence of relining or implant retaining existing mandibular dentures on health-related quality of life: a 2-year randomized study of dissatisfied edentulous patients[J]. Int J Prosthodont, 2013, 26(1):68-78.
[16] Heydecke G, Thomason JM, Lund JP, et al. The impact of conventional and implant supported prostheses on social and sexual activities in edentulous adults results from a randomized trial 2 months after treatment[J]. J Dent, 2005, 33(8):649-657.
[17] Jadad AR, Moore RA, Carroll D, et al. Assessing the quality of reports of radomized clinical trials: is blinding necessary? [J]. Control Clin Trials, 1996, 17(1):1-12.
[18] De Bruyn H, Raes S, Matthys C, et al. The current use of patient-centered/reported outcomes in implant dentistry: a systematic review[J]. Clin Oral Implants Res, 2015, 26
[19] Karbach J, Hartmann S, Jahn-Eimermacher A, et al. Oral health-related quality of life in edentulous patients with two-vs four-locator-retained mandibular overdentures: a prospective, randomized, crossover study[J]. Int J Oral Maxillofac Implants, 2015, 30(5):1143-1148.
[20] Mumcu E, Bilhan H, Geckili O. The effect of attachment type and implant number on satisfaction and quality of life of mandibular implant-retained overdenture wearers[J]. Gerodontology, 2012, 29(2):e618-623.
[21] Al-Zubeidi MI, Alsabeeha NH, Thomson WM, et al. Patient satisfaction with maxillary 3-implant overdentures using different attachment systems opposing mandibular 2-implant overdentures[J]. Clin Implant Dent Relat Res, 2012, 14
[22] De Kok IJ, Chang KH, Lu TS, et al. Comparison of three-implant-supported fixed dentures and two-implant-retained overdentures in the edentulous mandible: a pilot study of treatment efficacy and patient satisfaction[J]. Int J Oral Maxillofac Implants, 2011, 26(2):415-426.
[23] Misumi S, Nakamoto T, Kondo Y, et al. A prospective study of changes in oral health-related quality of life during immediate function implant procedures for edentulous individuals[J]. Clin Oral Implants Res, 2015, 26(6):696-700.
[24]
[25] Attard N, Wei X, Laporte A, et al. A cost minimization analysis of implant treatment in mandibular edentulous patients[J]. Int J Prosthodont, 2003, 16(3):271-276.
[26] Attard NJ, Laporte A, Locker D, et al. A prospective study on immediate loading of implants with mandibular overdentures: patient-mediated and economic outcomes[J]. Int J Prosthodont, 2006, 19(1):67-73.
[27] Heydecke G, Penrod JR, Takanashi Y, et al. Cost-effectiveness of mandibular two-implant overdentures and conventional dentures in the edentulous elderly[J]. J Dent Res, 2005, 84(9):794-799.
[28] Zitzmann NU, Marinello CP, Sendi P. A cost-effectiveness analysis of implant overdentures[J]. J Dent Res, 2006, 85(8):717-721.
[29] Zitzmann NU, Sendi P, Marinello CP. An economic evaluation of implant treatment in edentulous patients-preliminary results[J]. Int J Prosthodont, 2005, 18(1):20-27.

收藏此内容
推荐给朋友