垂体MRI的临床应用要点
2019年9月
中华放射学杂志,第53卷第9期 第797页-第800页
谢晟
垂体(pituitary gland)是一个体积小却功能复杂的器官,分为腺垂体和神经垂体,其病变多种多样,征象相互重叠,致使影像医师诊断时难以把握。MRI检查是目前垂体病变的最佳检查方法,多种序列及增强扫描可为影像医生提供较多诊断线索[1,2]。在临床工作中,我们要充分了解垂体各种疾病的临床特点与影像学征象以进行诊断及鉴别诊断。
垂体位于中颅窝蝶骨垂体窝内,周围是被称为蝶鞍的骨质结构,其表面被硬膜所覆盖[3]。它由3个叶组成,分别为前叶、中叶和后叶。垂体前叶合成和分泌激素,主要有生长激素、促肾上腺皮质激素、促甲状腺素、促性腺激素和泌乳素。垂体前叶激素的释放受到下丘脑的调节[3]。垂体中叶在人类中很不发达,因此经常被认为是前叶的一部分,需要注意的是中叶血供较少。垂体后叶本身不合成激素,但是储存和分泌经垂体柄运送的下丘脑释放的激素,主要有抗利尿激素(也叫血管加压素)和催产素。这些激素与许多重要的生理功能的调节有关,包括体温、生长、血压、能量代谢、水盐平衡以及与生殖相关的行为。所以,当垂体发生病变时,某些激素分泌过多或过少,都会导致垂体功能异常,从而产生相应的临床症状。
通过颅骨X线平片发现蝶鞍扩大或破坏的征象来间接推断垂体瘤的方法已经退出历史舞台。垂体CT检查由于颅骨伪影影响观察、敏感度低以及辐射暴露等缺点,现在也很少被使用。垂体MRI检查是目前垂体病变的最佳检查方法。观察垂体必须包括薄层矢状面和冠状面T1WI,最好还包括冠状面T2WI。冠状面的定位方法有两种:垂直于鞍底和平行于垂体柄。笔者认为垂直于鞍底进行冠状面定位是更好的选择,因为我们并不需要通过垂体柄偏移来判断病变,而垂直于鞍底进行定位的一致性更好。在不能确定是否存在病变或病变的性质时,需要增强扫描。以往的文献研究表明[4,5],垂体动态增强扫描可以将诊断微腺瘤的敏感度提高5%~10%。但是笔者认为,随着近年来MRI硬件和软件技术的进步,扫描速度大幅提高,常规的增强扫描就能取得很好的组织对比度,并且更好的信噪比有利于医师判断较小的微腺瘤。
垂体高度变异较大[6],通常为7~8 mm,在临床工作中需结合实际情况:空泡蝶鞍中垂体可呈一薄片,高度无法测量;在发育和育龄期女性中,垂体高度可达到8~9 mm(
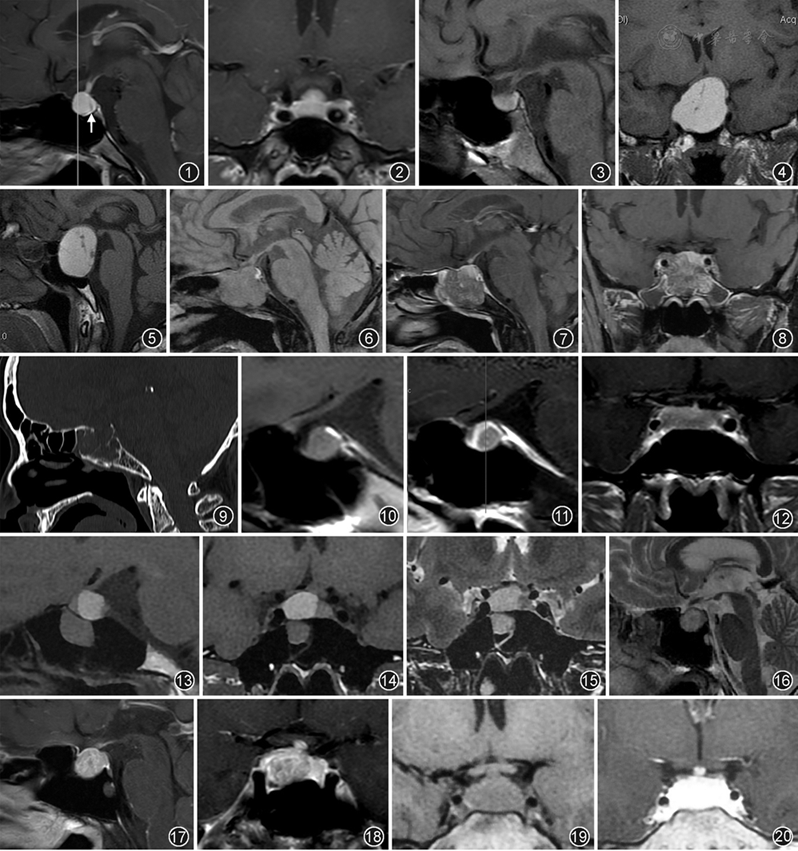
垂体最常见的先天发育变异是垂体后叶异位,异位的垂体后叶通常位于垂体柄或下丘脑。垂体柄可以中断或缺如。垂体前叶也可以发育不良。临床症状取决于激素缺乏的程度,主要为成长发育迟缓和尿崩症。垂体前叶发育不良也可在先天遗传性疾病中见到,如Kallmann综合征。
垂体前叶分泌多种激素,最常见的肿瘤是垂体微腺瘤和垂体大腺瘤。肿瘤高度小于1 cm时通常被称为微腺瘤,由于肿瘤分泌激素导致临床症状而被检出,例如分泌生长激素的腺瘤可导致巨人症、肢端肥大症,分泌促肾上腺素释放激素导致Cushing综合征,分泌催乳素导致闭经、泌乳等。垂体大腺瘤通常为无功能腺瘤,对周围结构造成压迫产生症状后才能被发现。腺瘤通常呈长T1、长T2信号,肿瘤内可以由于坏死、出血而信号不均匀。肿瘤体积越大,侵袭性越强,信号越不均匀。肿瘤内突发出血造成肿瘤体积急剧增大被称为瘤卒中(
除了上述疾病,有时临床上也可遇到发生率不高的垂体病变,对鉴别诊断造成困难。
1.垂体转移瘤。临床上发生率较低,乳腺转移最常见。在MRI上通常与微腺瘤类似,但转移瘤生长迅速。T1WI呈等或低信号,T2WI上信号不一。增强后明显强化,强化不均匀程度通常较微腺瘤明显(
2.垂体脓肿。临床少见,但该疾病可能致命。垂体脓肿可发生于原有的腺瘤或Rathke囊肿,其他危险因素包括免疫抑制状态和放疗。MRI图像显示其中心坏死,外周环形强化。DWI虽然可以显示中心区域的扩散受限,但是由于受颅底伪影影响而应用受限。
3.垂体腺炎。其分为原发性和继发性。原发性多见于怀孕前后的妇女,与自身免疫异常相关,被称为淋巴细胞性垂体腺炎。临床症状包括尿崩症、闭经、视觉症状等。MRI图像显示为蝶鞍内肿块,可伴有垂体柄增粗,增强扫描明显强化,强化相对较均匀(
4.生殖细胞瘤。它和朗格罕组织细胞增生症是在儿童中引起中枢性尿崩症最常见的原因。同样它可以造成垂体功能低下和视觉症状。有时肿块可以不明显,仅仅表现为垂体柄增粗。但是,脑脊液人绒毛膜促性腺激素(HCG)和甲胎蛋白(AFP)升高可以帮助诊断。生殖细胞瘤通常边界清楚,信号较均匀,由于细胞密度较高,T2WI可为低信号,囊变和出血少见。增强扫描明显强化。
5.朗格罕组织细胞增生症。病因不明,初发症状为尿崩症。MRI表现包括垂体后叶T1WI高信号消失,垂体柄增粗。病灶呈长T1、长T2信号,均匀强化。该表现没有特异性。
综上所述,垂体是一个体积很小却很复杂的特殊器官,需要对其病变进行仔细观察和诊断。理解其生物学行为,优化扫描序列和了解相关临床信息对于诊断非常重要。
[1] Portman O, Flemming S, Cox JP, et al. Magnetic resonance imaging of the normal pituitary gland using ultrashort TE (UTE) pulse sequences (REV 1.0)[J]. Neuroradiology, 2008,50(3):213-220.
[2] Bashari WA, Senanayake R, Fernández-Pombo A, et al. Modern imaging of pituitary adenomas[J]. Best Pract Res Clin Endocrinol Metab, 2019,
[3] Hong GK, Payne SC, Jane JA
[4] 郑文强,翟建,陈远军. DCE-MRI定量分析对垂体腺瘤诊断价值的分析[J].中华医学杂志,2015,95(23):1837-1841.
[5] 陈方宏,袁建华,李玉梅,等. MRI动态增强扫描诊断垂体微腺瘤的临床研究[J].立体定向和功能性神经外科杂志,2007,20(3):153-156.
[6] Bonneville JF. Magnetic resonance imaging of pituitary tumors[J]. Front Horm Res, 2016,45:97-120.
[7] 吕发金,张克随,石军,文明.垂体柄的MRI研究[J].中国医学影像技术,1998,14(3):13-15.
选择题:1.下列哪项可以提示垂体微腺瘤的可能性( )。A.垂体高度大于7 mmB.垂体柄左偏C.鞍底下陷D.垂体内异常信号结节2.垂体大腺瘤不能影响的结构是( )。A.颈内动脉B.中脑导水管C.第三脑室D.视交叉22A.直接诊断垂体瘤B.马上进行头颅MRI增强扫描C.进一步询问病史,是否存在与激素异常相关的临床症状D.指导患者使用合适的止痛药后进一步检查12A.能 B.否5.患者女,32岁,近期食欲不振,多饮多尿。垂体增强扫描显示垂体柄增粗,垂体明显不均匀强化,可能的诊断是( )。A.生殖细胞瘤B.朗格罕组织细胞增生症C.垂体腺炎D.垂体瘤