贵阳市社区中老年居民3年糖尿病发病率及危险因素探讨
2018年1月
中华内分泌代谢杂志,第34卷第1期 第24页-第29页
方楚文,张巧,时立新,彭年春,胡颖,张淼
随着全球糖尿病人数的逐年增多,伴随而来的是患者个人及社会卫生保健体系日益庞大的经济支出,而在中国该问题则更加突出[1]。在我国西部地区,由于地域辽阔,地形多样,各地饮食习惯、生活方式及经济发展极不均衡,从而导致各地糖尿病患病率亦十分悬殊[2,3,4,5],2011年本课题组曾对贵州省贵阳市云岩区40岁以上的常住居民进行糖尿病流行病学调查,结果显示贵阳市云岩区40岁以上居民糖尿病的患病率为21.20%[6],高于全国平均水平[7],患病形势较为严峻。为进一步探讨贵阳市城区人群糖代谢自然转归情况及糖尿病发生的危险因素,本研究于3年后对该人群进行随访,旨在为贵州省糖尿病的防治提供理论依据。
本研究人群来自全国多中心大型人群队列研究--中国糖尿病人群肿瘤风险评估研究(REACTION研究)的贵州地区分队列。本研究于2011年5月至10月采用整群抽样的方法抽取贵阳市云岩区社区40岁及以上常住居民(贵阳市居住5年以上者)10 140人,其中基线资料齐全者10 015人。并于2014年7月对基线10 015人群进行随访,最终7 570名受访者完成二次调查,随访应答率为75.59%,进一步删除死亡80人及基线为糖尿病患者1 532人后,对2次资料完整的5 958人(男性1 442名,女性4 516名)进行分析。所有调查对象在受试前均获得充分告知沟通并自愿签署知情同意书,本研究已获得贵州医科大学附属医院伦理委员会批准。
由经统一培训的调查人员进行问卷调查。内容包括:基本资料(年龄、性别、职业、文化程度及家族史)、生活习惯(吸烟、饮酒及锻炼)。吸烟定义为一生中吸烟≥100支;饮酒定义为每周至少摄入30 g酒精并≥1年;运动定义为职业性劳动或日常出行以外,为强身健体而有意识进行的身体锻炼。身体特征[身高、体重、腰围、血压、脉率及体重指数(BMI)]测定:测试时受试者均身着贴身衣裤,用健民牌身高、体重测定仪分别测定身高、体重,身高以厘米为单位,体重千克为单位,均精确到小数点后1位;以无弹性最小刻度为1 mm软尺分别测量腰围、臀围。腰围取第十二肋下缘与髋骨上缘之中点的周径、臀围为经耻骨联合水平测量臀部最大周径。BMI=体重(kg)/身高2(m2)。并按2003年《中国成人超重和肥胖症预防与控制指南》中BMI标准分为:正常(<24 kg/m2)、超重(24~27.9 kg/m2)、肥胖(>28 kg/m2);男性腰围≥85 cm,女性腰围≥80 cm为异常。调查对象静止休息5 min后。用欧姆龙血压计(每天校准)连续测量3次后取平均血压。
留取隔夜空腹静脉血(空腹至少10 h),在抽血后3 min内,根据调查对象有无糖尿病分别口服80 g方便面面饼或82.5 g药用葡萄糖(含1分子水葡萄糖),从第1口进食开始计时,120 min时抽取静脉血测定口服糖耐量试验(OGTT)2 h血糖(2hPG)。血糖于抽血后4 h内用己糖激酶法进行测定,其他血标本则均于抽取后4 h内离心血清,并分批以干冰低温运至上海市瑞金医院统一生化检测,采用自动生化仪(Modular E170, Roche)检测高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、三酰甘油(TG)和总胆固醇(TC)水平。
参照1999年世界卫生组织(WHO)糖尿病诊断标准。(1)正常糖调节(normal glucose regulation, NGR):空腹血糖(FPG)<6.1 mmoL/L且2hPG<7.8 mmol/L;(2)空腹血糖受损(IFG):6.1 mmol/L≤FPG<7.0 mmol/L且2hPG<7.8 mmol/L;(3)糖耐量受损(IGT):FPG<7.0 mmol/L且7.8 mmol/L≤2hPG<11.1 mmol/L;(4)糖调节受损(impaired glucose regulation, IGR)包括IFG和IGT;(5)糖尿病:既往有糖尿病病史及此次检查FPG≥7.0 mmol/L和(或)2hPG≥11.1 mmol/L。
统计分析均采用SPSS 17.0软件进行。评估调查人群中不同性别年龄人群的糖尿病发病率,并用2010年中国人口调查资料对发病率进行年龄性别标准化处理。对调查对象3年糖代谢转归、基本资料、生活方式及危险因素按血糖分类及性别特征进行统计描述。采用多因素logistic回归模型分析新发糖尿病的相关危险因素。计量资料用
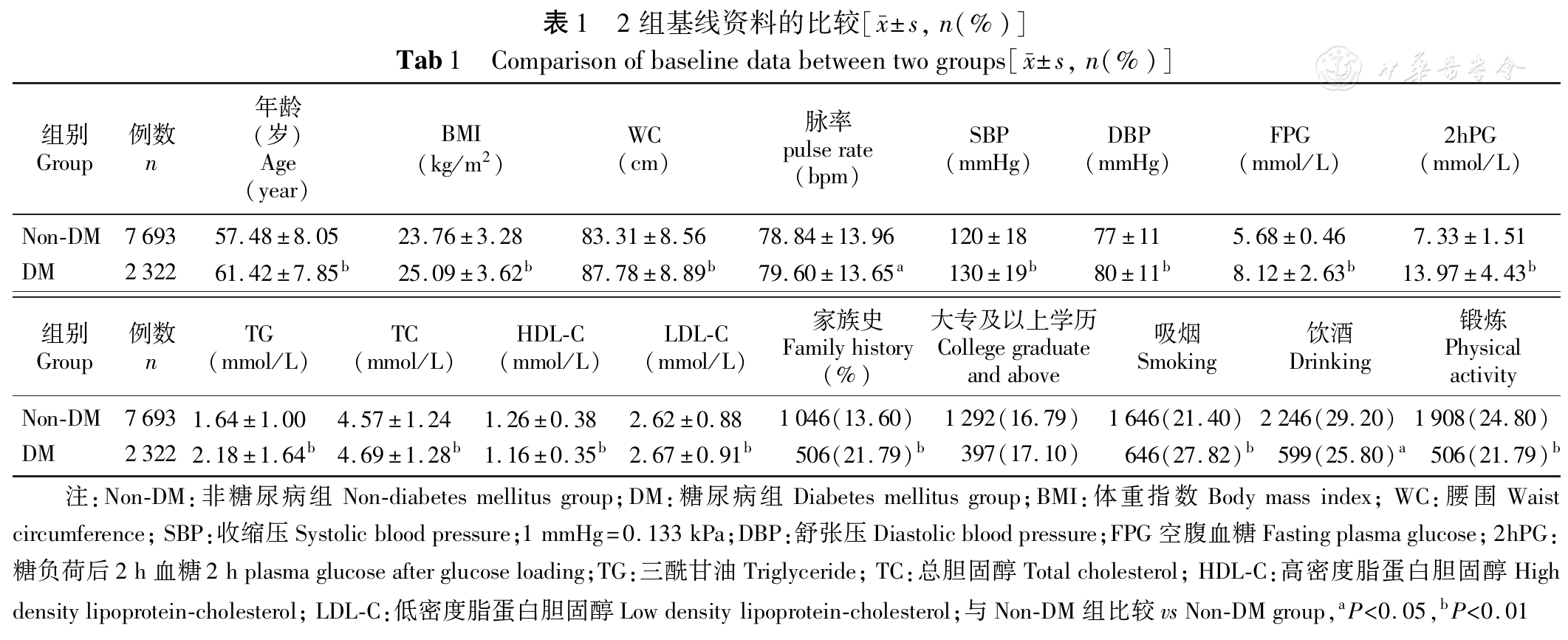
基线分析纳入居民10 015人,根据1999年WHO诊断标准,患糖尿病共2 322人,患病率为23.2%,以全国2010年人口数据年龄标化后,糖尿病患病率为21.2%,根据是否患病,将人群分为非糖尿病组和糖尿病组,对各指标的组间情况进行比较(
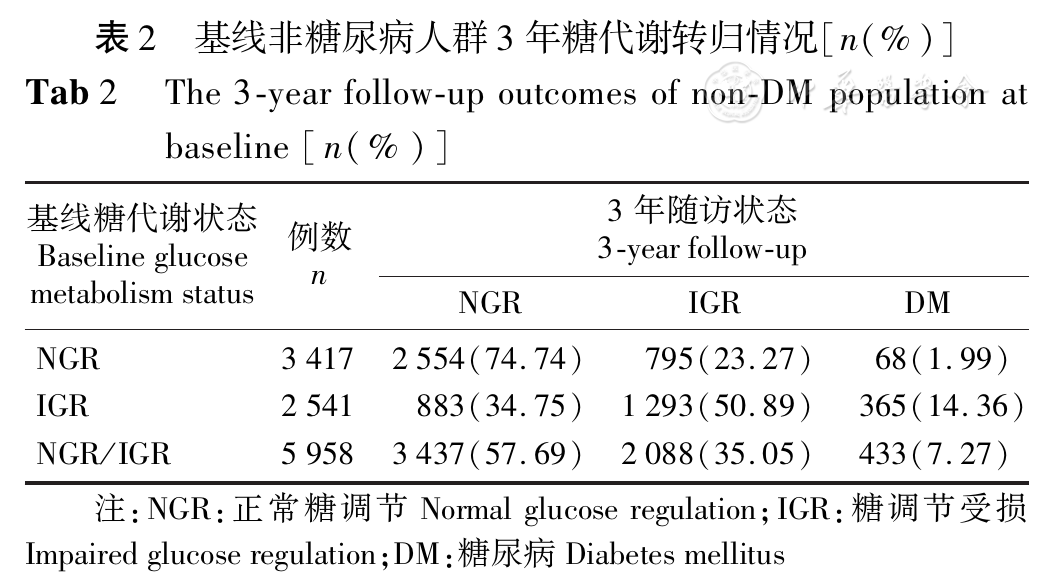
本研究共纳入5 958名基线糖代谢正常的研究对象进行分析,3年糖尿病累积发病人数为433例,累积发病率为7.27%,按照全国2010年人口数据年龄性别标化后,标化发病率为6.13%(男性8.18%,标化率为6.59%;女性6.98%,标化率为5.65%),平均每年糖尿病发病率为2.04%。基线NGR组3 417名(男性719名,女性2 698名)研究对象在3年随访后,795名转为IGR(3年累积发病率为23.27%,标化率22.59%),68名转为糖尿病(3年累积发病率为1.99%);基线IGR组2 541名(男性723名,女性1 818名)研究对象中,833名(转归率34.75%)转为NGR,365名进展为糖尿病(3年累积发病率14.36%)。NGR组和IGR组间不同糖代谢转归率的差异具有统计学意义(P<0.01,
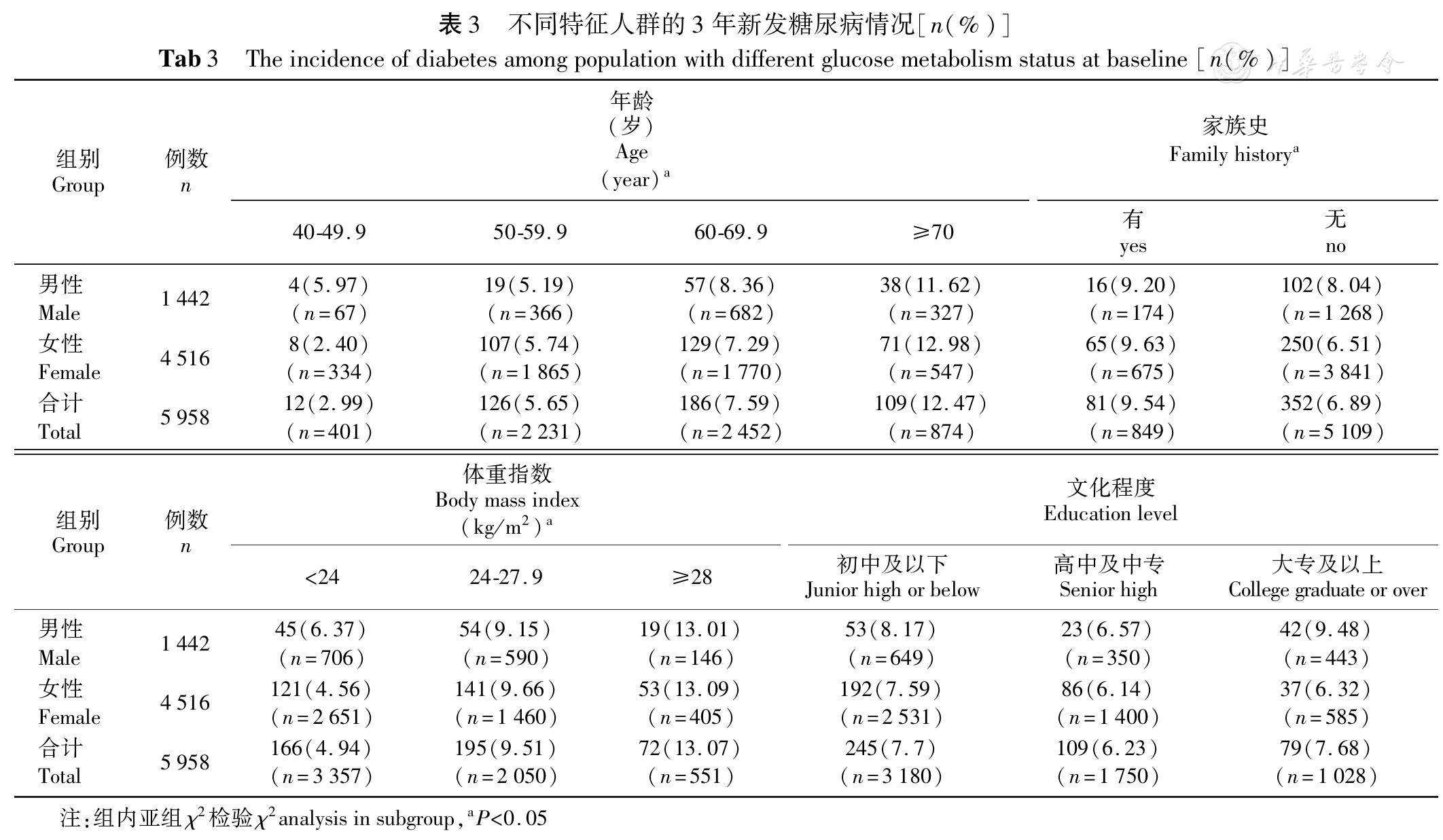
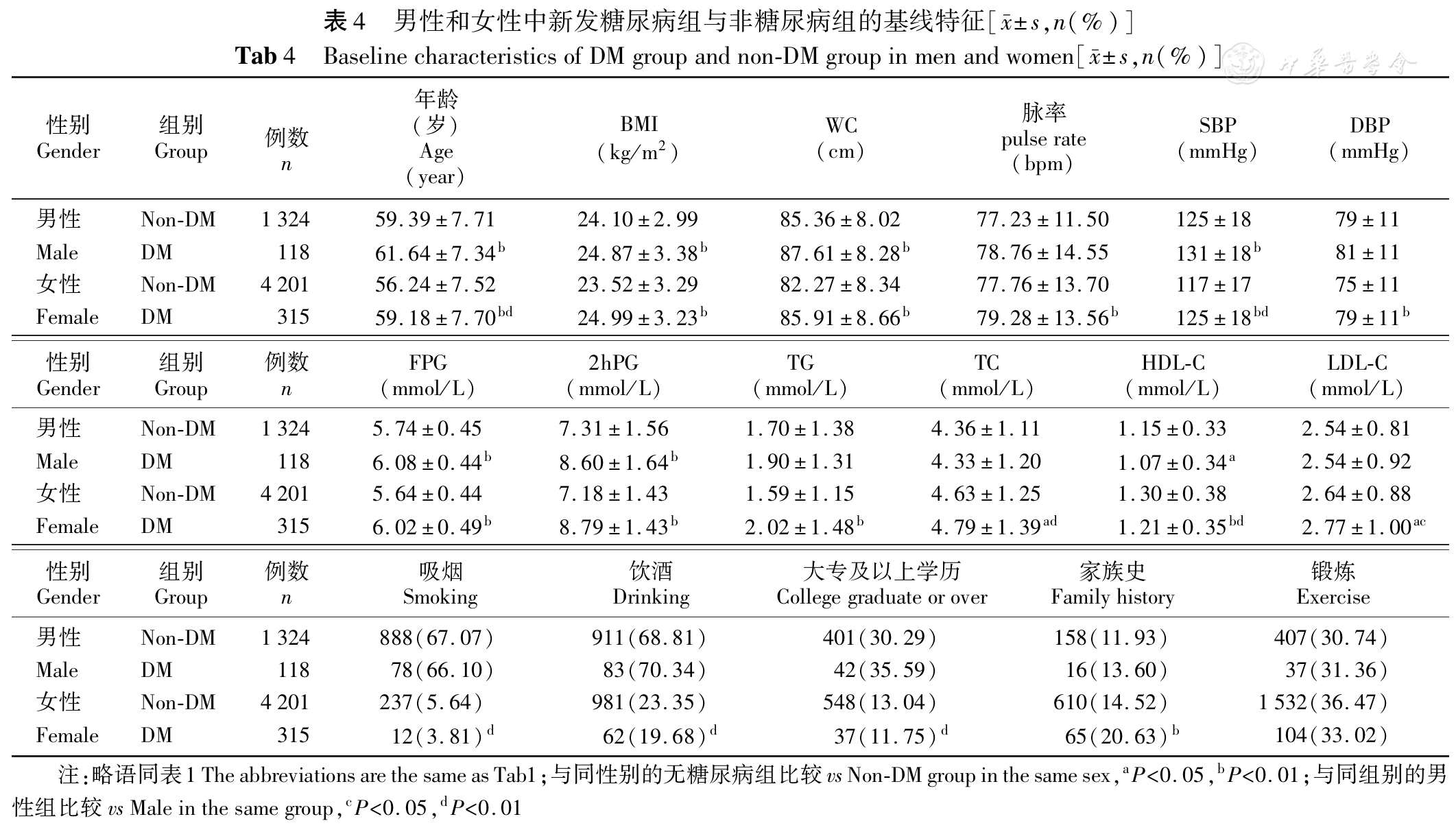
将整体人群按性别分为新发糖尿病组和非糖尿病(Non-DM)组,以基线中各暴露因素为自变量,以随访人群是否新发糖尿病为因变量进行统计学分析,结果显示无论男女,糖尿病组的平均年龄、FPG、2hPG、BMI、腰围、收缩压均高于Non-DM组(P<0.05),而在女性患者中,糖尿病组的家族史、平均舒张压、脉率、TG及TC亦高于非糖尿病组(P<0.05)。在新发糖尿病人群中,女性组的HDL-C、LDL-C及TC略高于男性组(P>0.05,
将随访时是否发生糖尿病作为因变量,在多因素分析中纳入基线调查采集的年龄、BMI、腰围、脉率、糖尿病家族史、收缩压、舒张压、FPG、2hPG,结果显示基线非糖尿病人群转归为糖尿病的主要影响因素为年龄(OR=1.589,95%CI 1.395~1.809,P<0.01)、BMI(OR=2.012,95%CI 1.632~2.479,P<0.01)、脉率(OR=1.019,95%CI 1.012~1.025,P<0.01)、家族史(OR=1.700,95%CI 1.299~2.225,P<0.05)、FPG(OR=3.132,95%CI 2.478~3.958,P<0.01)、2hPG(OR=1.698,95%CI 1.574~1.832,P<0.01)、TC(OR=1.350,95%CI 1.060~1.719,P<0.05)、TG(OR=2.196,95%CI 1.758~2.743,P<0.01)、HDL-C(OR=0.540,95%CI 0.375~0.776,P<0.01)、LDL-C(OR=1.614,95%CI 1.094~2.382,P<0.05),其中年龄、超重与肥胖、脉率、糖尿病家族史、高FPG及2hPG、高TG血症、高TC血症及高LDL-C血症为糖尿病发生的危险因素,HDL-C维持在正常水平以上为糖尿病发生的保护因素。
在2011年的基线调查中,贵阳市社区40岁以上人群糖尿病的患病率为23.20%,高于全国平均水平,随访结果表明,贵阳市中老年非糖尿病人群糖尿病3年累积发病率为6.13%,低于阮晓楠等[8]报道的上海浦东高桥社区糖尿病3年累积发病率6.39%(2009~2012年),青岛糖尿病3年累积发病率11.2%(2006~2009年)[9],北京市石景山区报道的糖尿病4年累积发病率为8%(2004~2008年)[10]。根据上述人群随访调查数据,贵阳市糖尿病发病率相对上述城市偏低,考虑可能与不同地区经济水平、人群构成、环境差异及饮食生活习惯不同有关,同时可能为各相关研究的人口性别及年龄构成、研究方法不同所造成。
本研究显示,贵阳市中老年人群糖尿病3年累积发病率随着年龄增长呈升高趋势,提示糖尿病发病风险随着年龄的增长而增加,而在新发糖尿病人群中,基线IGR人群糖尿病3年累积发病率为14.36%,显著高于基线为NGR人群3年累积发病率1.99%,前者是后者的7倍,提示未来应加强中老年人群糖尿病筛查及相关健康知识宣教。在新发糖尿病人群中,IGR各亚组(IFG、IGT及IFG+IGT)的3年累积糖尿病转化率分别为8.00%、11.49%及25.04%,提示IGR发生糖尿病的风险最高,与既往研究结果一致[11]。
既往研究结果表明,糖尿病是遗传和环境因素相互作用的结果[12,13],在对2011年基线为非糖尿病人群的转归进行特征分析,可以发现转归为糖尿病组的人群较非糖尿病组人群有更高的BMI、腰围、脉率、血压、血糖、TG、TC水平,而HDL-C则相对偏低。多因素logistic回归分析提示,年龄、糖尿病家族史、超重与肥胖、基线FPG及2hPG、TG、TC及LDL-C是糖尿病的危险因素,HDL-C则是糖尿病的保护因素,与既往研究结果一致[14,15,16],因此,预防肥胖及血脂异常等疾病对于遏制糖尿病的发生发展至关重要。在本项研究中,脉率增快亦显示与糖尿病发病风险呈正相关,原因考虑在大多数正常人中,脉率通常与心率保持一致,较快的心率则常可反映其交感神经系统较为活跃,目前研究表明,交感神经活跃可引起胰岛素抵抗[17,18],而随着胰岛素抵抗的持续,交感神经处于长期的慢性激活状态,敏感性下降,对刺激物如胰岛素或葡萄糖的反应迟钝,使机体对高血糖的代偿能力降低[19]。另一方面交感神经活性增加同时还作用于胰腺、肝脏和骨骼肌,使血糖增高[20,21,22]。
目前有相关文献表明,教育水平、规律运动与糖尿病患病率相关[23,24],本研究结果表明,坚持锻炼人群在不同教育水平(初中及以下,高中及中专,大专及以上人群中分别为25.9%、28.5%、34.4%)具有统计学差异(P<0.01),教育水平较高人群(大专及以上)具有较低的BMI、腰围、血压及TC水平(均P<0.01)。但本项研究未发现学历高低与糖尿病发病率的确切关系,考虑原因为贵州为传统经济教育落后地区,低学历者从事体力劳动居多,且饮食上相对节约,糖尿病发病率降低。而高学历者则更注重加强锻炼及饮食结构的合理,使糖尿病发病率降低,导致两者差异不明显。
本研究的优点在于样本量大,检测指标较完善,具有较好的代表性,在一定程度上能够反映贵阳市社区中老年人群糖耐量转归情况和糖尿病3年累积发病率,为贵阳市糖尿病的防治提供了一定的理论依据。但同时也存在如下局限性:(1)性别匹配欠理想,24.41%基线人群失访可能导致失访偏倚。(2)本研究未涉及对饮食摄入(量)、居民经济收入及工作相关的体力活动等进行评估,故不能确定这些因素与糖尿病发病率之间的关系。
综上所述,贵阳市40岁及以上人群糖尿病3年累积发病率为6.13%,其中年龄、糖尿病家族史、超重与肥胖、空腹及餐后血糖升高、TG、TC及LDL-C是糖尿病发生的危险因素,HDL-C则是糖尿病的保护因素,因此,应加强对贵阳市中老年人群糖尿病的健康宣教,提倡合理的膳食及适量的运动,以减少及预防糖尿病的发生。
[1] 杨文英. 低比例预混胰岛素类似物在中国2型糖尿病患者中的应用[J]. 中华糖尿病杂志,2016,8(2):126-128.
[2] Zuo H, Shi Z, Hussain A. Prevalence trends and risk factors for the diabetes epidemic in China:a systematic review and mete-analysis[J], Diabetes Res Clin Pract, 2014,104(1):63-72.
[3] 程改平,戴婷婷,柳园,等. 成都市城乡居民糖尿病患病率及影响因素研究[J]. 中华流行病学杂志,2014,35(4):386-389.
[4] 王午喜,屈宗杰,朱爱冬. 重庆市社区10932名普通居民糖尿病流行病学调查分析[J]. 重庆医学,2013,42(26):
[5]
[6] 张巧,时立新,彭年春,等. 贵阳城区糖尿病、糖尿病前期流行病学调查及危险因素分析[J]. 中华内分泌代谢杂志,2013,29(2):144-147.
[7] Xu Y, WangL, He J, et al. Prevalence and control of diabetes in Chinese a dules [J]. JAMA, 2013,310(9):948-959.
[8] 阮晓楠,周先锋,于思雨,等. 上海市某社区3年糖尿病累积发病及其影响因素分析[J]. 中华内分泌代谢杂志,2015,31(10):856-859.
[9]
[10] 李妍妍,陆菊明,卢艳慧,等. 正常糖耐量、糖调节受损人群4年转归情况及其影响因素[J]. 解放军医学杂志,2010,35(1):74-78.
[11] Unwin N, Shaw J, Zimmet P, 等. 糖耐量低减和空腹血糖受损:定义及干预的现状[J]. 中华内分泌代谢杂志,2003,19(1):
[12] Thorsby P, Undlien DE, Berg JP, et al. Diabetes mellitus-a complex interaction between heredity and environment[J]. Tidsskr Nor Laegeforen, 1998,118(16):2519-2524.
[13] 戴旭锋,周志俊,卢伟. 2型糖尿病:遗传因素和环境因素及两者的交互作用[J]. 上海预防医学杂志,2001,13(12):592-594.
[14] Wang Y, Mi J, Shan XY, et al. Is China facing an obesity epidemic and the consequences? The trends in obesity and chronic disease in China[J]. Int J Obes(Lond), 2007,31(1):177-188.
[15] Yan LL, Liu K, Daviglus ML, et al. Education, 15-year risk factor progression, and coronary artery calcium in young adulthood and early middle age: the Coronary Artery Risk Development in Young Adults study[J]. JAMA, 2006,295(15):1793-1800.
[16] Chan JC, Malik V, Jia W, et al. Diabetes in Asia: epidemiology, risk factors, and pathophysiology[J]. JAMA, 2009,301(20):2129-2140.
[17] Jamerson KA, Julius S, Gudbrandsson T, et al. Reflex sympathetic activation induces acute insulin resistance in the human forearm[J]. Hypertension, 1993,21(5):618-623.
[18] Palatini P, Mos L, Santonastaso M, et al. Resting heart rate as a predictor of body weight gain in the early stage of hypertension[J]. Obesity(Silver Spring), 2011,19(3):618-623.
[19] 宋璐璐,萧建中. 交感神经激活与2型糖尿病及心血管损害[J]. 国际内分泌代谢杂志,2010,30(2):
[20] Reaven GM, Lithell H, Landsberg L. Hypertension and associated metabolic abnormalities--the role of insulin resistance and the sympathoadrenal system[J]. N Engl J Med, 1996,334(6):374-381.
[21] Shimazu T. Innervation of the liver and glucoregulation: roles of the hypothalamus and autonomic nerves[J]. Nutrition, 1996,12(1):65-66.
[22] Nonogaki K. New insights into sympathetic regulation of glucose and fat metabolism[J]. Diabetologia, 2000,43(5):533-549.
[23] Villegas R, Yang G, Gao YT, et al. Dietary patterns are associated with lower incidence of type 2 diabetes in middle-aged women: the Shanghai Women′s Health Study[J]. Int J Epidemiol, 2010,39(3):889-899.
[24] 王雯,胥勋梅. 不同文化程度糖耐量正常人群血糖及胰岛功能的研究[J]. 华西医学,2015,30(11):2005-2008.
