vW因子联合D-二聚体预测非瓣膜性心房颤动患者抗凝治疗后发生血栓风险的研究
2020年10月
中华内分泌代谢杂志,第43卷第10期 第1014页-第1020页
张伯玮,张珠博,任静,李杨,门剑龙
非瓣膜性心房颤动(nonvalvular atrial fibrillation,NVAF)患者存在持续性血管内皮损伤和血流动力学异常,易诱发缺血性卒中和静脉血栓栓塞症(venous thromboembolism,VTE)。血管性血友病因子(von willebrand factor antigen,vWF)主要由血管内皮细胞合成,当内皮损伤或受到刺激时大量释放入血,是反映血管内皮损伤的标志物[1]。既往研究显示,NVAF患者血中的高浓度vWF可能提示预后不良[2]。在前期工作中我们发现,血浆vWF抗原含量(vWF antigen,vWF:Ag)显著增高与NVAF患者缺血性卒中风险相关[3],而且在冠状动脉介入治疗术后新发NVAF[4]、冠状动脉旁路移植术[5]时能敏感反映凝血紊乱状态、预警缺血性事件风险[6]。随着抗凝预防理念的普及,对于门诊患者通过口服抗凝药物预防NVAF相关血栓已成临床共识,但由于患者普遍服药依从性差、华法林个体差异大、新型口服抗凝药受肝肾功能影响以及医生为避免出血风险而倾向于更小剂量等原因,使抗凝效果不足进而导致栓塞事件频发,因此如何评估治疗效果、识别这些患者潜在的血栓倾向是临床上亟待解决的难点问题。基于此,本研究对256例接受口服抗凝药物治疗的NVAF门诊患者进行随访观察,评估血浆vWF:Ag结合D-二聚体在抗凝治疗期间监测血栓风险的临床价值,为构建完善的临床治疗评估体系提供数据支持。
患者组共纳入2017年3月至2019年3月于天津医科大学总医院就诊的NVAF患者256例,男152例,女104例,年龄(57.9±20.4)岁,包括阵发性NVAF103例、持续性NVAF153例。入组患者排除心脏手术史,恶性肿瘤和血液系统疾病,神经系统疾病、严重肝脏和消化系统疾病、肾功能不全、急性感染、甲状腺疾病和口服糖皮质激素等药物。全部患者的脑卒中风险评估量表(CHA2DS2-VASc)评分≥2分,入组前患者均已接受了17 d~2个月的抗凝治疗,有154例患者使用华法林[凝血酶原时间国际标准化比值(international normalized ratio,INR)目标值为2.0~3.0],其中117例患者的INR治疗范围内时间(time in therapeutic range, TTR)≥60%,使用非维生素K 拮抗剂口服抗凝药(利伐沙班或达比加群酯)102例。对入组患者采血检测后3个月内的数据进行随访,起止时间为2017年3月1日至2019年6月30日,以缺血性卒中和VTE为终点事件,随访期内有29例患者发生血栓事件,其中NVAF相关缺血性卒中为17例(2例患者死亡),VTE为12例,无大出血事件。在29例发生血栓事件的患者中,有23例为口服华法林,其中20例患者的TTR<60%。根据随访期内发生终点事件情况,将患者组进一步分为无事件组227例,血栓事件组29例。选择健康体检者50名作为对照组,男30例,女20例,年龄(45.0±5.3)岁。本研究通过天津医科大学总医院伦理委员会审批(ZYY-JY-2017-01)。所有受试者均签署知情同意书。
1.仪器与试剂:采用IL ACL TOP 700型血液凝固仪及其配套试剂HemosILVon Willebrand Factor Antigen测定血浆vWF:Ag;采用法国梅里埃VIDAS荧光免疫分析仪及其配套试剂VIDAS?D-Dimer Exclusion ⅡTM测定血浆D-二聚体水平。
2.标本采集与处理:患者入组时采集静脉血标本,以0.105 mol/L(3.2%)枸橼酸钠进行抗凝(1∶9),送检后放置于室温(18~25 ℃)下待检,于采集后4 h内测定。将标本以2 664×g离心15 min,取上层乏血小板血浆进行测定。
3.统计学分析:使用SPSS 17.0统计软件对数据进行分析。观察数据以M(Q1,Q3)表示,两组间数据比对采用Mann-Whitney U检验,多组间数据比对采用Kruskal-Wallis H检验,利用χ2检验对分类资料进行单因素相关性分析,用Logistic回归进行多元相关性分析,P<0.05为差异有统计学意义;采用受试者工作特征(receiver operating characteristic,ROC)曲线评价诊断性能;用Kaplan-Meier曲线进行生存分析;用Cox比例风险回归模型获得风险比(hazard ratio, HR)。
不同临床情况患者组以及对照组间的血浆vWF:Ag和D-二聚体水平差异有统计学意义(χ2值分别为132.759和93.232,P均<0.001)。NVAF患者总体血浆vWF:Ag和D-二聚体水平均高于与健康对照组(U值分别为340和1 417,P均<0.001)。无事件组患者的血浆vWF:Ag和D-二聚体水平高于健康对照组,差异有统计学意义(U值分别为340和1 416,P均<0.001);血栓事件组患者的血浆vWF:Ag和D-二聚体水平均高于无事件组,差异有统计学意义(U值分别为1 293和1 580,P<0.001),见
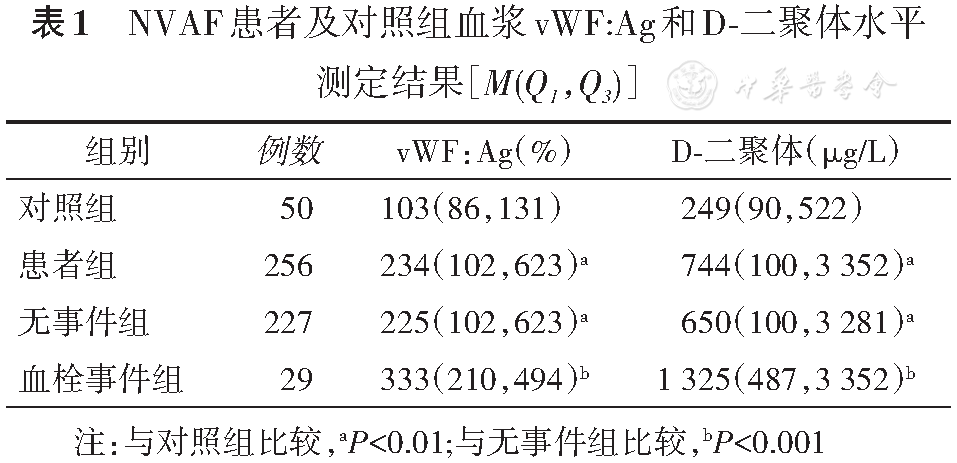
血浆vWF:Ag预测NVAF患者3个月内血栓事件的临界值为229%时,敏感度为89.7%,特异度为61.0%,曲线下面积为0.839(95%CI:0.784~0.894);D-二聚体的临界值为588 μg/L时,敏感度为96.6%,特异度为55.2%,曲线下面积为0.803(95%CI:0.745~0.861);vWF:Ag联合D-二聚体,曲线下面积为0.868(95%CI:0.826~0.909),见
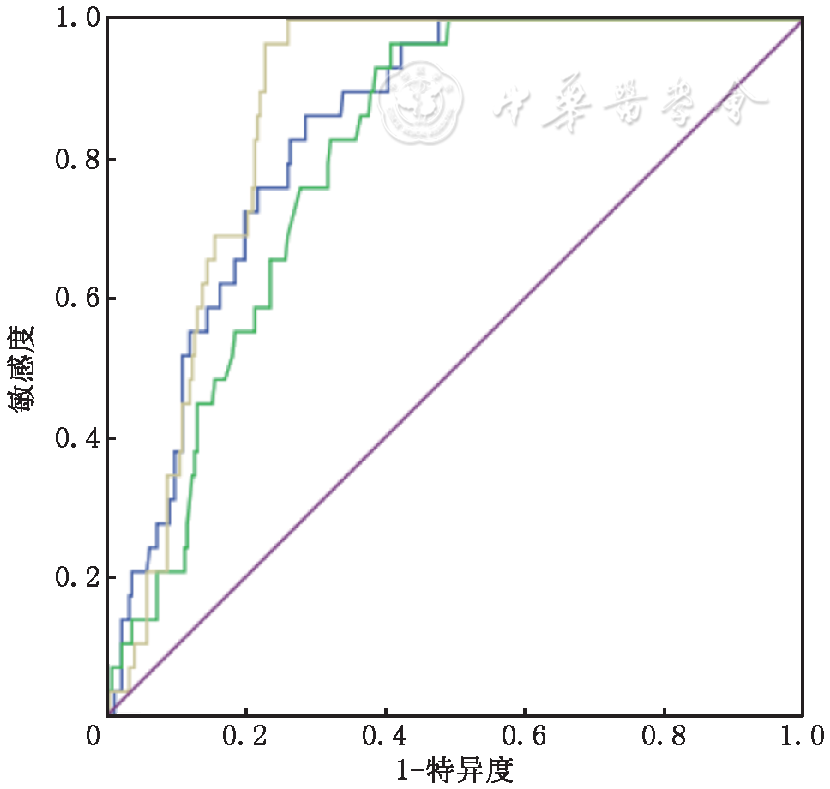
注:黄色线为vWF:Ag联合D?二聚体,蓝色线为vWF:Ag,绿色线为D?二聚体
单因素分析结果显示,NVAF患者血浆vWF:Ag水平与缺血事件(病史)、抗凝药物类型和服药依从性无显著相关性(P>0.05),与性别、年龄、慢性心力衰竭、高血压、2型糖尿病和血管疾病有显著相关性(P<0.01)。血浆D-二聚体水平与性别、高血压、2型糖尿病、缺血事件(病史)和抗凝药物类型无显著相关性(P>0.05),与年龄、慢性心力衰竭、血管疾病和服药依从性有显著相关性(P<0.01),见
用Logistic回归对单因素分析中有显著性意义的指标做多元分析,结果显示,NVAF患者血浆vWF:Ag水平与性别无显著相关性(P>0.05),与年龄、慢性心力衰竭、高血压、2型糖尿病和血管疾病有显著相关性(P<0.05)。血浆D-二聚体水平与年龄和血管疾病无显著相关性(P>0.05),与慢性心力衰竭、服药依从性有显著相关性(P<0.05),见
与血浆vWF:Ag水平低于临界值(<229%)的患者比较,高于临界值(≥229%)的患者在3个月内的血栓事件累积概率显著增高(Log-rank χ?=11.394,P<0.001);与血浆D-二聚体水平低于临界值(<588 μg/L)的患者比较,高于临界值(≥588 μg/L)的患者在3个月内的血栓事件累积概率显著增高(Log-rank χ?=17.895,P<0.001),vWF:Ag联合D-二聚体评估时,高于临界值的患者在3个月内的血栓事件累积概率显著增高(Log-rank χ?=32.825,P<0.001),见
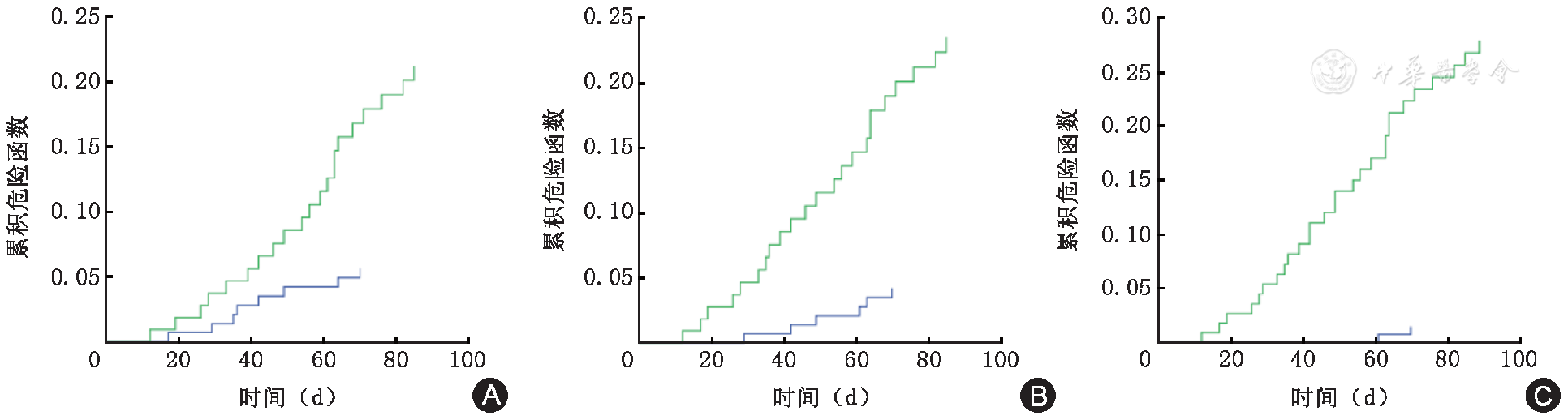
注:A为血浆vWF:Ag水平高于临界值(≥229%)的患者(绿线)与低于临界值(<229%)的患者(蓝线)比较,B为血浆D?二聚体水平高于临界值(≥588 μg/L)的患者(绿线)与低于临界值(<588 μg/L)的患者(蓝线)比较,C为vWF:Ag联合D?二聚体水平高于临界值(绿线)与低于临界值的患者(蓝线)比较
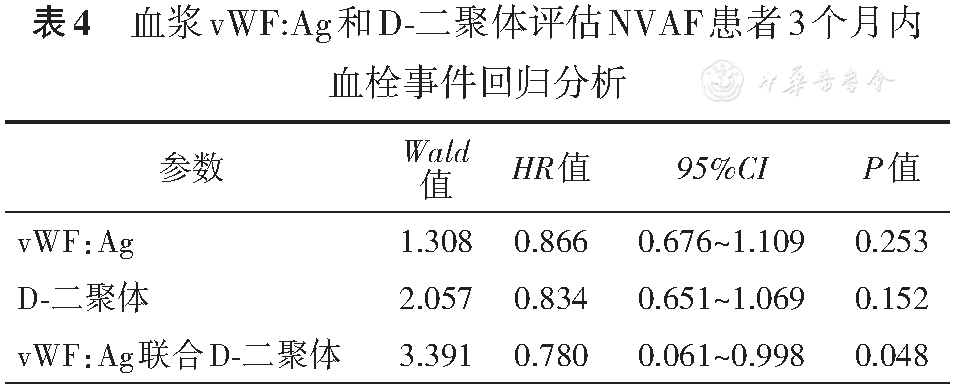
通过对NVAF患者检测后3个月内临床资料的随访,用Cox回归模型评价vWF:Ag和D-二聚体预测患者血栓事件的性能,结果显示,vWF和D-二聚体水平未高于临界值患者与高于临界值患者在3个月内的血栓事件相对风险比分别为0.866和0.834,提示vWF:Ag和D-二聚体都不能独立预测抗凝治疗期间的血栓事件,而两项指标联合评估,则可有效识别血栓事件(HR=0.780),见
血中vWF:Ag增高是各种病生理因素作用于血管内皮系统的结果,当血管内皮损伤时,超大型vWF多聚体释放入血并参与一、二级止血过程(包括介导血小板黏附和作为因子Ⅷ的载体蛋白)[6, 7, 8]。D-二聚体是经典的凝血活化的标志物,其血浆浓度同样受到多种因素影响,与血管内纤维蛋白负荷密切相关。
在真实世界研究中,血浆中高水平的vWF与NVAF患者不良事件风险相关[9, 10],甚至部分复律患者的vWF:Ag仍持续处于高水平[7, 8]。本研究显示,即使处于抗凝治疗期间,NVAF患者的vWF:Ag和D-二聚体水平仍高于对照组(P<0.001),其中在随访期内发生血栓患者高于未发生血栓患者(P<0.001),表明尽管患者已经接受抗凝治疗,但NVAF所致的血管损伤和止凝血紊乱仍然存在。生存分析显示,血浆vWF:Ag和D-二聚体水平无论是单独增高或是联合增高,NVAF患者在3个月内发生血栓事件的累积风险概率均上升,提示NVAF患者的持续性的凝血紊乱与血栓形成密切相关。
既往研究显示,NVAF患者的血栓风险主要与年龄、心脏功能、是否有高血压及糖尿病有关,与NVAF类型关系不显著,因此无论何种类型NVAF,所采用的血栓预防策略基本一致[2, 11]。在本研究的相关分析中,NVAF患者血浆vWF:Ag水平与年龄、慢性心力衰竭、高血压、2型糖尿病和血管疾病有显著相关性,说明血管损伤相关病理因素是构成NVAF患者血浆vWF:Ag水平增高的主要原因,而缺血事件(病史)、口服抗凝药物的类型和服药依从性等因素对血管内皮影响相对轻微,因此相关性弱;血浆D-二聚体仅与慢性心力衰竭、服药依从性有显著相关性,表明直接作用于凝血系统的临床因素是影响D-二聚体水平的主要原因。
ROC分析显示,血浆vWF:Ag和D-二聚体预测NVAF患者3个月内血栓事件时均有良好的敏感度(89.7%和96.6%),但特异度均较低(61.0%和55.2%),以vWF:Ag联合D-二聚体,可进一步改善预测效果(AUC为0.868)。本研究用Cox比例回归模型评价vWF:Ag和D-二聚体预测患者3个月内血栓事件的性能,结果显示vWF:Ag和D-二聚体的HR值分别为0.866和0.834,表明由于特异性相对较低,两项指标的水平增高不能作为预测血栓事件的独立评估指标,但联合使用两项指标,则预测性能有一定程度提高(HR为0.780)。需注意的是,我们在前期工作中采用血浆vWF:Ag评估NVAF总体人群(CHA2DS2-VASc评分0~>1分)时,显著增高的vWF:Ag与NVAF患者的病情发展密切相关,是评价血栓风险的独立预后指标[3, 4],出现这种差异的原因可能是本研究仅纳入了CHA2DS2-VASc评分≥2分的患者,由于此类患者的血浆vWF:Ag水平普遍偏高,从而使其预测血栓风险的诊断特异性降低,导致vWF:Ag虽然有助于识别NVAF总体人群的血栓风险,但在评分≥2分的血栓高危人群中的独立预测能力有所降低,表明在观察高危患者血栓标志物水平变化时,宜联合评估并结合临床情况进行分析。
此外,在随访期内发生血栓事件的病例多数是口服华法林的患者(23例/29例),其中大部分患者(20例)的TTR<60%,既说明华法林给药管理的重要性,同时也提示vWF:Ag和D-二聚体对于此类患者具有风险预警的价值。
综上所述,一些NVAF患者在发生血栓栓塞前可表现出早期缺血症状,但许多患者症状并不典型甚至耐受,从而错失临床干预的最佳时机,因此及时识别患者血栓风险对于避免严重临床后果尤为关键。vWF:Ag和D-二聚体具有敏感反映潜在凝血紊乱状态的能力,两项标志物联合应用并结合临床情况和用药背景,可作为及时发现隐匿风险、早期预警的有效方式。
1
2
3
4
5
6
7
8
9
10
11
