喹诺酮类药物联合纤维支气管镜治疗儿童难治性肺炎支原体肺炎的体会
2020年11月
中华神经科杂志,第27卷第11期 第871页-第873页
郑雅芳,袁林,苏德泉,卓志强
肺炎支原体是目前儿童社区获得性肺炎最常见的病原体之一,肺炎支原体肺炎是学龄前期及学龄期儿童常见的社区获得性肺炎,占社区获得性肺炎的10%~40%。肺炎支原体肺炎每2~6年可引起1次全球暴发流行,人群普遍易感[1]。儿童肺炎支原体肺炎治疗的一线药物仍是大环内酯类,近年来肺炎支原体对大环内酯类药物的耐药率逐年增高。难治性肺炎支原体肺炎(refractory mycoplasma pneumoniae pneumonia,RMPP)的治疗是临床中亟待解决的问题。国内外均有报道喹诺酮类药物联合纤维支气管镜在治疗RMPP取得一定疗效,现将我院7例应用喹诺酮类药物联合纤维支气管镜治疗RMPP的疗效报道如下。
2019年1月至8月厦门市儿童医院感染科收治的7例RMPP应用左氧氟沙星治疗的患儿,其中男2例,女5例。RMPP诊断标准[2]:(1)符合肺炎支原体肺炎诊断:有咳嗽、发热、呼吸困难等临床症状,影像学提示肺炎,结合急性期肺炎支原体IgM抗体滴度≥1∶160或恢复期滴度进行性升高≥4倍;(2)经大环内酯类抗菌药物正规治疗7 d及以上,临床症状加重、仍持续发热、肺部影像学所见加重者。
支气管肺泡灌洗指征:根据2019年儿童社区获得性肺炎诊疗规范[3]:炎性分泌物或坏死物致气道阻塞或肺不张时需及时清除,如RMPP等引起气道大量分泌物,甚至形成塑型物阻塞、黏膜坏死等可考虑使用纤维支气管镜检查和治疗。所有病例均使用左氧氟沙星治疗的同时行支气管镜检查治疗。根据2018版中国儿科可弯曲支气管镜术指南[4],入室前15 min予1%利多卡因喷雾吸入给药,达到黏膜麻醉目的。入室后予咪达唑仑局部麻醉后,采用"边麻边进"经口或鼻插入支气管镜。支气管镜到达病变侧肺叶,在病变处灌洗,灌洗所用液体为37 ℃生理盐水,根据患儿体重将生理盐水1 mL/(kg·次)注入患病肺段,随后用吸引器以100 mmHg(1 mmHg=0.133 kPa)的负压立即将液体回抽,共灌洗3次。
应用指征:符合RMPP诊断,同时联合甲泼尼龙1~2 mg/(kg·次)每12小时1次治疗7 d仍发热、肺部影像学加重。剂量:左氧氟沙星5 mg/kg每12小时1次(最大剂量250 mg/12 h,可乐必妥,第一三共制药)静脉用药5~7 d。用药前需与患儿家长充分沟通,详细告知治疗的利弊,并签署用药说明知情同意书。
在药物使用过程中监测患儿的神经、皮肤、关节和胃肠道反应等,用药后7~10 d复查血常规、肝肾功能,同时随访有无关节痛、步态异常。
痊愈:临床症状、肺部体征、实验室检查和影像学检查4项指标均恢复正常;显效:病情明显好转,但上述4项指标中有1项未完全恢复正常;进步:用药后病情有所好转,但不明显;无效:用药72 h后病情无明显好转或加重。
7例患儿均为急性起病,均有发热,体温在39~40.5 ℃,2例热程<10 d,4例大于10 d小于15 d,1例>20 d;7例均有刺激性咳嗽、夜间为主;3例可见三凹征、鼻翼煽动;4例可闻及湿啰音;2例有呼吸音减低;1例可闻及干湿啰音。
3例患儿肺炎支原体滴度>1∶320,2例入院时1∶320,2例入院时1∶160,出院前复查>1∶320;5例患儿白细胞计数正常,1例<4×109/L,1例>10×109/L;3例CRP正常,4例升高;3例红细胞沉降率正常,4例升高;6例肝功能正常,1例升高;6例LDH正常,1例升高;1例D-二聚体正常,6例升高;3例纤维蛋白原降解产物正常,2例升高,2例未查。7例患儿吸痰行7项呼吸道病毒谱及痰培养均阴性,肺泡灌洗液查7项呼吸道病毒抗原及痰培养均阴性。
7例患儿均有X线胸片异常及肺部CT肺不张改变,4例表现为双侧肺叶斑片状、多发条状、团片状高密度影、部分较密实,内见支气管充气征,2例表现为多发斑点状高密度影,右下叶部分病灶较实,1例双肺可见散在斑片状影,以左上叶条片状、大片状高密度影多见,可见支气管充气征;3例伴胸腔积液,1例有胸膜反应,影像学及纤维支气管镜镜下表现见
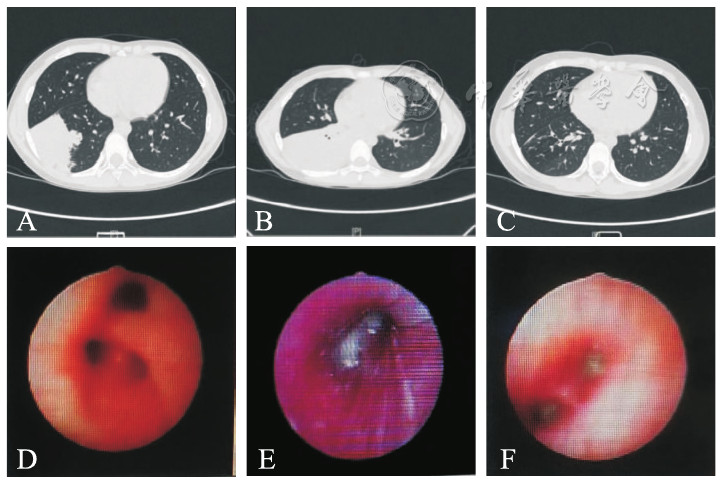
肺CT:A.治疗前;B.阿奇霉素治疗7 d后;C.左氧氟沙星治疗1个月后复查;纤维支气管镜:D.黏膜充血水肿;E.气道表面黏痰附着;F.黏液栓(塑型)阻塞气道。
患儿入院后确诊肺炎支原体肺炎感染后,均予静脉阿奇霉素抗感染7 d联合甲泼尼龙1~2 mg/(kg·次)每12小时1次治疗,其中4例使用丙种球蛋白免疫支持治疗,并予布地奈德雾化液+复方异丙托溴铵雾化、盐酸氨溴索化痰等治疗仍有反复高热、咳嗽加重、肺部体征不改善、影像学表现加重。
经上述治疗后7例病例未见疗效,均予左氧氟沙星抗感染治疗5~7 d,同时行纤维支气管镜检查及灌洗:7例内镜下均有黏膜充血、水肿、苍白;4例为两肺下叶较多黄白色黏痰,2例为右中下肺叶较多黄白色黏痰,1例为左上肺叶黄白色黏液;其中3例出现黏液栓(塑型)阻塞气道。经治疗后出院时6例患儿咳嗽明显改善,热退时间2~5 d,1例症状未改善自动出院,为入院前外院已阿奇霉素联合甲泼尼龙1 mg/(kg·次),每12小时1次,治疗5 d,入我院后继续阿奇霉素联合甲泼尼龙治疗2 d后症状体征无好转,加用左氧氟沙星治疗5 d同时行纤维支气管镜治疗后热峰下降,复查胸片进展,家属自动出院;6例治疗后复查胸片均提示较入院时明显吸收,1例自动出院未随访。
治愈2例,显效4例,无效(自动出院) 1例。用药期间密切观察患儿神志、皮肤、关节和胃肠道功能等,密切监测血常规、肝肾功能,出院前复查血常规、肝功能未见异常。6例随访3个月均未出现喹诺酮药物不良反应,1例失访。其中2例复查肺部CT提示支气管扩张,4例复查胸片未见异常。
近年来儿童RMPP病例不断增多,如控制不佳可能引起各种并发症如肺不张、支气管扩张、闭塞性细支气管炎、肺间质纤维化、肺蛋白沉积症、脑炎并发症和慢性肾病等。本组中纳入的7例患儿均予阿奇霉素7 d联合甲泼尼龙治疗后,病情仍进展,符合RMPP诊断,同时所有病例均发热超过5 d,均存在多发肺实变、肺不张,甚至出现塑型性支气管炎,亦符合重症肺炎诊断。对于RMPP,目前较多研究认为早期联合使用大环内酯类抗生素和糖皮质激素可明显减轻患儿临床症状和减少住院时间[5]。但本组病例给予阿奇霉素联合甲泼尼龙治疗后,病情仍进展。RMPP发病机制目前尚未明确,但普遍认为过强的炎症反应,如细胞介导的免疫应答、高细胞因子血症和继发性免疫紊乱在RMPP的发生中发挥作用[6]。RMPP的治疗成为儿科医师关注的热点,喹诺酮类药物应用于儿童RMPP治疗的有效性和安全性是本文的重点。
本组7例患儿予左氧氟沙星联合纤维支气管镜治疗后,热退时间、止咳效果、肺部体征改善、肺部影像学吸收时间均有明显效果,表明喹诺酮联合纤维支气管镜治疗儿童RMPP是有效的。喹诺酮类是人工合成的一类抗生素,具有抗菌谱广、抗菌活性强和组织渗透性高等特点。主要药理机制为与肺炎支原体的DNA解旋酶和拓扑异构酶Ⅳ发生交替作用,干扰和抑制蛋白质合成,对肺炎支原体有抑制作用[7]。杨梅和钱素云[8]分析喹诺酮替代治疗的24例重症感染患儿,有效率达83.3%,其中13例对阿奇霉素治疗无效或耐药基因阳性。Kaguelidou等[9]系统评价了环丙沙星在新生儿中的应用,在队列研究中有效率为64%~91%,中位有效率为83%。Sideri等[10]在18例中位年龄23个月的重症感染患儿中静脉应用环丙沙星,除3例因基础疾病死亡外,其余患儿感染好转。本组6例患儿随访3个月,有2例出院后仍偶有咳嗽,复查肺部CT提示支气管扩张,考虑支气管扩张为RMPP的远期并发症,如能早期识别、早期干预,可减少并发症的发生。
本组7例患儿均有不同程度肺不张,予纤维支气管镜治疗后促进病情恢复,笔者认为在对RMPP进行左氧氟沙星治疗原发感染的同时进行支气管镜检查和治疗是治疗本病的有益手段。根据2019年儿童社区获得性肺炎诊疗规范,炎性分泌物或坏死物致气道阻塞或肺不张时需及时清除,如难治性支原体肺炎等引起气道大量分泌物,甚至形成塑型物阻塞、黏膜坏死等可考虑使用纤维支气管镜检查和治疗[3]。国内外均有众多使用支气管镜治疗肺炎支原体肺炎伴肺不张的文献报道[11,12]。本组7例病例为单侧或双侧多发肺不张,均符合纤维支气管镜适应证,尤其是其中有3例纤维支气管镜提示黏液栓(塑型)阻塞气道更是绝对适应证。塑型性支气管炎是RMPP的常见并发症,如能早期发现,尽早干预,能缩短住院时间。笔者认为如能及时识别这类患儿,应用左氧氟沙星联合纤维支气管镜治疗,可阻止病情进展,提高疗效。
喹诺酮在儿童治疗RMPP的不良反应亦是本文关注的重点。本组7例患儿予以左氧氟沙星治疗,用药期间密切观察患儿神志、皮肤、关节和胃肠道功能等,密切监测血常规、肝肾功能,未出现与药物相关不良反应。喹诺酮类药物的不良反应分为2大类:一类为非关节症状不良反应,最常见为消化道反应和中枢神经系统毒性,还可出现过敏反应,心脏毒性,一过性肝脏、肾脏生化指标(血转氨酶、尿素、肌酐)增高及血细胞减少等。另一类是对关节的不良反应,关节软骨毒性作用,因动物实验证实对幼龄动物关节软骨具有毒性。但由于毒性在不同种属的差异,动物资料不能完全反映在人体的情况[13]。本组7例患儿应用左氧氟沙星治疗后未出现与药物相关的不良反应,由于本组样本量小,随访时间短,还需进一步扩大样本后研究及随访远期影响。Principi等[14]报道,通过最近的短期和长期评估表明,左氧氟沙星引起儿童肌肉骨骼不良事件风险即使存在也是微不足道的。Rosavona等[15]荟萃分析了8个研究的23 166例患儿,结果不支持在<18岁的儿童中应用氟喹诺酮类药物可导致肌肉骨骼疾病的结论。钱素云和杨梅[16]的研究发现,尚无明确证据显示喹诺酮类药物影响儿童骨关节生长发育,也无证据表明造成负重关节的软骨损害。目前,喹诺酮类药物仍不推荐作为儿童一线治疗药物,但在充分评估风险获益后,在一定条件下,如重症感染、多药耐药感染、耐碳青霉烯类肠杆菌感染等可酌情使用[17,18]。本组患儿使用左氧氟沙星联合纤维支气管镜治疗后热退时间、止咳效果、肺部体征改善、肺部影像学吸收时间均有明显效果。
综上所述,RMPP患儿常规大环内酯类药物、甲泼尼龙治疗后病情仍有进展,短期应用左氧氟沙星联合纤维支气管镜效果显著,并未出现与药物相关的不良反应,说明短期使用是安全的。但是样本量较少,随访时间短,研究存在一定局限性。
[1] Lee KY.Pediatric respiratory infections by Mycoplasma pneumonia[J].Expert Rev Anti Infect Ther,2008,6(4):509-521.
[2] 中华医学会儿科学分会呼吸学组,《中华儿科杂志》编辑委员会.儿童社区获得性肺炎管理指南(2013修订)(下)[J].中华儿科杂志,2013,51(11):856-862.
[3] 中华人民共和国国家健康委员会,国家中医药局.2019年儿童社区获得性肺炎诊疗规范[J].中华临床感染病杂志,2019,12(1):6-13.
[4] 国家卫生健康委员会人才交流服务中心儿科呼吸内镜诊疗技术专家组,中国医师协会儿科医师分会内镜专业委员会,中国医师协会内镜医师分会儿科呼吸内镜专业委员会,等.中国儿科可弯曲支气管镜术指南(2018年版) [J].中华实用儿科临床杂志,2018,33(13):983-989.
[5]
[6] Tamura A, Matsubara K, Tanaka T,et al.Methylprednisolone pulse therapy for refractory Mycoplasma pneumoniae pneumonia in children[J].J Infect,2008,57(3):223-228.
[7] 中华医学会儿科学分会呼吸学组,《中华实用儿科临床杂志》编辑委员会.儿童肺炎支原体肺炎诊治专家共识(2015年版)[J].中华实用儿科临床杂志,2015,30(17):1304-1308.
[8] 杨梅,钱素云.喹诺酮类药物在儿童重症感染中的应用分析[J].中华急诊医学杂志,2018,27(11):1271-1275.
[9] Kaguelidou F, Turner MA, Choonara I,et al.Ciprofloxacin use in neonates:a systematic review of the literature[J].Pediatr Infect Dis J,2011,30(2):e29-37.
[10] Sideri G, Kafetzis DA, Vouloumanou EK,et al.Ciprofloxacin in critically ill children[J].Anaesth Intensive Care,2011,39(4):635-639.
[11] 李木全,洪少贤,卓志强,等.儿童肺炎支原体肺炎合并肺不张的临床及内镜特征分析[J].中国小儿急救医学,2017,24(10):785-788.
[12] 杨敏,杨德华,杨昕,等.支气管肺泡灌洗治疗肺炎支原体肺炎合并肺不张的效果及其影响因素[J].中华儿科杂志,2018,56(5):347-352.
[13]
[14] Principi N, Esposito S.Appropriate use of fluoroquinolones in children[J].Int J Antimicrob Agents,2015,45(4):341-346.
[15] Rosavona MT, Lede R, Capurro H,et a1.Assessing fluoroquinolones as risk factor for musculoskeletal disorders in children:a systematic review and meta-analysis[J].Arch Argent Pediatr,2010,108(6):524-531.
[16] 钱素云,杨梅.喹诺酮类药物能否用于儿童重症感染性疾病[J].中华急诊医学杂志,2018,27(6):581-583.
[17] Bacci C, Galli L, de Martino M,et al.Fluoroquinolones in children:update of the literature[J].J Chemother,2015,27(5):257-265.
[18] 刘丽梅,袁拥华,谢梦瑶,等.左氧氟沙星全身给药儿童骨关节不良事件的系统评价[J].中国循证儿科杂志,2015,10(3):193-197.
